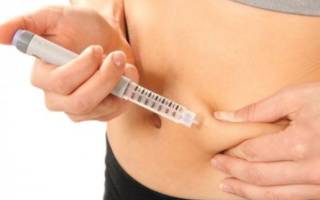
Зачем колят инсулин
Почему и когда врачи назначают инсулин?
У многих слово «инсулин», произнесенное врачом, ассоциируется с безысходностью. «Это конец», проносится в Вашем мозгу. «Теперь не слезешь с иглы». И перед глазами встает безрадостная картинка болезненных и страшных уколов.
Я Вас понимаю. Но!
Если человек страдает сахарным диабетом 2 типа, рано или поздно ему будет назначен инсулин.
Все люди, страдающие сахарным диабетом, рано или поздно будут получать инсулин. Это нормально. К этому нужно быть готовым. И это ХОРОШО, так как позволяет продлить жизнь и улучшить ее качество.
Но как определить, кому нужен инсулин, когда и почему?
Почему нужно колоть инсулин при сахарном диабете 2 типа?
Инсулин назначается при отсутствии компенсации сахарного диабета. То есть при невозможности достичь целевых показателей сахара крови при помощи таблеток, правильного питания и изменения образа жизни.
Чаще всего назначение инсулина связано не столько с нарушением рекомендаций врачей, а с истощением поджелудочной железы. Все дело в ее резервах. Что же это значит?
В поджелудочной железе находятся бета-клетки, которые вырабатывают инсулин.
Под воздействием разных факторов количество этих клеток уменьшается с каждым годом — поджелудочная железа истощается. В среднем истощение поджелудочной железы наступает через 8 лет от постановки диагноза «Сахарный диабет 2 типа».
Факторы, способствующие истощению поджелудочной железы:
- Высокий сахар крови (больше 9 ммольл);
- Высокие дозы препаратов сульфонилмочевины;
- Нестандартные формы течения диабета.
Высокий сахар крови
Высокий сахар крови (больше 9 ммольл) токсически действует на бета-клетки поджелудочной железы, снижая их способность вырабатывать инсулин. Это называется глюкозотоксичность.
На этом этапе повышается сахар крови натощак, но все еще сохраняется способность поджелудочной железы вырабатывать большие количества инсулина в ответ на препараты сульфонилмочевины, стимулирующие ее работу (Амарил, Диабетон МВ, Манинил и т.д.).
Если сахар крови остается высоким долгое время, человек продолжает употреблять большое количество углеводов и пьет высокие дозы сахароснижающих препаратов, бета-клетки перестают справляться со своей работой. Поджелудочная железа истощается. На этом этапе сахар крови становится высоким постоянно, как натощак, так и после еды.
Снять феномен глюкозотоксичности как раз помогает введение инсулина. Он снижает уровень сахара крови, разгружает поджелудочную. Как бы позволяет ей перевести дух и с новыми силами начать вырабатывать инсулин.
В такой ситуации инсулин может быть назначен временно, с последующей отменой после нормализации сахара крови. Это может сделать как врач в больнице, так и врач поликлиники. Более того, разнообразие различных форм инсулина в настоящее время позволяет подобрать индивидуальный вид лечения для каждого конкретного человека. На начальном этапе это может быть 1, реже 2, инъекции инсулина в день.
Однако, здесь важно сработать быстро и вовремя. Это нужно затем, чтобы спасти бета-клетки до того, как они начнут погибать под действием высокого сахара крови.
Поэтому если врач рекомендует Вам начать лечение инсулином — не отказывайтесь. Так вы имеете шанс снова вернуться к лечению только таблетированными сахароснижающими препаратами, если сахар пойдет вниз и хотя бы пару месяцев останется в норме.
Высокие дозы препаратов сульфонилмочевины
Препараты сульфонилмочевины стимулируют работу бета-клеток поджелудочной железы, усиливают выработку инсулина и увеличивают его уровень в крови. Это позволяет справиться с нагрузкой углеводами, то есть снижать уровень сахара в крови после еды.
К препаратам сульфонилмочевины относятся:
- Диабетон МВ;
- Глимепирид (Амарил, Диамерид);
- Манинил.
Препараты это хорошие, эффективные. Мы широко используем их в клинической практике.
Однако, если используется максимальная доза этих лекарств, то поджелудочная железа начинает работать «на высоких оборотах».
Образно говоря, если без этих препаратов но на диете поджелудочная железа смогла бы продолжать вырабатывать инсулин 10 лет, то с ними будет способна это делать уже 8 лет, а при использовании максимальных доз — 5 лет. Срок ее службы уменьшается, зато Вы можете себе чаще позволять есть сладенькое.
Вопрос только в приоритетах.
Максимальные дозы препаратов сульфонилмочевины:
- Диабетон МВ — 120 мг;
- Глимепирид — 6 мг, хотя если 4 мг не работают, то повышать дозу уже не имеет смысла;
- Манинил — 14 мг.
Правильное питание позволит использовать меньшие дозы или вообще исключить препараты сульфонилмочевины из схемы Вашего лечения.
Поэтому следует соблюдать режим питания с ограничением углеводов, особенно сладостей. Ведь после них сахар крови повышается очень сильно.
Нестандартные формы течения диабета
В некоторых случаях у пациентов в возрасте старше 35-40 лет мы сталкиваемся с быстрым и стойким повышением уровня сахара крови, с которым не могут справиться ни диета, ни высокие дозы таблеток. Часто такие люди имеют нормальный или немного избыточный вес и могут худеть на высоких сахарах.
В этом случае первое, что должен сделать врач — заподозрить латентный аутоимунный диабет взрослых (LADA) или острый панкреатит.
Острый панкреатит
Тошнота, расстройство стула, боли в животе, повышенные уровни амилазы крови позволяют нам быстро диагностировать обострение хронического или остро развившийся панкреатит. В этом случае лечение лечение таблетками для снижения сахара не только не эффективно, но даже опасно. Поэтому в больнице таких людей обычно переводят на инсулин.
В некоторых случаях результатом такого панкреатита будет смерть большого количества бета-клеток поджелудочной железы. А значит, вырабатывать инсулин будет «не кому». И тогда человек будет пожизненно получать инсулин. Но это хорошая новость! Ведь раньше он просто умер бы от последствий постоянно-высокого уровня сахара крови.
Латентный аутоимунный диабет взрослых (LADA)
Если же мы говорим о латентном аутоимунном диабете взрослых (LADA или ADA, как его сейчас принято называть), то здесь все сложнее.
В данной ситуации мы имеем дело с вариантом сахарного диабета 1 типа, но текущим очень медленно. Что это значит?
Это значит, что в организме существуют специфические антитела, которые, как и в случае с сахарным диабетом 1 типа, приводят к смерти бета-клеток поджелудочной железы. Только при диабете 1 типа, смерть более 80% бета-клеток происходит в раннем детском или подростковом возрасте, а при LADA клетки умирают медленно на протяжении многих (30-40) лет.
Что же это за антитела?
- Антитела к бета-клеткам поджелудочной железы;
- Антитела к рецепторам инсулина;
- Антитела к самому инсулину (это бывает редко).
В результате организм теряет способность обеспечивать себя инсулином, и тогда жизненно необходимо вводить его извне.
В настоящий момент все мировое сообщество говорит о том, что врачи потакают желаниям пациентов и слишком долго откладывают старт инсулинотерапии. Поэтому прислушивайтесь к советам врача. Поверьте, Вы не одни боитесь. Но бояться не стоит. Просто попробуйте и поймете, что у страха глаза велики.
В подтверждение удобства и полезности использования инсулина приведу результат небольшого исследования.
Исследование проводилось на небольшой группе китайцев, у которых впервые выявили сахарный диабет. Средний уровень сахара крови был в районе 9 ммольл. Всем пациентам на 2 недели назначали инсулин пролонгированного действия гларгин (Лантус). За эти две недели достигались целевые уровни гликемии и снималась глюкозотоксичность. После отмены препарата, все пациенты еще год жили вообще без какой бы то ни было терапии, но старались соблюдать диету и рекомендованный режим физической активности.
Не бойтесь инсулина. Попросите доктора показать Вам чем и как его колоть, и Вы увидите, что иглы практически незаметны, а сами устройства для введения инсулина (шприц-ручки), довольно технологичны и удобны в использовании.
Помните, врачи никогда не рекомендуют приступить к лечению инсулином просто так, без должных на то показаний.
Напоминаю, что если у Вас есть вопросы или Вам необходима консультация, Вы всегда можете записаться на прием.
Побочные эффекты при инъекциях инсулина: что нужно знать
Общие побочные эффекты инсулина
Имейте в виду, что большинство побочных эффектов инсулина на самом деле являются результатом неточных доз и неправильной практики инъекций. Если он используется с большой осторожностью и аккуратным обращением, человек с диабетом может сохранить отличное здоровье в течении всей жизни.
Гипогликемия
Если доза инсулина слишком высокая, последствием будет чрезмерное снижения уровня сахара в крови. Именно поэтому так важно знать свои коэффициенты, по которым считается доза болюса.
Симптомы низкого уровня сахара в крови включают в себя:
- головокружение
- чрезмерное беспокойство
- потливость (пот холодный и липкий), озноб
- Раздражительность или нетерпеливость
- спутанность сознания
- учащенное сердцебиение
- чрезмерный голод
- тошнота
- бледность
- сонливость
- слабость
- затуманенное / ослабленное зрение
- покалывание или онемение в губах, языке или щеках
- головная боль
- проблемы координации, неуклюжесть
- кошмары (если вы спите)
- апоплексический удар
Больше о гипогликемии читайте здесь.
Товары по теме
Жжение
Некоторый инсулин может жечь во время или сразу после инъекции. Это часто встречается в инсулинах длительного действия, например возможно при использовании Лантуса. Чувство жжения возникает потому что у такого инсулина высокий уровень кислотности.
Некоторые инсулины могут вызывать чувство покалывания или жжения, если вы попадаете в мышечную ткань, а не в жировые отложения. Также такое возможно при введении инсулина в часто используемую зону для инъекций, которые необходимо зажить.
Однако предотвратить ощущение жжения от “кислых” инсулинов сложно. При возникновении неприятных ощущений можно попробовать изпользовать холод для снижения боли. Для это прикладывайте пакет со льдом на область инъекции до введения инсулина. Это может помочь, но, вероятно, не устранит жжение полностью.
Сыпь и аллергическая реакция
Менее 4 процентов людей с диабетом имеют гиперчувствительность или аллергию на инсулин, но если вы один из этих 4 процентов, это серьезная проблема.
Считается, что аллергическая реакция человека является реакцией на добавки в промышленно выпускаемом инсулине.
Симптомы аллергии на инсулин включают в себя:
- Отек в месте инъекции
- Сильная сыпь, крапивница и зуд
- Низкое кровяное давление
- Отек в горле и во рту
- Затрудненное дыхание (анафилаксия)
«Аллергия на инсулин может быть местной или системной, а также безотлагательной или отсроченной», – объясняет исследование 2016 года. «Основные механизмы аллергии, связанной с инсулином, можно разделить на три типа: тип I (IgE-опосредованный), тип III (IgG-опосредованный иммунный комплекс) и тип IV (T-клеточно-опосредованный замедленный тип) гиперчувствительности. Гиперчувствительность типа I, которая проявляется в виде локального отека, зуда, одышки, является наиболее распространенной формой ».
На сегодняшний день не существует единого метода лечения, который оказался бы достаточно эффективным для широкого применения.
«Для лечения аллергических реакций на инсулин были предложены различные варианты лечения, начиная от облегчения симптомов с помощью простых антигистаминных препаратов и заканчивая более сложной терапией десенсибилизации инсулина», – объясняется в исследовании.
В то время как стероиды могут также значительно помочь с аллергической реакцией, они создают огромную резистентность к инсулину и очень затрудняют регулирование уровня сахара в крови, поэтому они не могут использоваться, как долгосрочное решение.
Рубцевание тканей
Ротация мест инъекции имеет решающее значение для предотвращения образования рубцовой ткани. Если вы будете делать инъекции в одну и ту же область вашего тела снова и снова каждый день, ваше тело будет накапливать более твердую волокнистую ткань каждый раз, когда оно заживет от повреждения этой инъекцией.
Со временем накопление соединительной ткани повлияет на способность вашего организма правильно впитывать введенный вами инсулин, что приводит к повышению уровня сахара в крови, поскольку инсулин плохо всасывается из таких мест.
Ротация инъекций между разными областями тела (бедра, живот, задняя часть рук, ягодицы и т. д.) может предотвратить быстрое образование соединительной ткани в месте инъекций.
К сожалению, образование липодистрофий неизбежно при необходимости делать множество инъекций каждый день. Однако, можно замедлить эти процессы.
Синяки и раздражения в местах инъекций
Иногда вы просто вводите иглу в неправильное место, и это приводит к образованию небольших синяков.
Решение довольно простое: ротации, ротации и еще раз ротации. Постоянное изменение участков инъекции может помочь предотвратить создание слишком большого ущерба в одной области.
Если вы заметили ушиб или раздраженный на месте инъекции, постарайтесь избегать этого конкретного участка (и вокруг него) в течение следующей недели или двух, чтобы он зажил.
Если раздражение не проходит или синяки распространяются, а не уменьшаются, немедленно обратитесь к врачу, чтобы убедиться, что в повреждении не развивается инфекция.
Инфекции
Потенциально инфекция может возникнуть в месте инъекции, хотя это довольно редкая ситуация. Чаще проблемы возникают у пользователей инсулиновых помп. Обычно это связано со слишком длительным ношением одного инфузионного. Чтобы предотвратить такие проблемы, следуйте рекомендации производителя: тефлоновые канюли меняем 1 раз в 3 дня, инфузионный набор с металлической канюлей – 1 раз в 2 дня.
Тип бактерий, который чаще всего вызывает инфекции в областях, где вводят инсулин, называется Mycobacterium chelonae. Чем выше уровень сахара в крови и гликированный гемоглобин, тем выше риск развития инфекции, поскольку это способствует росту бактерий и ослаблению иммунной системы.
Использование спиртовых салфеток на месте инъекции или месте размещения инфузионного набора поможет снизить риск попадания инфекций. Также важно использовать шприцы только один раз и менять инфузионный набор по правилам.
Набор веса
Чрезмерное количество инсулина может привести к тому, что ваш организм накопит излишний жир.
Подробнее о причинах и решении проблемы читайте в статье: Инсулин и набор веса: как справиться с проблемой
Инсулин является важным компонентом в жизни. Но следует подходить с ответственностью к его использованию, чтобы предотвратить большинство этих побочных эффектов. Работайте со своим врачом, чтобы убедиться, что подобранный инсулин и дозы улучшают ваше здоровье, а не наносят ему вред.
Зачем колят инсулин
Инсулиновые препараты в бодибилдинге
После подбора правильного инсулина важно правильно организовать курс на 1-2 месяца. Обратите внимание, что нельзя колоть инсулин дольше, потому что из-за большого количества поступаемого извне гормона поджелудочная железа может перестать вырабатывать должное количество своего инсулина. Если курс был составлен грамотно, можно набрать около 15 кг сухой мышечной массы.
Начинается курс с подкожных инъекций в дозировке 2 единицы. Постепенно количество вводимого инсулина увеличивается до 20 единиц. Такое поэтапное увеличение доз помогает проследить реакцию организма на внешний инсулин. Колоть больше 20 единиц в сутки нельзя.
Перед тем как начать колоть транспортный гормон инсулин обратите внимание на несколько факторов:
- Увеличение доз должно осуществляться постепенно, это обязательно. Нельзя резко с 3 единиц переходить на 7 или с 20 на 10. Такие резкие переходы могут негативное действие на организм.
- Некоторые тренера советуют высокие дозировки инсулина вплоть до 40 единиц. Не в коем случае не практикуйте ввод таких концентраций, слишком большой уровень инсулина может вызвать гипогликемию и даже гипогликемическую кому. Вполне возможно, что и 20 единиц для вашего организма будет много.
Ритм приема инсулина может быть разным. Вы можете колоть его ежедневно, через день или с другой частотой. Если вы делаете инъекции ежедневно или по нескольку раз в сутки — надо сократить общую длительность курса. Если ставить уколы через день, то оптимальной длительностью будет 2 месяца.
Колоть гормон нужно после силовых тренировок, потому что после неё из-за сильной физической нагрузки преобладают катаболические процессы.
При них рушатся белковые соединения, а белок — это база для наращивания мышц. Есть надо уже после укола, потреблять лучше белковые продукты и углеводы.
Если организм доводится практически до гипогликемического состояния (инсулина ведь становится больше), уровень глюкозы естественным образом падает и происходит большой выброс гормонов роста.
Плюсы и минусы приема инсулина
К преимуществам курса относятся:
- Прием инсулина длится всего 1-2 месяца;
- Почти все инсулиновые средства являются очень качественными и шанс купить плохое средство очень мал (даже по сравнению с анаболиками);
- Инсулиновые средства доступны, большинство из них можно купить свободно;
- Высокий анаболический показатель;
- Если курс был составлен грамотно, вероятность развития побочки мизерная (опять же в сравнении со стероидами);
- Незначительный откат после завершения приема инсулина;
- Курс можно комбинировать с другими составляющими спортивных стимуляторов;
- Нет андрогенного действия;
- Нет токсического влияния на клетки печени и почек, после курса отсутствуют проблемы с половой функцией (после приема тестостерона и анаболиков у мужчин часто наблюдается импотенция.
При этом есть и некоторые недостатки в инсулиновом курсе. Первый — искусственное подавление концентрации глюкозы, вам может не хватать энергии. Так же при низком уровне сахара может подавляться синтез эндорфина. Второй — вы 100% прибавите жировой ткани. Третий — правильно просчитать схему приема инсулина и дозировки очень сложно, особенно если вы раньше не кололи это средство.
Как посчитать, сколько инсулина колоть
Инсулин относится к эндокринологическим гормонам. Мерной единицей углеводов является хлебная единица, сокращается она до ХЕ. В одной ХЕ содержится 15 гр. углеводов. Одна такая единица увеличивает концентрацию глюкозы на 2.8 ммоль/литр крови. То есть нужно рассчитать, сколько углеводов вы потребляете в день и уравнивать их количество инсулином.
Допустимая дозировка дополнительного инсулина будет полностью зависеть от исходного состояния поджелудочной железы, мышечной массы и количества тренировок в неделю. Изначально лучше провести диагностику состояния поджелудочной (УЗИ), чтоб проверить её состояние.
Возможно такое, что инъекции инсулина вам вообще противопоказаны. Так же стоит сдать кровь на сахар.
Уже говорилось, что максимально можно потреблять до 20 ХЕ инсулина. Женщинам лучше не колоть больше 15.
Самым идеальным вариантом будет пойти с результатами пойти к эндокринологу и поговорить с ним на счет допустимых дозировок.
Как правильно поставить укол
Перед введением инъекции запаситесь чем-то сладким. Это могут быть шоколадки, мед или сахар. Если у вас резко наступит гипогликемия — вы съедите такой продукт и выровняете уровень глюкозы. Для укола лучше всего подойдут специальные инсулиновые шприцы. Он гораздо тоньше обычного и на его корпусе более мелкие деления объема. в одном инсулиновом шприце помещается около 1 куба или 1 мл инсулина.
Не перепутайте инсулиновый шприц с обыкновенным, перепроверьте перед введением инъекции тип шприца.
Из-за различий в толщине шприцов в обычный набирается больше средства и если вы наполните столько же кубов, гарантированно получите передозировку.
Делать укол лучше всего в живот, так как в этой области он лучше всасывается. Предварительно наберите инсулин в шприц. Лягте, отступив 5 см от пупка сделайте складку большим и указательным пальцем (складка должна быть именно кожная, если вы зажмете мышцу — инсулин будет идти туго и болезненно).
Под углом примерно в 45 градусов введите иглу, потом медленно давите на поршень и вводите состав. Делайте это постепенно твердой рукой. После того как полностью ввели инсулин в подкожную область подержите иголку в том же положении около 6 секунд. Затем резко вытащите иглу и продезинфицируйте место укола антисептиком.
За счет антисептика и маленького диаметра иглы шприца % попадания инфекции в организм очень маленький. Если вы делали укол обычным шприцом — использование антисептика или спирта до и после укола просто обязательно.
Обратите внимание, что наращивание мышечной массы зависит не только от инъекций инсулина и прочих веществ. Залогом хорошего результата будут:
- Правильное и сбалансированное питание;
- Продуктивные грамотно построенные тренировки;
- Своевременный отдых.
Сочетание инсулина с анаболиками
Такой комплекс использовать можно. Использование инсулина соло дает меньший результат, чем такое сочетание. Анаболические стероиды можно потреблять на протяжении всего инсулинового курса. Врачи рекомендуют продолжать пить анаболики ещё около 2-3 недель после окончания курса.
Таким образом будет происходить меньший откат эффекта.
Если вы занимаетесь в зале просто для поддержания формы — вам не нужны инсулиновые инъекции. Такие методы наращивания мышц показаны только для профессиональных спортсменов. Любителям будет достаточно подпитки организма разными протеиновыми коктейлями.
Распространенные ошибки
Ошибка №1 — несоблюдение технологии при введении инъекции. Некоторые спортсмены ввиду отсутствия опыта ставят укол не подкожно, а в мышцу или жировую клетчатку.
Ошибка №2 — вы используете слишком большие дозы инсулина и колите его в неправильное время. Таким образом вы не только не получите должный эффект, но и нанесете огромный вред своему организму.
Ошибка №3 — введение инсулина до тренировки или перед погружением в сон. Дело в том, что при нагрузке вы тратите много энергии — сахара. То есть помимо естественной его траты значительная часть глюкозы сжирается инсулином. Это практически 100% гарант наступления гипогликемии. Наступление гипогликемии во сне очень опасно, потому что восстановить уровень сахара вы физически не сможете и не заметите перехода в критическое состояние.
Ошибка №4 — вы съели мало еды после укола. После инъекции вам нужно потребить достаточное количество белков и углеводов. Из-за улучшения транспорта полезные компоненты быстрее поступят в мышцы. Если их будет не хватать — разовъется уже знакомая нам гипогликемия.
Ошибка №5 — использование инсулинового курс при сушке. На этом этапе в рационе спортсмена либо понижено количество углеводных продуктов, либо они вообще отсутствуют. Укол снижает концентрацию сахара и её придется чем-то пополнить. В сладостях много быстрых углеводов, а при сушке они запрещены. Таким образом вы просто нейтрализуете эффект от сушки.
Инсулин при сахарном диабете: зачем нужны инъекции?
Если у пациента определен сахарный диабет 1-го типа, ему нужно использовать инсулин — инъекции гормона, который у здоровых людей вырабатывается в поджелудочной железе в ответ на пищевые стимулы. Но на фоне сахарного диабета организм пациента не синтезирует свой инсулин в силу гибели клеток, производящих гормон. Некоторые люди с диабетом 2-го типа также используют инсулин, одновременно с этим корректируя питание. Каким же образом работает это вещество?
Роль инсулина при болезни
По данным статистики, среди всех взрослых, страдающих сахарным диабетом, около 30% употребляют инсулин. Современные врачи осознают важность полноценного контроля за уровнем сахара в крови, поэтому они стали реже колебаться и чаще назначают инъекционный инсулин своим пациентам.
Инсулин помогает организму усваивать и использовать по прямому назначению глюкозу, полученную из углеводов, поступивших с продуктами питания. После того, как человек поел углеводистую пищу или выпил сладкий напиток, уровень сахара в крови начинает повышаться. В ответ к бета-клеткам в поджелудочной железе поступают сигналы о необходимости выделения инсулина в плазму крови.
Роль поджелудочной железы, синтез инсулина
Работу инсулина, вырабатываемого поджелудочной железой, можно описать как службу такси. Поскольку глюкоза не может напрямую попасть в клетки, ей нужен водитель (инсулин), чтобы доставить ее туда. Когда поджелудочная железа производит достаточное количество инсулина для доставки глюкозы, сахар в крови естественным образом снижается после еды, при этом клетки тела «заправляются» глюкозой и активно работают. По словам специалистов, есть другой способ объяснения работы инсулина: он — ключ, который открывает доступ глюкозе в клетки организма. Если поджелудочная железа в силу различных влияний не справляется с синтезом достаточного объема инсулина, либо клетки становятся резистентными к обычным его количествам, может потребоваться введение его извне, чтобы стабилизировать сахар в крови.
Лечение сахарного диабета: инъекционный инсулин
Сегодня сахарный диабет, который называют инсулинзависимым, лечится за счет инъекций инсулина. На данный момент в мире существует много разных типов инсулина. Они различаются тем, как быстро работают, когда достигают пика концентрации, и как долго длится их эффект. Вот несколько примеров:
- Быстродействующий препарат начинает работать в течение 15-30 минут, но его эффект длится не более 3-4-х часов;
- Обычный инсулин или препарат короткого действия начинает работу в течение от 30-60-ти минут, эффект может сохраняться до пяти-восьми часов.
- Препарат промежуточного действия начинает свою работу в пределах примерно двух часов, достигая пиковой активности спустя примерно четыре часа.
- Длительно действующий инсулин начинает работу на протяжении часа после введения, эффект сохранятся до 24-х часов.
- Инсулин сверхдлительного действия начинает работу на протяжении часа после введении, его эффект может длиться до двух суток.
Есть также комбинированные препараты, сочетающие между собой лекарство промежуточного действия с дозой обычного инсулина, либо это смесь промежуточного и быстродействующего инсулина.
Вы много читаете, и мы это ценим!
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья
Контроль сахара в крови за счет препаратов
Стандартная практика заключается в том, чтобы больные с сахарным диабетом использовали базальный инсулин один раз в сутки, причем, это может быть пролонгированный или сверхдлительный препарат. Инсулин быстрого действия обычно добавляется трижды в день во время приема пищи. Количество быстродействующего препарата может зависеть от уровня сахара в крови и количества углеводов в употребляющемся питании.
Тем не менее, применение инсулина для каждого пациента, у которого выявлен сахарный диабет, будет отличаться. Например, если сахар в крови высокий даже после длительного голодания, будет полезен препарат длительного действия. Если сахар в крови натощак вполне нормальный, но он резко повышается после приема пищи, тогда более подходящим станет препарат быстрого действия.
Пациент совместно с врачом должен проанализировать динамику изменения сахара в крови, чтобы определить время введения инсулина и его дозы, контролируя:
- когда он снижает уровень глюкозы в крови;
- его пиковое время (когда эффект препарата максимален);
- продолжительность эффекта (как долго препарат продолжает снижать уровень сахара в крови).
На основании этих данных подбирается правильный тип инсулина.
Сочетание инсулина с питанием, нюансы применения
Врачу также важно знать об образе жизни человека, оценить привычное питание, чтобы подобрать нужные препараты инсулина.
В отличие от других лекарств, которые часто бывают в форме таблеток, инсулин вводится в форме инъекций. Его нельзя принимать как таблетку, потому что гормон будет расщеплен ферментами во время пищеварения, как любое другое питание. Он должен быть введен в плазму, чтобы препарат работал примерно так же, как естественный инсулин, вырабатываемый в организме. Однако, не так давно был одобрен ингаляционный инсулин. У людей, имеющих сахарный диабет 1-го типа, эта новая форма должна использоваться с инсулином длительного действия и соотноситься с приемом питания. Кроме того, ингаляционный инсулин не может использоваться человеком с астмой или ХОБЛ.
Есть также люди, которые используют инсулиновую помпу, она может поставлять инсулин стабильно, непрерывно в базовой дозе, либо в повышенной разовой дозе, когда человек принимает питание. Некоторые люди, страдающие диабетом, предпочитают инсулиновые помпы, а не инъекции.
Инъекции и проблемы
Многим людям необходимо использовать инъекции инсулина, и это может вызывать страх перед иглами или самостоятельной инъекцией. Но современные инъекционные устройства достаточно малы, похожи на автоматические ручки, а иглы очень тонкие. Пациент быстро учится делать уколы.
Одним из важных компонентов использования инсулина является получение правильной дозы. Если она велика, может развиться низкий уровень сахара в крови или гипогликемия, Это вероятно, если доза инсулина превышает необходимую, принимается после пропуска приема пищи или если комбинируется с пероральными гипогликемическими лекарствами без коррекции доз.
Для чего назначают инсулин?
Клинический анализ крови может указывать на завышенный показатель сахара. Сразу возникает множество вопросов, чем лечить и как поддерживать здоровье, чтобы чувствовать себя нормально. Сахарный диабет — болезнь XXI века, назначают инсулин диабетикам 1 типа, но бывают случаи когда при 2 типе он тоже уместен. Это делается в том случае, когда показатель глюкозы не удается компенсировать таблетированными препаратами и диетой. Дозировка подбирается индивидуально и варьируется с переменами в организме, например, беременностью, улучшением либо ухудшением общего состояния.
Сахар в крови
Сахар диабет диагностируется при помощи банального забора крови с пальца либо из вены. Повышенное содержание глюкозы пагубно воздействует на бета-клетки поджелудочной железы, которые продуцируют инсулин. Показатель допустимого предела колеблется от 3,2 до 5,5 ммоль/л, все что выше 9 ммоль/л рассматривается как диабет. При постоянных скачках глюкозы, клетки поджелудочной железы начинают погибать, от этого страдают все органы и системы. Если вовремя не принять меры все может закончиться комой и даже летальным исходом.
Стоит отметить, что анализ крови делается с нагрузкой и без нее. Если результаты анализа, взятые натощак, высокие, то после приема еды они повысятся в несколько раз. Для того чтобы побороть недуг, эндокринолог индивидуально подбирает план лечения, таким образом, клетки железы смогут регенерироваться, а организм исправно функционировать. Чтобы избежать скачков глюкозы, следует строго следовать рекомендациям доктора и вести здоровый образ жизни.
Нормы сахара в крови
| Уровень глюкозы утром, ммоль/л | До приема пищи, ммоль/л | Спустя 90 минут после приема пищи, ммоль/л | |
| Здоровые | 3,5—5,5 | 4,0—5,9 | до 7,8 |
| Пациенты с сахарным диабетом 2 типа | 4—6 | 4—7 | до 8,5 |
| Пациенты с диабетом 1 типа | 5—7 | 4—7 | 5—9 |
| Дети с диабетом 1 типа | 4—7 | 4—7 | 5—9 |
Вернуться к оглавлению
Способы определения
Критический показатель сахара в крови можно определить как дома, так и в лаборатории. Рекомендуется проводить манипуляцию именно на голодный желудок. Помимо полученных результатов, показательной окажется симптоматика. Это может быть зуд кожных покровов, постоянная жажда, сухость слизистых и частые позывы к мочеиспусканию. При сахарном диабете незаменимым окажется специальное приспособление глюкометр, при помощи которого нужно будет несколько раз в день контролировать уровень глюкозы. Если показатели оказались повышенными, то анализ делается повторно, спустя несколько дней, но уже из вены, таким образом диагноз подтверждается.
При каких показателях назначают инсулин?
Назначение на инсулин дается при показателях уровня сахара, превышающих 9—12 ммоль/л, при этом такое состояние стабильно, и никакие диеты и ограничения в питании уже не помогают. Если у человека диабет, то причины назначения инсулина следующие:
- беременность;
- нарушение функционирования поджелудочной железы;
- осложнения на сердце и сосуды;
- хронические патологии, обостренные из-за диабета;
- сопутствующие тяжелые инфекционные заболевания;
- кетоацидотическая и гиперосмолярная комы.
Перевод на инсулин может быть временной мерой, например, при хирургическом вмешательстве либо вирусных заболеваниях. После улучшения доктор возвращает на прежнюю терапию.
Прямые показания и временные
- при сахарном диабете 1 типа;
- если низкий уровень С-пептида в плазме крови на фоне внутривенной пробы с глюкагоном;
- при гликемии натощак более 15 ммоль/л, сахаре больше 8 ммоль/л;
- если у человека диагностирован инсульт, инфаркт миокарда.
Лечащий доктор может принять решение перевести пациента на временные инъекции инсулина. Если идет подготовка к трансплантации органа либо любому другому хирургическому вмешательству, будут назначены инъекции. Также если диабет длится более 10 лет, целесообразно разгрузить поджелудочную железу и ЖКТ. При ряде заболеваний могут выбрасываться гормоны, которые потребляют большое количество инсулина. После нормализации состояния не нужно резко переходить на таблетированные препараты, доктор составит схему наиболее безопасного возвращения к прежней терапии.
Симптоматика патологий
При постоянно повышенном сахаре разрушаются все органы на клеточном уровне. Патологические изменения в первую очередь направляются туда, где наибольшая нагрузка. У больного развивается дисфункция ЖКТ, ощущаются острые боли в области подреберья и желудка. Также не стоит забывать о конечностях, которые при диабете 2 типа испытывают нагрузку за счет лишнего веса. Появляется отечность, варикозное расширение вен, могут образовываться трещины и раны, так как организм обезвожен, а эластичность кожи плохая. Утомляемость, одышка говорят о проблемах сердечно-сосудистой системы. Все симптомы не должны оставаться без внимания.
Можно ли отказаться от инсулина?
Стоит понимать в каких случаях можно говорить об отказе от инсулина. Сахарный диабет — это хроническое заболевание, лучшим результатом лечения которого будет комплексный подход к устранению симптомов, при этом важно соблюдение диеты и правильного образа жизни. Все это применимо к 2 типу диабета, при котором возможны ситуации, когда от инсулина можно отказаться. Что касается 1 типа то это инсулинозависимое заболевание, и без поддержания равновесия глюкозы в организме при помощи гормона начнутся необратимые процессы. Для этого случая нужно адаптироваться к образу жизни, ведь диабет не приговор.