Ампутация обеих ног прогноз
Ампутация нижних конечностей при атеросклерозе сосудов ног
Мультифокальный атеросклероз сосудов ног в возрасте от 55 до 70 лет выявляют у 17% населения. Ампутация нижних конечностей при атеросклерозе показана одной трети среди всех заболевших («Русский медицинский журнал», выпуск № 36 от 2012 года). Многие пациенты отказываются от проведения столь серьезной операции из-за боязни вероятных осложнений и дальнейшей инвалидизации. Категорический отказ влечет за собой не только ухудшение общего самочувствия, но и смертельный исход в тяжелых случаях.
Как предупредить ампутацию?
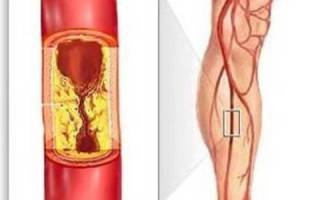
Облитерирующий атеросклероз сосудов нижних конечностей — частное проявление генерализованного атеросклероза. Он поражает крупные артерии и приводит к ишемии (нехватке кровоснабжения тканей), впоследствии — к развитию гангрены и некрозам.
Основными причинами развития патологического процесса специалисты называют:
- дислипидемию и повышение прогностически неблагоприятных групп холестерина в крови;
- наличие вредных привычек (табакокурение, алкоголизм);
- избыточную массу тела и гиподинамию;
- заболевания эндокринной и сердечно-сосудистой систем (болезни щитовидной железы, сахарный диабет, гипертоническая болезнь);
- наследственную предрасположенность;
- наличие в анамнезе травм нижних конечностей.
При первых же признаках атеросклероза сосудов ног, таких как перемежающаяся хромота, похолодание нижней конечности, чувство онемения, боли в ней в покое и горизонтальном положении, необходимо обратиться за медицинской помощью. После комплекса анализов и обследований большинству пациентов назначают консервативную медикаментозную терапию. Для того чтобы получить хороший результат после лекарств и избежать ампутации, ангиохирурги указывают на обязательное изменение образа жизни.
Основные правила
- Отказаться от употребления алкоголя и курения.
- Стараться понемногу корректировать вес до показателей нормы, заниматься умеренной физической нагрузкой.
- Соблюдать диету, ограничить в рационе сладости, жирную и острую пищу.
- Контролировать показатели холестерина крови, принимать назначенные врачом лекарственные средства.
- Избегать рода деятельности, который приводит к травмам, переохлаждениям.
- При наличии фоновых заболеваний не запускать их, ежегодно обследоваться и принимать медикаментозную терапию.
Вернуться к оглавлению
Показания к оперативному вмешательству
В части случаев вышеизложенных рекомендаций бывает недостаточно. Даже медикаментозная терапия не приносит желаемого облегчения. В таком случае врачи советуют отнять пораженную конечность на одном из уровней. Операция, безусловно, серьезная, пациент приобретает инвалидность, однако эти меры необходимы для спасения жизни. Об оперативном лечении говорят при таких условиях:
- нарастание необратимого ишемического процесса — гангрены;
- недостаточная положительная динамика на фоне консервативного лечения;
- отрицательная динамика заболевания или отсутствие улучшения кровоснабжения пораженного ноги после эндоваскулярного протезирования (стентирования).
Удаление части нижней конечности — не завершающий этап в лечении. Согласно исследованиям кафедры общей хирургии ГОУ ВПО Саратовского ГМУ им. В. И. Разумовского, для улучшения прогноза и выживаемости после ампутации необходима сосудистая реконструкция.
Как проводится операция по ампутации ноги?
В зависимости от наличия некротической ткани и уровня поражения сосудов различают варианты операции: низкая и высокая. Удаление пальцев, стопы, голени проводят в первом случае. Во втором показана резекция выше колена. Сама ампутация проводится в несколько этапов:
- Проводится врачебный консилиум, на котором определяются с уровнем резекции, объясняют пациенту риски оперативного вмешательства, берут согласие на него, собирают анамнез жизни для выявления аллергических реакций или побочных действий на какой-либо препарат.
- В операционной врач-анестезиолог подает наркоз. Хирурги разрезают мягкие ткани, перевязывают сосуды и отсекают кость. Образовавшаяся культя закрывается кожными лоскутами.
- Начинается этап реабилитации, во время которого пациенту обрабатывают послеоперационный рубец, учат самостоятельно передвигаться и контролируют развитие осложнений.
Важно понимать, что удаление конечности — травматичная и крайне тяжелая операция, которая тем не менее позволяет сохранить жизнь. Существуют реабилитационные центры, силами психотерапевтов и физиотерапевтов помогающие справится с серьезными переменами в организме. Полноценное восстановление — возможно, но зависит оно не только от специалистов, но и от самого пациента.
Ампутация нижних конечностей при атеросклерозе
При выявлении у больного в особо тяжелой и запущенной форме атеросклероза нижних конечностей в некоторых случаях нет иного выхода в лечении как проведение ампутации нижних конечностей.
Облитерирующий атеросклероз нижних конечностей — это хроническое прогрессирующее заболевание сосудов среднего и крупного калибра, развивается вследствие сочетания продолжительной дислипидемии и повреждения стенки артерий, при отсутствии должного лечения приводит к осложнениям и инвалидизации.
Причины развития атеросклероза НК
Существует большое количество причин развития атеросклеротических изменений в сосудах конечностей.
Причины, которые приводят к развитию атеросклероза, можно условно разделить на две группы.
Такими группами причин являются факторы способствующие повышению уровня общего холестерина и его фракций в плазме крови и факторы, действие которых, приводит к повреждению интимы артерий.
К первой группе относятся:
- Наиболее распространённой первопричиной повышения холестерина является несоблюдение рациональной диеты — употребление большого количества животных жиров и продуктов, богатых холестерином, а также пищи, жаренной в большом количестве масла, копченной, соленой еды, фаст-фуда. Большое значение имеет уменьшение в рационе источников клетчатки — зеленых овощей, фруктов, злаковых и бобовых культур, несоблюдение питьевого режима, употребление большого количества сладких газировок, кофе, чая.
- Также значение имеет и семейная склонность — как и к болезням сердечно-сосудистой системы, ожирению, метаболическому синдрому, другим эндокринным патологиям, так и к семейным дислипидемиям, гомоцистеинемии, другим болезням нарушения обмена веществ.
К причинам второй группы можно отнести:
- вредные привычки — чрезмерное употребление алкоголя и курение влияют на внутренний слой стенки сосуда, разрушая его структуру и создавая условия для прикрепления атероматозных масс и тромбов;
- недостаточная физическая активность — при низком уровне физической активности и сидячем образе жизни есть склонность к застаиванию крови в сосудах нижних конечностей, повышения в них давления и также травмирования эндотелия;
- чрезмерная физическая нагрузка, тяжелый труд — приводят к микротравмированию мышц ног и соответственно, их сосудов, создавая условия для развития холестериновых бляшек;
- травмы и переохлаждения конечностей — приводят к нарушению кровообращения в поврежденных участках ног, ишемии;
- на возникновение атеросклероза влияют сопутствующие патологии — тромботические или тромбоэмболические заболевания, прием некоторых медикаментов — комбинированных оральных контрацептивов, глюкокоритикостероидов.
К категории иных факторов можно отнести возраст (у пожилых людей снижена эластичность сосудов) и пол (чаще заболевание развивается у мужчин, так как женские половые гормоны оказывают протективное действие на эндотелий).
Виды поражений и симптоматика
Чаще всего встречаются такие виды поражения сосудов — частичный или же стеноз — диаметр артерии перекрыт не полностью. При этом кровоток не утрудненный, осложнений и значительной симптоматики не вызывает, легко поддается консервативным методам лечения.
Второй тип — окклюзия — просвет перекрыт более чем на половину, кровоток нарушен или вовсе отсутствует, вызывает различные стойкие симптомы и осложнения, нуждается в хирургическом лечении, может привести к инвалидности.
Симптоматика облитерирующего атеросклероза нижних конечностей разнообразна и зависит от степени прогрессирования болезни.
Наиболее распространенные симптомы:
- Тяжесть и неприятные ощущения в ногах, вплоть до болевых, после физических нагрузок, длительной ходьбы.
- Нарушение тепловой чувствительности — постоянное субъективное чувство похолодания ног.
- Нарушение тактильной и болевой чувствительности поврежденного участка.
- Затрудненная ходьба, при расположении атеросклеротической бляшки в месте бифуркации аорты на подвздошные артерии — перемежающаяся хромота.
- Болевой синдром — от появления боли в икроножных или бедренных мышцах после значительных нагрузок или длительной ходьбы, бега до постоянной боли, даже в состоянии покоя или ночью. За характером боль при атеросклерозе обычно тупая постоянная не интенсивная, может нарастать во время физических нагрузок.
- Нарушения трофики кожи и ее придатков, мышц — истончение и сухость кожи, изменение ее цвета (от бледного при начальных стадиях заболевания до фиолетового и черного при образовании гангрены и некроза тканей), выпадение волос на пораженных участках, утолщение, ломкость ногтей, атрофия мышц, замедленное заживление ранок на коже стоп, образование трофических язв, некроз кожи и мягких тканей.
Объективным признаком нарушения кровообращения ног является отсутствие пульса на дистальных артериях — подколенной, артериях лодыжки, бедра. Этот симптом особенно ценный для начальной диагностики и самодиагностики атеросклероза.
Стадии атеросклероза НК
Заболевание классифицируют по стадиям, от которых зависит дальнейшая тактика лечения — выбор врачом или консервативной тактики, или применения оперативных методов.
Первая стадия диагностируется при возникновении болевых ощущений только после значительных физических нагрузках, ходьба на расстояние больше 1 километра безболезненна. При этой стадии пациент нуждается в консервативном лечении — модификации образа жизни, и за показаниями — медикаментозной терапии.
Вторая стадия характеризуется уменьшением толерантности к физическим нагрузкам, возникновение боли в мышцах ног при ходьбе на расстояние от 250 метров до 1 километра. Для таких пациентов схема лечения состоит в применении немедикаментозных и медикаментозных способов.
Третья стадия — дистанция безболевой ходьбы от 50 до 250 метров, в наличии другие симптомы — трофические, нарушение чувствительности, также возможны боли ночью и в состоянии покоя. Для таких пациентов нужно сочетать лекарственные и малоинвазивные хирургические методы лечения.
Четвертая стадия имеет все характеристики третьей, но дополняется возникновением ишемических осложнений — трофических язв, гангрены. Как правило, для таких пациентов используют хирургические методы лечения, так как в этой стадии велики шансы инвалидизации больного при неправильном и несвоевременном лечении.
Диагностика атеросклероза нижних конечностей
Первый шаг в диагностике — тщательный сбор анамнеза жизни (перенесенные и хронические болезни, операции, травмы, семейные склонности, образ жизни, питание, наличие вредных привычек).
Важен и анамнез болезни (начало, возможные причины, первые симптомы, длительность болезни, ее развитие, предыдущее лечение, его результаты).
Следующие методы — дополнительные, нужны для подтверждения диагноза.
К ним относятся лабораторные анализы:
- Общий анализ крови, общий анализ мочи.
- Глюкоза крови (диагностика сахарного диабета и исключение диабетического ангиопатии).
- Биохимический анализ крови — определяют липидный спектр (уровень общего холестерина, липопротеидов высокой и низкой плотности, триглицеридов), также важны печеночные (АлАТ, АсАТ, щелочная фосфатаза — при повышении этих показателей противопоказаны статины) и почечные (креатинин, мочевина) пробы.
Заключительный диагноз определяется после проведение дополнительных инструментальных методов обследования, которые позволяют определить уровень поражения, диаметр проходимости сосуда и даже визуализировать кровоток.
К ним относится:
- ангиография — одна из самых простых и дешевых диагностических методик, основана на введении в сосуды рентгенконтрастноговещества и проведении рентген снимков конечностей;
- мультиспиральная компьютерная томография и магнитно-резонансная томография — информативные методы исследования, помогают визуализировать уровень обструкции сосудов;
- дуплексное ультразвуковое сканирование — золотой стандарт диагностики облитерирующего атеросклероза, дает возможность отследить кровоток через поврежденный участок, визуализировать коллатеральные сосуды.
Стандарт лечения атеросклероза нижних конечностей
Лечение зависит от симптоматики болезни, ее стадии, и включает в себя модификацию образа жизни пациента, медикаментозное лечение и оперативные методы.
Лечение начальных стадий может проводится консервативно, пациенту даются рекомендации о диете, умеренных физических нагрузках, уходе за ногами.
Диета для лечения атеросклероза должна быть сбалансированная, с включением в рацион овощей и фруктов, злаковых культур, нежирных сортов мяса и рыбы, достаточным питьевым режимом.
Как источники белка подходят куриное мясо, нежирная рыба, бобовые, соя, белок куриных яиц.
Полностью исключаются богатые жиром продукты — колбаса, паштеты, желтки, фаст-фуд, полуфабрикаты.
Важен и правильный уход за ногами — избегать переохлаждений, носить удобную, не тесную, по возможности — ортопедическую обувь, правильно выполнять педикюр, обрабатывать маленькие ранки на коже антисептиками.
Целесообразно также применение контрастных ванночек для ног с отварами лекарственных трав или солью, массаж.
В интернете можно найти положительные отзывы о народных рецептах лечения, к ним относят масляные растирания кожи с оливковым или облепиховым маслом, отвары рябины или укропа. Но следует помнить, что применять такие рецепты нужно в комплексе с другим лечением и при отсутствии противопоказаний.
Медикаментозное лечение атеросклероза:
- Гиполипидемическиесредства — Аторвастатин, Розувастатин, Симвастатин, фибраты, никотиновая кислота.
- Спазмолитики — Но-шпа, Дротаверин, Папаверин.
- Вазоактивные препараты — Вазопростан, Трентал, Курантил, Цилостазол.
- Антиагрегантыи антикоагулянты — Аспирин, Кардиомагнил, Магникор, Фраксипарин, Гепарин, Еноксипарин, Клопидогрель.
Оперативное лечение атеросклероза
Для восстановления кровотока при первой и второй стадиях используют малоивазивные эндоваскулярные операции — стентирование, шунтирование, балонную ангиопластику, тромбэндартериектомию, ангиопластику с дальнейшим аллопротезированием или аутопротезированием.
Для лечения третьей и четвертой стадии атеросклероза применяют комплексное лечение, в которое входят общие рекомендации по способу жизни и диете, медикаментозное лечение и операции.
Для больных с критической ишемией нет возможности практиковать малоинвазивные операции, так как значительно нарушен кровоток, и происходят необратимые ишемические и некротические изменения.
Порой единственным выходом в таких ситуациях, при наличии большого объёма некротизированной ткани, повреждении не только мягких, но и костных тканей, является ампутация пораженной области.
Это одна из самых древних хирургических операций, суть ее состоит в удалении участка конечности на протяжении кости, ампутация нижних конечностей при атеросклерозе применяется лишь в случаях, когда нет возможности сохранить больные ткани.
В зависимости от уровня окклюзии сосудов и изменения прилегающих к ним участков различают высокие и низкие ампутации.
Высокой ампутацию называют тогда, когда проходит отсечение конечности выше колена, низкой — при резекции пальцев, стопы, голени.
Также ампутации разделяют на первичные и вторичные.
Показания к проведению — полная окклюзия сосудов, сопровождающаяся выраженным болевым синдромом, отсутствие эффекта от консервативной терапии, некротические изменения кожи и мышц.
Радикальная операция профилактирует возникновение осложнений — сепсиса, вторичного инфицирования других органов.
Нужно помнить, что после проведения ампутации лечение на этом этапе не заканчивается, так как атеросклероз чаще протекает мультифокально, и вскоре ситуация с нарушением кровотока может повторится.
После радикального оперативного вмешательства необходимы восстановительные мероприятия — шунтирование или стентирование, протезирование удаленного сустава.
Профилактика облитерирующего атеросклероза состоит из поддержания физической активности, соблюдения рациональной диеты, отказа от курения и злоупотребления алкоголем, периодическом мониторинге уровня холестерина и других фракций липидов, уровня артериального давления, своевременном лечении сопутствующих патологий.
Как лечат атеросклероз рассказано в видео в этой статье.
Жизнь после ампутации конечностей: от видов и последствий операции до методов реабилитации
Потеря руки или ноги всегда тяжело переносится человеком как в психологическом, так и в физическом плане. Даже при длительном хроническом заболевании решение врача об ампутации часто становится шоком и для самого пациента, и для его родственников. Но даже в этом случае не стоит отчаиваться. Тысячи и миллионы людей ведут активную полноценную жизнь после ампутации. Они так же работают, любят, воспитывают детей и наслаждаются каждым новым днем.
Причины и показания к ампутации конечностей
Операцию по удалению конечности назначают при непосредственной угрозе для жизни пациента, когда все остальные методы лечения не дали результата.
К абсолютным показаниям для проведения ампутации относят:
- травматические ампутации конечностей — полный или частичный отрыв конечности в результате травмы;
- гангрена (отмирание) конечности из-за инфекции, обморожения, ожога, электротравмы, сосудистых заболеваний или диабета;
- сочетание повреждения кости, крупных сосудов и нервов, мягких тканей на значительном протяжении.
Относительные показания, при которых вопрос об ампутации решают индивидуально, с учетом состояния пациента:
- острая раневая инфекция — остеомиелит, тяжелая флегмона, тяжелый гнойный артрит;
- злокачественные новообразования;
- обширные трофические язвы, не поддающиеся лечению;
- деформация конечности, паралич, врожденный порок развития;
- сложная обширная травма конечности при неэффективности реконструктивной операции.
Наиболее частой причиной ампутации, помимо травм, становятся заболевания сосудов, которые приводят к ишемии и гангрене, осложнения сахарного диабета (трофические язвы и гангрена).
Например, атеросклероз сосудов нижних конечностей в 38–65% случаев приводит к критическому нарушению кровообращения (критической ишемии). В течение первого же года с момента установления диагноза критической ишемии у 25–50% пациентов развивается влажная гангрена, которая приводит к ампутации нижней конечности.
Не лучше и ситуация с сахарным диабетом. От 50 до 70% всех ампутаций в мире вызваны именно осложнениями этого заболевания: из-за нарушения кровообращения возникают незаживающие трофические язвы и гангрена. При сахарном диабете ампутация конечностей проводится в 10–20 случаях из тысячи.
Этапы операции
Ампутация состоит из нескольких этапов.
- На первом этапе консилиум врачей определяет уровень ампутации нижней или верхней конечности с учетом состояния пациента; берут согласие на операцию.
- Второй этап — уже в операционной. Пациенту дают наркоз, хирург начинает операцию, разрезают мягкие ткани. Сосуды перевязывают, нервные окончания обрабатывают так, чтобы они не попали в рубцовые спайки. Затем врач отсекает кость. Существует несколько методов обработки костного спила, которые позволяют предотвратить осложнения.
- На последнем этапе сформированная из мягких тканей культя закрывается кожными лоскутами. При этом рубец не должен находиться на опорной поверхности, которая будет испытывать основную нагрузку от протеза.
Реабилитация после ампутации конечностей не входит в этапы проведения операции, но является важным условием возвращения человека к нормальной жизни.
Уровень ампутации нижней и верхней конечности определяется индивидуально, с учетом объема здоровых тканей, таким образом, чтобы максимально сохранить функцию конечности, создать культю, пригодную к протезированию, предотвратить развитие фантомных болей и других осложнений.
В зависимости от того, как и когда будет реализован каждый из перечисленных этапов, в медицинской практике выделяют виды ампутации.
Виды ампутаций
По количеству операций:
- первичная;
- вторичная (реампутация).
По способу рассечения мягких тканей:
- Круговая. Кожа и мягкие ткани рассекаются перпендикулярно кости. Применяется редко, так как не позволяет создать полноценную культю. Используется при газовой гангрене, анаэробных инфекциях, при необходимости срочного проведения операции.
- Ампутация лоскутным способом (одно- и двухлоскутным). Применяется чаще всего. Этот способ позволяет создать нормально функционирующую и пригодную для протезирования культю.
- Ситуативный способ применяют при сложных травматических повреждениях в случае первичной ампутации.
По способу обработки костной культи:
- Надкостничный , при котором опил закрывается надкостницей.
- Безнадкостничный , когда надкостница удаляется с края культи.
- Костно-пластический способ , при котором опил кости закрывают фрагментом кости пациента. Это позволяет создать крепкую опорную поверхность культи.
По способу укрытия культи:
- Фасциопластический метод. Наиболее приемлем при ампутации верхних конечностей. В состав лоскута включена фасция пациента, подкожная клетчатка и кожа. Дает возможность точно смоделировать форму культи.
- Миопластический метод. В данном случае над опилом кости сшивают мышцы-антагонисты. Такой способ усложняет протезирование, так как сшитые мышцы перерождаются в рубцовую ткань.
- Периопластический метод. В состав лоскута включают надкостницу. В основном применяют при операциях у детей и подростков, так как способ дает возможность синостизирования костей голени в единый блок.
- Костно-пластический метод ампутации был предложен Н.И. Пироговым еще в 1852 году и до сих пор является непревзойденным по своим результатам. В состав лоскута входит фрагмент кости, покрытый надкостницей. Этот способ — лучший для создания опорной культи при ампутации нижней конечности.
Последствия ампутации конечностей
Если ампутация проведена правильно, выбран адекватный уровень удаления конечности, осуществлена профилактика инфекции, серьезных осложнений возникнуть не должно. Однако существуют последствия ампутации конечностей, с которыми приходится справляться многим пациентам.
- Болевой синдром. В первые дни после ампутации пациент испытывает боль в оперированной конечности. Тупая и тянущая боль сопровождает любую хирургическую операцию и возникает из-за повреждения мягких тканей. Через несколько дней боль притупляется.
- Отек — это нормальная реакция организма на оперативное вмешательство, повреждение, чужеродный материал (нити, скобы). Обычно отек сохраняется в течение первых недель после операции.
- Фантомные явления — тоже нормальная ситуация. Некоторое время после удаления конечности пациент может чувствовать ее. Фантомные боли могут появиться через несколько недель, месяцев и даже лет. Они могут возникать от прикосновений, изменения температуры или давления. Считается, что боли возникают из-за раздражения отсеченных нервных окончаний, образования невром, вовлечения нервов в рубцовый процесс.
- Контрактура — ограничение движения в суставе. Контрактура может быть вызвана нарушением техники операции, травмой сустава или действиями самого пациента. Длительная иммобилизация культи, отказ от активности могут привести к развитию контрактуры и дальнейшей невозможности протезирования.
Каждый день врач и медицинская сестра осматривают швы, проводят их обработку и снова забинтовывают оперированную конечность. Примерно через 5–7 дней убирают гипсовую повязку. В этот момент рубец на конечности еще очень нежный и тонкий.
После заживления рубца на культю надевают специальный компрессионный чехол. Это позволяет придать конечности нужную для протезирования форму.
Примерно через 12–15 дней пациента выписывают. Дома нужно каждый день осматривать культю на наличие воспаления или раздражения, проводить гигиенические процедуры. Следует создать для пациента доступную среду: убрать пороги и торчащие провода, о которые можно споткнуться, установить в ванной и санузлах поручни.
Примерно через 30–40 дней опасности инфекционных осложнений больше нет и можно сосредоточиться на реабилитации после ампутации конечности и освоении протеза.
Реабилитация
В задачи реабилитации входит:
- подготовка культи к протезированию;
- подгонка протеза под индивидуальные параметры человека;
- обучение жизни с протезом, возвращение человека к трудовой деятельности, создание условий для активного участия в социальной жизни.
Это может звучать парадоксально, но именно ампутация для многих становится началом новой активной жизни, новой карьеры, помогает найти свое призвание, встретить единомышленников и друзей. Стоит только посмотреть на паралимпийцев: людей, которые вовсе не считают отсутствие конечности своим физическим недостатком.
Реабилитацию после ампутации нижней и верхней конечности можно разделить на несколько общих этапов:
- Оценка состояния культи. Для использования протеза культя должна быть хорошо сформирована, иметь правильную форму.
- Подбор протеза. Подбор первого временного протеза можно начинать примерно через 6–8 недель после ампутации.
- Обучение жизни с протезом. Первые дни пользоваться протезом может быть очень сложно и даже больно. Но нельзя забрасывать тренировки. Через несколько дней проходит боль, появляются навыки пользования протезом.
- Тренировка самообслуживания. После ампутации важная цель для человека — восстановить навыки ухода за собой, не чувствовать себя беспомощным. Начать стоит с малого — научиться ходить по квартире с поддержкой, затем пробовать заняться привычными делами, гигиеническими процедурами и т.д.
- Адаптация окружающей среды. Как уже упоминалось, нужно создать больному доступную среду: положить необходимые вещи так, чтобы не нужно было тянуться к ним, установить опоры и поручни в квартире.
- Работа с психологом. Часто после такой тяжелой (и в психологическом плане — тоже) операции человек замыкается в себе, считает себя неполноценным, теряет смысл жизни. Работа с психологом поможет вернуть веру в себя, восстановить мотивацию, увидеть новые возможности и вернуться к активной социальной жизни.
- Работа на тренажерах. Для восстановления тонуса мышц, обучения работе с протезом и восстановления навыков ходьбы используются тренажеры, работающие по принципу биологической обратной связи (БОС). Система поддержки тела, такая как Vector, позволяет быстро восстановить конечности после ампутации.
- Физиотерапевтические процедуры позволяют улучшить кровообращение, восстановить тонус мышц культи, снять боль, уменьшить отек.
Государственные и частные реабилитационные центры предлагают комплексные программы для восстановления функции утраченной конечности и для психологической реабилитации. Нужно помнить, что ампутация — это не конец жизни, а лишь ее новый этап. И насколько полной и активной будет жизнь после операции, зависит не только от усилий врачей, но и от самого пациента.
Более чем у половины пациентов после ампутации конечности наблюдаются депрессивные состояния: у 52% — легкие, у 8% — тяжелые (по шкале депрессии Гамильтона). Это еще раз подчеркивает, насколько важны для больного посещение психолога или психотерапевта, а также переоценка межличностных отношений с близкими. В восстановительных центрах должны вести работу не только с пациентами, но и с их родными, обучая последних уходу за больным и умению поддержать человека в трудном положении.
Показания к ампутации при гангрене и реабилитация
Лечение гангрены состоит из комплекса используемых лекарственных средств широкого спектра действия, а также различных терапевтических методов, которые направлены на подавление процесса гниения тканей конечности и скорейшее выздоровление больного. Одним из радикальных способов спасения жизни человека, заболевшего гангреной, является ампутация конечности в том сегменте, где патологическое состояние тканей не зафиксировано, и продолжается стабильное кровообращение с питанием тканей, сосудов, мышечных волокон. Если не ампутировать часть тела своевременно, то распад мягких тканей продолжится и некроз будет подниматься все выше и ближе к туловищу. Отравление организма экзотоксинами достигнет критических показателей и в конечном итоге приведет к почечной недостаточности, нарушениям в работе сердца и дальнейшему наступлению летального исхода.
До ампутации
В связи с этим возникает вполне обоснованный вопрос: сколько проживет с гангреной ноги больной человек? На продолжительность жизни влияет целый ряд факторов, а также физиологические особенности организма пациента.
Прогноз – сколько живут с гангреной без ампутации?
Если человеку своевременно не провести отсечение конечности в условиях стерильного операционного зала, то прогноз неутешительный. Пациент умрет в страшных муках в течении 10-15 дней. Возможно наступление смерти и на более ранних сроках. Особенно это касается тех людей, которые имеют слабое сердце или изначально страдают от сосудистых патологий. По мере ухудшения самочувствия больного, ему необходимо вводить сильнодействующие обезболивающие, которые подавят болевой синдром, всегда присутствующий при гангренозном гниении конечности.
При этом сама смерть наступает не от того, что в ноге происходит некроз эпителия, мышечных волокон и мягких тканей, а в связи с негативными последствиями, которые развиваются в результате прогресса болезни. Накапливается количество ядовитых веществ, вырабатывающихся в процессе жизнедеятельности бактериальной микрофлоры, а почки не в состоянии справиться с таким объемом токсинов. В связи с этим возникает вторичное заболевание под названием почечная недостаточность. Наличие данного диагноза указывает на то, что почки не работают и после этой стадии летальный исход наступает уже на 2-3 сутки.
Показания
Для того, чтобы врач принял окончательное решение о проведении хирургического вмешательства, должны быть веские основания и соответствующая клиника течения болезни. В частности, показания для ампутированния части тела, пораженной гангреной следующие:
- стремительное прогрессирование воспалительного поражения;
- отсутствие положительной динамики к выздоровлению;
- микрофлора, спровоцировавшая некроз не реагирует на сильнодействующие антибактериальные препараты и продолжает свое деление;
- коматозное и предкоматозное состояние больного, спровоцированное резким всплеском токсинов в крови;
- бактериальное заражение костной ткани, с проникновением инфекции в костный мозг, что исключает возможность проведения дальнейшей медикаментозной терапии, направленной на сохранение ноги;
- существует реальная опасность того, что из-за сильно ослабленной иммунной системы возникнет сепсис и больной умрет от заражения крови;
- новые участки тканей конечности чернеют, скапливается обильное количество гноя, усиливается зловонный запах (особенно при газовой гангрене);
- анализы венозной крови и мочи показывают, что почки перестают справляться с функцией очистки лимфатической жидкости и крови, что приводит к развитию тяжелой формы интоксикации организма и риска наступления смерти.
При этом еще до ампутации больному дают право выбора. Он собственноручно подписывает документы о соглашении на проведение данной операции и в случае отказа доктор не имеет право самовольно выполнять отсечение конечности.
Пациента под подпись предупреждают о перспективе наступления летального исхода в случае отказа от хирургического лечения.
Ампутация ноги при гангрене в пожилом возрасте
Большое значение имеет и тот фактор, что в пожилых годах крайне редко гангрена поддается успешной медикаментозной терапии. Только 35% случаев острой гангрены в пожилых людей заканчиваются полным выздоровлением без использования ампутации. В остальных же случаях прогрессирование заболевания происходит динамично, и хирург не медлит с принятием решения об отсечении больной конечности. Кроме того, чем старше пациент, тем больше вероятность того, что гангрена после ампутации ноги проявится снова в виде рецидива, но только уже на более высоком ее участке.
Как проходит операция по ампутации нижних конечностей при гангрене?
Ампутация стопы
Выполняется отрезание ахилловых сухожилий и соединительной ткани в области сочленения голени и стопы. Хирург выполняет подчистку костной ткани, чтобы провести нормальное сшивание краев раны. После наложения швов раневая поверхность перевязывается стерильной марлевой тканью и больной в течении первых суток переводится в отделение интенсивной терапии. Если процесс выздоровления идет стабильно, то в дальнейшем восстановление проходит в общей палате хирургии.
Ампутация пальца ноги
Является одним из самых простых оперативных вмешательств данного рода. Может выполняться с использованием местной анестезии, либо же под общим наркозом. Это уже зависит от того, как пациент переносит воздействие наркотических препаратов медицинского предназначения. При гангрене пальца на ноге, он также отсекается по суставу. Если некроз тканей вплотную подошел к стопе, то отрез делают по самую фалангу пальца. По части дальнейшей обработки выполняются те же самые терапевтические действия.
Ампутация выше колена
Ампутация при гангрене нижних конечностей — это всегда сложный терапевтический процесс, специфика которого заключается не только в самой процедуре отсечения части человеческого тела, подвергшегося инфекционному гниению, но и не менее проблематичной процедуре постхирургической реабилитации.
После операции
В после операционный период крайне важно обеспечить больного комфортными условиями стационарного отделения, заботой и всеми необходимыми медикаментами для максимально быстрого восстановления общего состояния здоровья. Для реализации этих составляющих выделяют следующие лечебные группы.
Психологическая помощь
Больные, пережившие ампутацию сталкиваются с невероятной психологической нагрузкой, которая связана с шоковым состоянием сознания. Дело в том, что после пробуждения от наркоза, пациент осознает, что одной из опорных частей его тела больше не существует. Нога, с которой он жил на протяжении нескольких десятилетий была отсечена и никогда не возвратится к нему. Это противоречит самому устройству физиологии человека. Поэтому крайне важно окружить больного заботой и уходом. Рассказать, что жизнь не заканчивается на этом, и что в дальнейшем при поддержке родных, близких, все стабилизируется, удастся подобрать хороший протез и человек снова сможет самостоятельно передвигаться, находясь в вертикальном положении. Он не будет обузой для своих родных и близких.
Такое психологическое внушение обеспечит человеку, пережившему ампутацию, максимально быстрое выздоровление и предотвратит риск суицида.
Медикаментозная терапия
После проведения операции требуется подавление бактериальной микрофлоры, которая в избыточном количестве все еще продолжает присутствовать в крови и окружных тканях ампутированной конечности. Поэтому с медицинской точки зрения пациенту показано внутримышечное и внутривенное введение сильнодействующих антибактериальных препаратов. Это необходимо для того, чтобы не было рецидива болезни и не пришлось повторно проводить зачистку раневой поверхности, которая уже начала постепенно затягиваться.
Физическая реабилитация
Последствия ампутации всегда влекут за собой нарушение привычного образа жизни человека. Физическое восстановление состояния здоровья заключается в том, что в первые 2 месяца больному противопоказано нагружать ампутированную культю. Ее необходимо разминать, растирать и всячески задействовать в процессе активной жизни, но все же нельзя в этот период подбирать протез или травмировать ногу другими способами механического воздействия. Это может спровоцировать воспаление оставшейся части конечности и нарушить стабильный процесс заживления эпителиальных тканей.
Причины ампутации ноги при выраженном сахарном диабете, скорость заживления конечности, потенциальные осложнения и реабилитация
Ампутация ноги – вынужденная оперативная мера, которая выполняется ввиду развития опасных для жизни пациента осложнений. В статье мы разберем, когда проводится ампутация ноги при сахарном диабете – заживление и методы реабилитации.
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) диабет различных типов обозначается кодами E10-E14.
История метода
Греко-римские врачи часто использовали данный метод для лечения заболеваний различной степени тяжести. Архиген прижигал и отрезал конечности своих пациентов. Ученые утверждали, что только больная и здоровая части конечности должны быть устранены. На практике, однако, римляне ампутировали больную секцию, что, вероятно, приводило к заражению раны.
Кроме того, древние народы уже использовали протезы. Так показывает осколок вазы из Италии 4-го века до нашей эры. Первый человек, который носит деревянный протез, жил во времена Геродота. Роберт Листон (1794-1847) изобрел ножи, которые легко разрезали кожу, мышцы и сухожилия. Современная форма ампутации появилась в конце ХХ века. Наибольшее количество протезов было придумано во времена Второй Мировой Войны.
Причины
Пациенты интересуются: почему ампутируют конечности? Ампутация может стать необходимой, если конечность диабетика сильно повреждена. Существует несколько обстоятельств, при которых может быть выполнена ампутация. Наиболее распространенной причиной является острая нехватка крови. Такое нарушение кровообращения может быть вызвано главным образом кальцинированием сосудов при артериосклерозе или СД2Т. Факторы риска артериосклероза включают курение, артериальную гипертонию, повышенную массу тела и неблагоприятные уровни липидов в крови.
Даже при злокачественных опухолях может потребоваться ампутация пораженной части тела, чтобы предотвратить распространение опухолевых клеток. Определенной причины таких опухолей обычно не обнаружено, однако есть несколько факторов, способствующих образованию опухолей.
Особенно тяжелые травмы, которые вызывают очень серьезное повреждение сосудов, нервных волокон, костей или суставов, также могут потребовать ампутации.
Другой возможной причиной хирургической операции является изменение конечности, которое вызывает серьезные функциональные ограничения.
Нарушения кровообращения в нижних конечностях (в результате сосудистого заболевания) проявляются в виде боли при физической нагрузке. Позже боль возникает даже в состоянии покоя. Поврежденная нога или рука бледнеет в течение определенного времени. На заключительной стадии возникает некроз ткани. На этом этаже может развиться воспаление (гангрена), которое может распространиться на весь организм (сепсис) и привести к летальному исходу.
Злокачественные новообразования могут развиваться в любой части, в том числе и в конечностях. Злокачественные неоплазмы соединительной ткани называются саркомами. У пациентов могут возникать остеосаркомы, рабдомиосаркомы (от скелетных мышечных клеток), ангиосаркомы (из клеток кровеносных сосудов) или хондросаркомы (хрящевая ткань). Раковые клетки проникают в окружающие ткани, что приводит к боли, ощутимым и видимым утолщениям и функциональным ограничениям пациента. Рак может образовывать вторичные опухоли (метастазы), которые могут колонизировать другие участки тела.
Очень серьезные травмы могут привести к проблемам с кровообращением, повреждению нервов, что нередко сопровождается неврологическими расстройствами. Тяжелые переломы костей и повреждения суставов могут быть результатом травмы. Возможно разрушение ткани (некроз) с возможным воспалением (гангрена).
При бактериальной инфекции возникает болезненная опухоль и покраснение, что может сопровождаться перегревом и ограничением подвижности пациента. Если воспаление распространяется в кровотоке (сепсис), это приводит к ознобу или лихорадке. У пациента могут возникать симптомы шоке, которая выражаются понижением кровяного давления и увеличением частоты сердечных сокращений.
Ампутация нижней конечности
Почему при выраженном диабете ампутируют конечности? Ампутация – это крайний случай лечения диабета, который используется при неэффективности других консервативных или хирургических мер. При вазоконстрикции или окклюзии вначале рекомендуется ввести лекарственное средство. Помимо хирургии врач может использовать облучение или химиотерапию. Воспаление можно лечить антибактериальными и противовоспалительными средствами.
В большинстве случаев ампутация проводится под общей анестезией. В дополнение к общей также проводится местная анестезия. Часто на руку или ногу помещается плотная манжета, чтобы временно остановить кровоток. Это может уменьшить кровотечение и улучшить обзор рабочей области.
Степень удаления ткани зависит от типа и размера патологии. Хирург должен сохранить как можно больше здоровой ткани, а также полностью удалить больную или дефектную. Кожа, мышцы, кровеносные сосуды и нервы рекомендуется не повреждать. Кость, возможно, придется распилить, а края сгладить. Затем мускулатуру и кожу натягивают на кость.
Существует несколько типов ампутации:
- Малая – удаляются только передние части ноги (пальцы ног);
- Основная – полностью удаляется конечность.
В случае ампутации вокруг стопы врачи пытаются удалить как можно меньше костей, чтобы пациент мог продолжать стоять и ходить после операции.
Наименьшая возможная ампутация – это один или несколько пальцев. Но часто этого недостаточно из-за обширного некроза ткани. Иногда требуется ампутация всей ноги даже выше колена.
Продолжительность жизни после ампутации и осложнения
Многие спрашивают: сколько живут после ампутации? Прогноз существенно различается. При правильном лечении и отсутствии других осложнений прогноз благоприятный, и продолжительность жизни не сокращается.
Иногда степень повреждения тканей может быть выявлена только в ходе процедуры или гистологического исследования. Операция может также повредить части ткани поблизости. Это может вызвать кровотечение и кровоподтеки. Инфекции, расстройства заживления ран и рубцевание могут в том случае, если ткань сильная повредилась. В ампутированной конечности часто возникают боли.
Для многих пациентов потеря части тела – стрессовая ситуация. После оперативного вмешательства пациент должен обсудить проблему со специалистами-психологами. В дополнение к врачам и психологам, другие терапевты, физиотерапевты, профессиональные терапевты и ортопедические техники также участвуют в дальнейшем лечении. Эти профессионалы помогут составить план лечения.
Курс реабилитации
Через 1-2 месяца после операции пациент направляют в реабилитационную клинику. Продолжительность пребывания в реабилитационном центре зависит от начальной ситуации и варьируется от 2 недель до 6 месяцев.
Процесс реабилитации можно разделить на три этапа: переход от одной фазы к другой часто является «плавным».
- Создание физически стабильных условий, мотивации;
- Использование повязок, лимфодренаж и другие физиотерапевтические процедуры;
- Обучение пациента использованию протеза.
- Обучение ходьбе с протезом;
- Увеличение расстояния ходьбы;
- Оптимизация протеза;
- Индивидуальные и групповые собрания.
- Анализ и коррекция походки;
- Осуществление повседневных действий (подъем по лестнице, ходьба, готовка пищи)
- Ресоциализация;
- Подготовка к возращению на работу.
50-90% всех пациентов сообщают о «фантомных чувствах», причем пожилые пациенты чаще всего страдают от боли. Пациентам кажется, что ампутированная конечность все еще существует. Призрачные чувства выражают себя в основном холодными или ощущениями давления, а также болью. Фантомные ощущения у большинства пациентов со временем исчезают.
Фантомная боль – это острая, режущая, жгучая и судорожная боль в области ампутированной области. Она встречается примерно у 70% всех пациентов с ампутацией. Боль может привести к контрактурам и нарушениям осанки. Также характерным признаком фантомной формы болевых приступов является непостоянная приступообразная боль. Согласно недавним исследования, зеркальная терапия помогает избавиться от боли.
Совет! Если пациент заметил кровотечение, отек, покраснение или выраженную болезненность, необходимо быстро обратиться к врачу, чтобы он мог устранить возможные осложнения. Несвоевременное обращение в больницу при диабетических осложнениях и после отсечения конечности может привести к серьезным последствиям.
При выраженных симптомах в области ступни или коленной области рекомендуется обращаться к доктору. Перевязки не помогут при некрозе, поэтому при высокой температуре и выраженной боли нужно посещать специалиста. В раннем возрасте существует высокий шанс полного восстановления. Правильная и последовательная терапия возникших осложнений помогает избежать смертельного исхода и улучшить качество жизни.