Приступ поджелудочной железы что делать
Лечение приступов панкреатита в домашних условиях
Панкреатит – это тяжелое воспалительное заболевание поджелудочной железы. Острая форма этой патологии обязательно лечится в стационаре, так как в 20% случаев требуется хирургическое вмешательство. Но при хроническом панкреатите, даже во время обострения, больной может остаться дома. Особенно, если заболевание у него уже давно, и все необходимые лекарства у него есть. Если начать принимать меры вовремя и соблюдать все принципы лечения, можно быстро купировать приступ и избежать осложнений.
Особенности лечения
Хронический панкреатит может протекать почти бессимптомно, но большинство больных все же испытывают периодически тошноту и дискомфорт. Определить, что началось обострение, можно по резкому ухудшению состояния. Больной испытывает боли в верхней части брюшной полости, иногда они настолько сильные, что облегчение наступает только в положении, когда колени прижаты к животу. Кроме того, усиливается тошнота, иногда она заканчивается рвотой, наблюдается расстройство стула и метеоризм.
Чаще всего лечение обострения панкреатита можно проводить в домашних условиях. Только 20% больных нуждаются в госпитализации и немедленной медицинской помощи. Но все равно рекомендуется вызвать врача. Ведь только специалист может отличить обычное обострение от более серьезных состояний. Как можно скорее обратиться к врачу нужно при повышении температуры, падении давления, сильных болях, которые не проходят от приема спазмолитиков.
Ведь подобные симптомы могут сопровождать обычное обострение хронического панкреатита или же будут указывать на более серьезные осложнения. Ведь даже если заболевание протекает безболезненно, работа поджелудочной железы все равно нарушена. При хронической форме патологии может медленно проходить процесс разрушение клеток органа. Это может привести к таким последствиям, как некроз, гнойное воспаление, появление опухоли, закупорка протоков железы. Все эти состояния требуют немедленной медицинской помощи. лечиться в домашних условиях при этом недопустимо.
Но обычное обострение легкой или средней степени тяжести вполне можно снимать самостоятельно. Обычно приступ проходит за 1–2 недели, но если через 3–5 дней больной не чувствует облегчения, необходимо все же обратиться к врачу.
Что делать при приступе
В легких случаях при обострении панкреатита можно не обращаться к врачу, но только если больной точно знает, чем снять приступ, если у него есть все необходимые лекарственные препараты и возможность несколько дней соблюдать постельный режим. Ведь подобное состояние можно снять только в том случае, если соблюдаются три основных принципа лечения панкреатита: голод, холод и покой. Причем их необходимо применять как можно раньше, при первых же проявлениях обострения.
Прежде всего, нужно отказаться от любой пищи . Недопустимо употреблять ничего, кроме питьевой воды. Ведь поджелудочная железа реагирует на любую пищу выработкой ферментов, а это еще больше усугубляет воспаление. Поэтому нужно обеспечить ей покой. Для этого больной в первые 2-3 дня обострения может пить только чистую воду. Причем ее должно быть достаточно – нужно выпивать не менее четверти стакана каждые 20 минут. В легких случаях на второй день допустимо употреблять минералку без газа или отвар шиповника. Все жидкости должны быть комнатной температуры.
Холод помогает уменьшить отек и воспалительный процесс, замедляет кровообращение в пораженном органе и снижает чувствительность нервных окончаний. Поэтому для того чтобы снять приступ панкреатита в домашних условиях, обязательно нужно делать холодные компрессы. Это может быть пузырь со льдом или грелка с холодной водой. Но лед нельзя держать долго без перерыва, каждые 15–20 минут нужно убирать его.
Покой тоже необходим при обострении панкреатита. Обычно боль усиливается при физической активности. Это происходит за счет ускорения кровообращения. Поэтому больной должен принять лежачее положение, лучше всего на боку с поджатыми к животу ногами. В такой позе большинство больных чувствуют облегчение. Желательно как можно меньше двигаться, а также избегать стрессов и переживаний.
Дополнительно облегчить свое состояние больной может приемом лекарственных средств , которые ему назначил врач. Но в первые 2–3 дня можно принимать только обезболивающие средства или спазмолитики. Обычно рекомендуется пить Но-Шпу, Дротаверин, Мебеверин, Платифиллин, Дюспаталин. Иногда принимаются Анальгин, Спазмалгон, Баралгин, Промедол. Лучше всего, если они будут вводиться внутримышечно.
По рекомендации врача можно принять препарат для снятия тошноты и предотвращения рвоты, например, Мотилиум или Церукал. Облегчают состояние больного также средства, блокирующие выработку ферментов поджелудочной железы. Ни в коем случае нельзя без назначения врача в первые дни обострения принимать ферменты, НПВП, адсорбенты, антибиотики.
Методика дальнейшего лечения
Нет универсальной схемы лечения панкреатита на стадии обострения. Ведь у каждого заболевание протекает по-разному. Но любые методы должны быть направлены на снятие болевого синдрома и восстановление нормального функционирования поджелудочной железы.
Для этого обязательно применяется комплексная терапия. Кроме специальных лекарственных препаратов, назначенных врачом, необходима особая диета. Дополнительно можно применять народные методы, делать гимнастику, массаж, физиопроцедуры.
Медикаментозная терапия
Лечение приступа панкреатита в домашних условиях не обходится без лекарственных препаратов. Сначала принимаются только спазмолитики или анальгетики. Они помогают снять боль. Дополнительно в первые дни врач может порекомендовать принимать препараты, которые блокируют ферментные функции поджелудочной железы. Для этого назначаются Трасилол, Октреотид, Контрикал, а также блокаторы H2 гистаминовых рецепторов – Фамотидин, Ранитидин. Эффективны также Омепразол и другие ингибиторы протонной помпы.
После того как больной начинает употреблять пищу, ему нужно принимать ферментные средства. Они нужны для того, чтобы не нагружать поджелудочную железу и улучшать переваривание пищи. Могут быть назначены Панкреатин, Фестал, Пензистал, Мезим. Но чаще всего применяются Креон, Эрмиталь, Панзинорм или Дигестал. Они считаются более эффективными.
Остальные лекарственные средства применяются в зависимости от индивидуальных особенностей протекания панкреатита. При повышенной кислотности назначаются антиациды – Маалокс, Фосфалюгель, Альмагель. При вздутии или тошноте – прокинетики: Мотилиум, Церукал, Домперидон. Для нормализации стула и купирования диареи применяются Энтеросгель, Хилак Форте, Полисорб, Лопедиум.
Диета
Питание при обострении панкреатита – это чуть ли не самый важный метод лечения. Никакие препараты не помогут снять приступ, если больной не будет соблюдать диету. Обычно рекомендуется в первые 2–3 дня обострения полностью отказаться от любой пищи. Если больной чувствует облегчение, на третий день можно постепенно включать легкие щадящие блюда. Сначала это кисели, слизистая каша, протертые овощные супы. Если неприятные симптомы не вернулись, на следующий день рацион можно еще разнообразить.
Допускается употреблять паровой омлет, мясное суфле, картофельное пюре. Постепенно включаются кисломолочные продукты, нежирный творог, печеные яблоки, паровые котлеты из нежирного мяса. Примерно через неделю, если не наблюдается ухудшения состояния, рацион еще более расширяется. Употребляют печеные овощи и фрукты, каши, супы, макароны. Можно есть гречку, постное мясо и нежирную рыбу, растительное масло, кисломолочные продукты, подсушенный или вчерашний белый хлеб.
Рекомендуется употреблять минеральную воду. Лучше, если ее выберет врач, так как они имеют разную минерализацию и могут привести к ухудшению. Чаще всего при панкреатите рекомендуют пить Боржоми, Нарзан, Смирновскую. Из нее нужно выпустить газы, нагреть до комнатной температуры и пить по 150–200 мл через полчаса после еды.
Полностью исключается из рациона больного панкреатитом алкоголь, газированные напитки, кофе, какао. Нельзя есть жирное мясо, копчености, субпродукты. Пищу недопустимо жарить, только варить или запекать. Отказаться придется от сдобы, тортов, мороженого, шоколада. Вредны для поджелудочной железы также бобовые, грибы, редис, лук, чеснок и другие овощи, содержащие грубую клетчатку.
Народные методы
Применять народные методы можно только после консультации с врачом. Рекомендуется использовать их тогда, когда немного стихнут симптомы острого воспаления и уменьшатся болевые ощущения. Ведь в это время допустимо только пить воду. К вечеру второго дня приступа при наличии улучшения разрешается прием отвара шиповника. И только через несколько дней, когда больной постепенно разнообразит свой рацион питания, включаются другие народные средства. Главное условие – они должны быть вспомогательным методом лечения, во время обострения нельзя отказываться от приема лекарственных препаратов и диеты.
Чаще всего рекомендуется использовать при обострении панкреатита отвар овса. Он обладает обволакивающими, обезболивающими и противовоспалительными свойствами, улучшает пищеварение и моторику кишечника. Зерна овса для приготовления лекарства нужно замачивать, потом долго варить. Поэтому большинство больных пользуется овсяной мукой. Ее заливают водой и кипятят несколько минут. Полученный кисель нужно только остудить и можно пить по стакану перед каждым приемом пищи.
Эффективно облегчает состояние больного также сок картофеля. Каждый раз нужно готовить свежую порцию. Обычно достаточно 2-3 картофелины средних размеров. Их пропускают через соковыжималку или измельчают и выжимают сок вручную. Пить его нужно за полчаса до еды несколько раз в день.
Приступ панкреатита
В современном мире в геометрической прогрессии происходит рост числа людей, страдающих патологиями пищеварительной системы. В первую очередь это связано с образом жизни, который ведёт большинство представителей человечества. Несбалансированное и нерегулярное питание, стрессы и общая утомляемость организма приводят к опасным заболеваниям. Если болезни не лечить, последствия становятся необратимыми.
Распространенным и опасным заболеванием пищеварительной системы человека считается панкреатит. Болезнь диагностируется среди всех социальных слоев населения и возрастных категорий. Панкреатит влияет на остальные органы человека и требует постоянного наблюдения.
Основные понятия
Панкреатитом называют воспаление поджелудочной железы, основные функции которой – эндокринная (внутренняя) и экзокринная (внешняя).
- Внутренняя функция отвечает за выработку важных для жизнедеятельности человека гормонов, к примеру, инсулина, регулирующего сахар.
- Благодаря экзокринной функции железы вырабатывается панкреатический сок, содержащий множество ферментов, обеспечивающих расщепление и всасывание веществ, содержащихся в пище.
Специфика заболевания
Главной причиной заболевания становится частичная или полная закупорка протока. За это отвечают камни из желчного пузыря, образование кисты либо опухоли. Отток желудочного сока нарушается. В соке содержатся ферменты, активность которых наступает после выхода жидкости из железы, оберегая её от негативного влияния сока.
Если проток закупорен, ферменты начинают действовать уже внутри органа. Это вызывает воспаление и, если не принять меры, разрушения поджелудочной железы не избежать. Промедление грозит пациенту летальным исходом.
Причины возникновения
Медиками выявлено множество причин возникновения заболевания. Главной признано злоупотребление алкоголем. Регулярно принимаемый алкоголь отрицательно сказывается на работе организма, страдают внутренние органы человека. Нарушается естественный процесс выработки ферментов, что впоследствии вызывает воспаление.
Помимо алкоголя, существует ряд вредных факторов:
- Нервное истощение, стресс;
- Интоксикация организма из-за приёма медикаментов, наркотических веществ, работы на вредном производстве;
- Травмы внутренних органов;
- Голодание, диеты, несбалансированное питание;
- Наличие в организме инфекций.
Избежать возникновения панкреатита в большинстве случаев под силу самому пациенту. Ведение здорового образа жизни, отсутствие стрессов, правильное питание сводят риск заболевания к минимуму. А людям, у которых уже развивается болезнь, перечисленное поможет предотвратить приступы при панкреатите.
Виды панкреатита
Описано несколько классификаций типов панкреатита в зависимости от особенностей воспалительного процесса. Каждый вид подобной классификации разделяется на ряд подвидов. Чаще прочего используют разделение на три типа:
- Острый. Наиболее опасный вид панкреатита, без своевременного лечения приводит к летальному исходу.
- Реактивный. Слабовыраженная форма заболевания, перерастающая в серьезную форму без наблюдения у врача.
- Хронический. Протекает на протяжении жизни человека. Характеризуется периодами ремиссии и обострений, поэтапно сменяющих друг друга.
В зависимости от типа заболевания, корректируется курс лечения для пациента. Его назначает лечащий врач – гастроэнтеролог, специализацией которого являются заболевания желудочно-кишечного тракта.
Особенности протекания болезни
Панкреатит – серьезное заболевание, требующее постоянного контроля. Постановка диагноза для пациента становится сигналом в кардинальному изменению образа жизни. При остром панкреатите у пациента выражена яркая симптоматика. Это болевые ощущения в области брюшной полости слева, нарушение функций желудочно-кишечного тракта. Возможно повышение температуры тела и артериального давления.
При остром типе заболевания категорически недопустимо лечение в домашних условиях и самолечение. Острая форма панкреатита требует госпитализации и постоянного наблюдения врачей. Если не соблюдать условия, возможен летальный исход. Часто на фоне недолеченного острого панкреатита возникает хроническая форма.
Хронический вид заболевания развивается у пациента из-за прочих хронических заболеваний пищеварительной системы. Форма болезни нарастает на протяжении многих лет. Симптоматика выражена слабо, в отличие от острой формы. Госпитализация рекомендуется пациенту, когда во время вялотекущего протекания отмечается обострение панкреатита. Лечение хронического типа направлено на предотвращение обострения.
Наиболее опасным в период протекания заболевания считается приступ. Во время приступа симптомы панкреатита усиливаются и губительно влияют на работу остальных внутренних органов человека. Остро стоит вопрос, как действовать при приступе панкреатита. Если не оказать пациенту помощь вовремя, возникает угроза летального исхода. Для каждого человека, страдающего воспалением поджелудочной железы, важно знать специфику протекания болезни, владеть информацией, как снять приступ панкреатита в домашних условиях.
Приступ панкреатита
Как правило, приступ заболевания случается из-за несоблюдения пациентом назначенного лечения. Это прием алкоголя, переедание, употребление вредной пищи. Прием антибиотиков также может спровоцировать приступы панкреатита. Чтобы приступ заболевания причинил меньше вреда организму, важно вовремя его распознать и снять.
Симптомы приступа
Главным симптомом становится боль. Болевые ощущения в организме локализуются в месте наибольшего поражения поджелудочной железы. Как правило, это боль в области эпигастрия и в левой верхней части брюшной области. Если болевой синдром носит опоясывающий характер, вероятно, поражена железа целиком.
Вторым признаком считается повышение температуры тела. Столбик термометра держится в пределах 38 градусов, при сильном приступе достигает 39 – 40 градусов и остаётся там в течение продолжительного времени. На высокую температуру, сопровождаемую ознобом, требуется обратить особое внимание, это также становится признаком онкологического заболевания.
В первые тридцать минут после начала приступа начинается тошнота, сопровождающаяся сильной непрекращающейся рвотой с желчью. Принимать пищу становится невозможно, даже глоток воды провоцирует новый приступ рвоты. Возможно изменение цвета кожи, появляется бледность, желтый оттенок. Дополнительно отмечается появление синяков, которые локализуются в области живота слева, также распространяются по прочим частям тела.
Симптомы приступа панкреатита наблюдаются поочередно или одновременно несколько. Помимо перечисленных признаков, у пациента возникает вздутие живота, метеоризм. Нарушается стул – кал содержит остатки пищи и жирный блеск, издаёт зловонный запах. Отмечается неприятный привкус в полости рта, изжога. При тяжелом обострении в признаки приступа панкреатита включают и шоковое состояние больного. Для шока характерны:
- Бледность кожных покровов;
- Головокружение, дезориентация в пространстве, потеря сознания;
- Резкие перепады артериального давления;
- Одышка.
Появление симптомов в совокупности характеризует острый приступ панкреатита. В подобной ситуации рекомендуется немедленно обратиться за помощью к врачу. Важно понимать, что симптомы некоторых других заболеваний желудочно-кишечного тракта во многом схожи с описанными. Гастроэнтеролог постарается облегчить и снять приступ, поставить верный диагноз и определить причину недомогания.
Действия во время приступа
При появлении указанных симптомов безотлагательно вызывайте бригаду скорой помощи. До конца снять приступ панкреатита в домашних условиях невозможно. В ожидании скорой помощи можно предпринять попытку облегчить симптомы. Известна последовательность действий во время приступа, помогающая сократить сроки и облегчить страдания больного.
Что можно сделать в домашних условиях.
- Болевой синдром уменьшают принятием но-шпы и обеспечением больному состояния покоя.
- Категорически запрещен прием препаратов, содержащих ферменты поджелудочной железы.
- Во время приступа назначается голодание, разрешено пить минеральную воду без газа и отвар шиповника.
- На место локализации болевых ощущений накладывают холодный компресс.
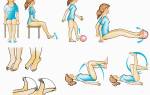
- Для уменьшения давления на воспаленный участок больному рекомендуется принять сидячее положение с наклоном торса вперед и поджатыми к груди коленями. Положение помогает уменьшить боль.
Снимать приступ рекомендуют на стационарном наблюдении. В отдельных случаях госпитализация пациента невозможна. Тогда врач назначает лечение дома. Осмотр врача необходим, самолечение сильно навредит и ухудшит состояние больного. При осмотре доктор даст рекомендации, что делать в домашних условиях для нормализации состояния здоровья больного, какой уход следует обеспечить.
Диета для больных панкреатитом
Для снятия приступа и предотвращения повторения в будущем больному важно постоянно придерживаться диеты. Во время обострения назначается голодание на протяжении ряда дней. При стационарном наблюдении пища пациенту вводится посредством зонда. Из напитков разрешена минеральная вода без газа, некрепкий чай, отвар шиповника. На новом этапе допускается прием киселя, прочих желеобразных блюд.
После удачного купирования приступа панкреатита, больному в пищу постепенно вводят продукты, содержащие углеводы: протертые супы, каши. Пища показана однородной консистенции. Усложняется питание постепенно, предотвращая резкие нагрузки на поджелудочную железу.
Пациент с диагнозом «панкреатит» должен понимать: употребление в пищу жирной, острой, сильно жареной пищи даже в микродозах спровоцирует новый приступ болезни. Аналогично сказанное относится к курению и употреблению алкоголя. Прием пищи рекомендуется осуществлять малыми порциями с небольшими промежутками времени.
Поджелудочная железа является жизненно важным внутренним органом, влияющим на функционирование организма человека. Нарушения в работе железы повлекут снижение работоспособности прочих внутренних органов. Важно соблюдать правила ведения здорового образа жизни и беречь организм.
Как снять приступ панкреатита в домашних условиях
Такое заболевание, как панкреатит, достаточно серьезное, ведь происходит острый или же хронический воспалительный процесс в ПЖ (поджелудочная железа). Сразу необходимо отметить, что приступ данного заболевания обладает при каждом течение болезни разной степенью активности.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Острый панкреатит: как выглядит приступ?
Обратите внимание, если воспалительный процесс расположен в теле ПЖ, то у больного возникает болевой приступ в подложечной области. При возникновении боли в области живота или под ребрами – это означает, что в организме больного панкреатитом происходят патологические изменения. В этот момент не стоит тянуть с лечением, ведь могут возникнуть серьезные осложнения со здоровьем.
Когда приступ боли локализован под левыми ребрами – это означает, что воспаление началось в хвосте поджелудочной железы.
Обратите внимание! Характер болевого синдрома опоясывающий, поэтому приступ может длиться на протяжении нескольких часов.
При таком воспалении у больного также возникают геморрагические высыпания. Как это понимать? Геморрагические высыпания характеризуются появлением небольших красных пятен, чаще всего высыпает в области живота.
- Повышается температура тела, может достигать свыше 39 градусов.
- Мучительная тошнота.
- Рвота.
Если вышеописанные признаки болезни не проходят – это означает, что заболевание переходит в хроническое течение.
Помните, полностью снять острые приступы в домашних условиях у вас не получиться, ведь необходимо принимать радикальные меры.
Признаки приступа при хроническом панкреатите
Если при остром течении боль можно вытерпеть, то приступ при хроническом панкреатите требует неотложной помощи. Ведь при таком течение болезни больной страдает от боли.
Часто хронический панкреатит сопровождается болевым приступом в правом или в левом подреберье.
Помимо боли у больного максимум до 38 градусов повышается температура, возникает озноб.
Важно! Озноб может проявляться одновременно с жаром – это говорит о начале гнойного воспалительного процесса.
Многие спрашивают, почему нельзя купировать приступ дома? На самом деле вы сможете немного устранить приступ в домашних условиях, но вам все равно необходимо вызвать «Скорую помощь».
На вопрос: можно ли вылечить язву желудка или двенадцатиперстной кишки в домашних условиях отвечает врач-гастроэнтеролог, заведующий гастроэнтерологическим отделением Архипов Михаил Васильевич.
Ведь если своевременно не принять меры, то могут возникнуть осложнения.
Теперь вы понимаете, какие бывают симптомы приступа панкреатита и далее рассмотрим лечение в домашних условиях.
Первая помощь при приступе
Голод: не стоит в период приступа употреблять любые продукты, в том числе и пить много воды, ведь это приведет к осложнениям.
Холод: в связи с тем, что болевой приступ с каждым разом усиливается, необходимо в домашних условиях положить холодную грелку в эпигастральную область.
Некоторые больные думают, если грелка будет лежать на животе долго, то и боли не будет. На самом деле, лечение холодом не должно превышать 20-ти минут. Отметим, что в эти же 20 минут больному всёравно необходимо делать перерыв.
Польза холодного лечения:
- Уменьшит приступ боли.
- Устранит отечность поджелудки.
- В период лечения холодом снижаются воспаления.
Если вышеописанные методы не принесли положительного результата, то необходимо принимать препараты. При сильном болевом приступе можно принять лекарственные препараты из группы спазмолитики или анальгетики.
Самым безлопастным лекарством является «Но-шпа». Для того чтобы нормализовать отток желчи, необходимо принять желчегонный препарат, например «Аллохол».
Теперь вы знаете, как снять приступ панкреатита в домашних условиях. Помните, не стоит доводить себя до отягощенного состояния, лучше вызвать «Скорую помощь».
Экстренная помощь при приступе в обязательном порядке включает:
- Капельница с физиологическим раствором, Церукал.
- Обезболивающие, например: Кеторолак, Квамател.
При необходимости врачи проводят иные инъекции, чтобы облегчить состояние больного.
Первые действия медицинских работников в стационаре – исключить ПЖ из процесса пищеварения.
Поэтому в стационаре больному назначают голод в течение 3-7 дней. Но это не значит, что в это время вы совсем не будите питаться. Вы сможете пить воду в небольших количествах.
По истечению 7 дней врачи проводят диетотерапию, а затем очищают организм больного.
При сильной интоксикации могут возникать гнойные процессы, а также повышается уровень ферментов в крови.
Поэтому врачи прописывают Креон и Панкреатин. Если у больного продолжается рвота, назначается препарат Метоклопрамид.
- В острой фазе назначают Контрикал и Гордокс.
- Внутривенно Омепразол.
- При отеке поджелудочной железе назначают Фуросемид (лазикс).
Для устранения кислотности в желудке прописывают Фамотидин, Циметидин.
Как правильно питаться после приступа?
На третий день придерживайтесь белковой и углеводородной диеты. Можно включить в свой рацион питания супы, каши.
Главное, употребляемая пища должна быть несоленой, и ни в коем случае не класть приправ.
На четвертые сутки можно включить в рацион немного нежирного творога или иного кисломолочного продукта. Некоторые врачи разрешают на 4-й день съесть белую рыбу, но только приготовленную на пару.
Говядину, курицу можно включить в свой рацион только после 6-го дня. Но всё равно на завтрак лучше обойтись творожными продуктами.
Начиная с 10-го дня вы можете перейти на обычный рацион. Хотим вас предупредить – не стоит сразу употреблять жирную пищу, ведь это может негативно сказаться на поджелудке.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Что делать, чтобы приступ не повторился?
Если придерживаться всех рекомендаций лечащего врача, то можно предотвратить повторный приступ.
Общие правила:
- Не забываем! Необходимо периодически прилаживать холодные компрессы.
- Придерживаться разгрузочного питания. Лучше всего в разгрузочные дни пить некрепкий чай, кушать пшеничные сухари.
- Регулярно проходите профилактические осмотры.
Приступ панкреатита
В современном мире в геометрической прогрессии происходит рост числа людей, страдающих патологиями пищеварительной системы. В первую очередь это связано с образом жизни, который ведёт большинство представителей человечества. Несбалансированное и нерегулярное питание, стрессы и общая утомляемость организма приводят к опасным заболеваниям. Если болезни не лечить, последствия становятся необратимыми.
Распространенным и опасным заболеванием пищеварительной системы человека считается панкреатит. Болезнь диагностируется среди всех социальных слоев населения и возрастных категорий. Панкреатит влияет на остальные органы человека и требует постоянного наблюдения.
Основные понятия
Панкреатитом называют воспаление поджелудочной железы, основные функции которой – эндокринная (внутренняя) и экзокринная (внешняя).
- Внутренняя функция отвечает за выработку важных для жизнедеятельности человека гормонов, к примеру, инсулина, регулирующего сахар.
- Благодаря экзокринной функции железы вырабатывается панкреатический сок, содержащий множество ферментов, обеспечивающих расщепление и всасывание веществ, содержащихся в пище.
Специфика заболевания
Главной причиной заболевания становится частичная или полная закупорка протока. За это отвечают камни из желчного пузыря, образование кисты либо опухоли. Отток желудочного сока нарушается. В соке содержатся ферменты, активность которых наступает после выхода жидкости из железы, оберегая её от негативного влияния сока.
Если проток закупорен, ферменты начинают действовать уже внутри органа. Это вызывает воспаление и, если не принять меры, разрушения поджелудочной железы не избежать. Промедление грозит пациенту летальным исходом.
Причины возникновения
Медиками выявлено множество причин возникновения заболевания. Главной признано злоупотребление алкоголем. Регулярно принимаемый алкоголь отрицательно сказывается на работе организма, страдают внутренние органы человека. Нарушается естественный процесс выработки ферментов, что впоследствии вызывает воспаление.
Помимо алкоголя, существует ряд вредных факторов:
- Нервное истощение, стресс;
- Интоксикация организма из-за приёма медикаментов, наркотических веществ, работы на вредном производстве;
- Травмы внутренних органов;
- Голодание, диеты, несбалансированное питание;
- Наличие в организме инфекций.
Избежать возникновения панкреатита в большинстве случаев под силу самому пациенту. Ведение здорового образа жизни, отсутствие стрессов, правильное питание сводят риск заболевания к минимуму. А людям, у которых уже развивается болезнь, перечисленное поможет предотвратить приступы при панкреатите.
Виды панкреатита
Описано несколько классификаций типов панкреатита в зависимости от особенностей воспалительного процесса. Каждый вид подобной классификации разделяется на ряд подвидов. Чаще прочего используют разделение на три типа:
- Острый. Наиболее опасный вид панкреатита, без своевременного лечения приводит к летальному исходу.
- Реактивный. Слабовыраженная форма заболевания, перерастающая в серьезную форму без наблюдения у врача.
- Хронический. Протекает на протяжении жизни человека. Характеризуется периодами ремиссии и обострений, поэтапно сменяющих друг друга.
В зависимости от типа заболевания, корректируется курс лечения для пациента. Его назначает лечащий врач – гастроэнтеролог, специализацией которого являются заболевания желудочно-кишечного тракта.
Особенности протекания болезни
Панкреатит – серьезное заболевание, требующее постоянного контроля. Постановка диагноза для пациента становится сигналом в кардинальному изменению образа жизни. При остром панкреатите у пациента выражена яркая симптоматика. Это болевые ощущения в области брюшной полости слева, нарушение функций желудочно-кишечного тракта. Возможно повышение температуры тела и артериального давления.
При остром типе заболевания категорически недопустимо лечение в домашних условиях и самолечение. Острая форма панкреатита требует госпитализации и постоянного наблюдения врачей. Если не соблюдать условия, возможен летальный исход. Часто на фоне недолеченного острого панкреатита возникает хроническая форма.
Хронический вид заболевания развивается у пациента из-за прочих хронических заболеваний пищеварительной системы. Форма болезни нарастает на протяжении многих лет. Симптоматика выражена слабо, в отличие от острой формы. Госпитализация рекомендуется пациенту, когда во время вялотекущего протекания отмечается обострение панкреатита. Лечение хронического типа направлено на предотвращение обострения.
Наиболее опасным в период протекания заболевания считается приступ. Во время приступа симптомы панкреатита усиливаются и губительно влияют на работу остальных внутренних органов человека. Остро стоит вопрос, как действовать при приступе панкреатита. Если не оказать пациенту помощь вовремя, возникает угроза летального исхода. Для каждого человека, страдающего воспалением поджелудочной железы, важно знать специфику протекания болезни, владеть информацией, как снять приступ панкреатита в домашних условиях.
Приступ панкреатита
Как правило, приступ заболевания случается из-за несоблюдения пациентом назначенного лечения. Это прием алкоголя, переедание, употребление вредной пищи. Прием антибиотиков также может спровоцировать приступы панкреатита. Чтобы приступ заболевания причинил меньше вреда организму, важно вовремя его распознать и снять.
Симптомы приступа
Главным симптомом становится боль. Болевые ощущения в организме локализуются в месте наибольшего поражения поджелудочной железы. Как правило, это боль в области эпигастрия и в левой верхней части брюшной области. Если болевой синдром носит опоясывающий характер, вероятно, поражена железа целиком.
Вторым признаком считается повышение температуры тела. Столбик термометра держится в пределах 38 градусов, при сильном приступе достигает 39 – 40 градусов и остаётся там в течение продолжительного времени. На высокую температуру, сопровождаемую ознобом, требуется обратить особое внимание, это также становится признаком онкологического заболевания.
В первые тридцать минут после начала приступа начинается тошнота, сопровождающаяся сильной непрекращающейся рвотой с желчью. Принимать пищу становится невозможно, даже глоток воды провоцирует новый приступ рвоты. Возможно изменение цвета кожи, появляется бледность, желтый оттенок. Дополнительно отмечается появление синяков, которые локализуются в области живота слева, также распространяются по прочим частям тела.
Симптомы приступа панкреатита наблюдаются поочередно или одновременно несколько. Помимо перечисленных признаков, у пациента возникает вздутие живота, метеоризм. Нарушается стул – кал содержит остатки пищи и жирный блеск, издаёт зловонный запах. Отмечается неприятный привкус в полости рта, изжога. При тяжелом обострении в признаки приступа панкреатита включают и шоковое состояние больного. Для шока характерны:
- Бледность кожных покровов;
- Головокружение, дезориентация в пространстве, потеря сознания;
- Резкие перепады артериального давления;
- Одышка.
Появление симптомов в совокупности характеризует острый приступ панкреатита. В подобной ситуации рекомендуется немедленно обратиться за помощью к врачу. Важно понимать, что симптомы некоторых других заболеваний желудочно-кишечного тракта во многом схожи с описанными. Гастроэнтеролог постарается облегчить и снять приступ, поставить верный диагноз и определить причину недомогания.
Действия во время приступа
При появлении указанных симптомов безотлагательно вызывайте бригаду скорой помощи. До конца снять приступ панкреатита в домашних условиях невозможно. В ожидании скорой помощи можно предпринять попытку облегчить симптомы. Известна последовательность действий во время приступа, помогающая сократить сроки и облегчить страдания больного.
Что можно сделать в домашних условиях.
- Болевой синдром уменьшают принятием но-шпы и обеспечением больному состояния покоя.
- Категорически запрещен прием препаратов, содержащих ферменты поджелудочной железы.
- Во время приступа назначается голодание, разрешено пить минеральную воду без газа и отвар шиповника.
- На место локализации болевых ощущений накладывают холодный компресс.
- Для уменьшения давления на воспаленный участок больному рекомендуется принять сидячее положение с наклоном торса вперед и поджатыми к груди коленями. Положение помогает уменьшить боль.
Снимать приступ рекомендуют на стационарном наблюдении. В отдельных случаях госпитализация пациента невозможна. Тогда врач назначает лечение дома. Осмотр врача необходим, самолечение сильно навредит и ухудшит состояние больного. При осмотре доктор даст рекомендации, что делать в домашних условиях для нормализации состояния здоровья больного, какой уход следует обеспечить.
Диета для больных панкреатитом
Для снятия приступа и предотвращения повторения в будущем больному важно постоянно придерживаться диеты. Во время обострения назначается голодание на протяжении ряда дней. При стационарном наблюдении пища пациенту вводится посредством зонда. Из напитков разрешена минеральная вода без газа, некрепкий чай, отвар шиповника. На новом этапе допускается прием киселя, прочих желеобразных блюд.
После удачного купирования приступа панкреатита, больному в пищу постепенно вводят продукты, содержащие углеводы: протертые супы, каши. Пища показана однородной консистенции. Усложняется питание постепенно, предотвращая резкие нагрузки на поджелудочную железу.
Пациент с диагнозом «панкреатит» должен понимать: употребление в пищу жирной, острой, сильно жареной пищи даже в микродозах спровоцирует новый приступ болезни. Аналогично сказанное относится к курению и употреблению алкоголя. Прием пищи рекомендуется осуществлять малыми порциями с небольшими промежутками времени.
Поджелудочная железа является жизненно важным внутренним органом, влияющим на функционирование организма человека. Нарушения в работе железы повлекут снижение работоспособности прочих внутренних органов. Важно соблюдать правила ведения здорового образа жизни и беречь организм.
Как снять приступ панкреатита дома
Во время приступа панкреатита следует обратиться за консультацией к специалисту. В случае когда вызвать скорую помощь нет возможности, следует воспользоваться советами, помогающими снять симптоматику в домашних условиях. Однако стоит помнить, что панкреатит требует лечения, поэтому не стоит откладывать визит к врачу. Как снять приступ панкреатита в домашних условиях, описано ниже.
Общие рекомендации врачей
При воспалении поджелудочной железы болевые ощущения беспокоят больного длительные промежутки времени и постепенно усиливаются. Данные изменения являются свидетельством развития острого панкреатита. В срочном порядке больному должна быть оказана квалифицированная помощь со стороны медиков. При хронической форме недуга приступ можно снять дома, используя рекомендации специалистов, а именно:
- соблюдать постельный режим и не паниковать;
- поместить на живот кусочки льда;
- отказаться от употребления продуктов питания.
Главной задачей для больного стоит полное исключение любых пищеварительных ферментов, чтобы не спровоцировать выработку ещё большего количества желудочного сока воспалённым органом и усиление болевых ощущений. При сильной боли стоит принять медикаменты, способствующие устранению спазмов, расширению сосудов и обезболивающие препараты. Даже если удалось снять симптоматику посещение врача, не следует откладывать, так как болезнь поджелудочной железы лечится исключительно под контролем специалиста.
Благодаря стационарной терапии можно быстро снять воспаление и избавиться от скоплений токсинов. В первые 3–4 дня после приступа больной должен соблюдать голодную диету. Это позволит ускорить процесс восстановления железы и вернуть её прежнюю активность. Спустя рекомендуемый промежуток времени, больной может начать принимать пищу, соблюдая советы медицинских специалистов:
- Есть только вареную или приготовленную на пару пищу.
- Мелко нарезать или натирать на тёрке продукты.
- Готовить слабосолёную пищу.
- Есть только тёплые блюда.
Соблюдая эти простые правила можно быстро восстановить работу поджелудочной железы и предотвратить возникновение повторных приступов. В дальнейшем можно понемногу расширять рацион, но ни в коем случае не есть жареные, жирные и острые блюда, которые провоцирует новое воспаление. Соблюдая диетическое питание можно полностью восстановить здоровье. В качестве дополнения терапии специалисты рекомендуют использовать и народные методы лечения.
Первая помощь
В случаях, когда больной не имеет возможности обратиться за помощью к специалисту, следует самостоятельно оказать первую помощь и поспособствовать задержанию желудочного сока и устранению боли. Однако не стоит забывать, что в любом случае пациент должен быть доставлен в больницу, особенно при остром приступе панкреатита.
Для снятия приступа панкреатита необходимо:
- Положить больного в постель.
- Дать Но-шпу или Дротаверин 0,8 мг, чтобы снять боль.
- Ввести внутримышечную инъекцию (2 мл) раствора Папаверина.
Для купирования боли необходимо принимать анальгетик или спазмолитик. Пить больной может в ограниченном количестве – по 50 мл за один прием. Давать воду следует каждые 20–30 минут. Для снятия симптоматики панкреатита рекомендуется также:
- Не принимать пищу!
- Прикладывать лёд на область нахождения поджелудочной железы со стороны спины. Таким образом, усиливается эффективность.
- Пациент должен находиться в состоянии полного покоя, занимая положение полулёжа на кровати. Ни в коем случае во время приступа нельзя делать резких движений.
- Совершать дыхание поверхностного типа или делать специальное упражнение. Совершать систематическое задерживание дыхания, что позволит снизить болевые ощущения.
- При любом позыве к рвоте необходимо воспользоваться случаем и очистить желудок. Если позывов нет, можно несколько раз надавить на корень языка и избавиться от содержимого органа пищеварительной системы.
Соблюдая рекомендации можно добиться временного облегчения и снять боль при панкреатите. Нередко приступ воспаления возникает на фоне нарушения функции жёлчного пузыря при сбое в оттоке желчи. Если в желчном пузыре камней нет, то снять боль можно принимая Аллохол. При отхождении желчи стул становится жидким и возобновляется нормальный отток поджелудочного сока. Принимается препарат 3 раза в день по две таблетки. Очень важно принимать Аллохол совместно со спазмолитиками.
Лекарства при приступе панкреатита
Для снятия острого состояния пациента специалисты назначают приём следующих медикаментов:
- Но-шпы – популярного спазмолитического препарата, который может применяться в первые минуты начала приступа.
- Дротаверина гидрохлорида – медикамента со спазмолитическим эффектом.
- Спазмалгона. Используется для снятия пикового состояния, которое характеризуется усилением боли во время приступа.
- Спазмолитика Максигана.
- Папаверина. Использовать для внутримышечной инъекции после приёма таблеток-спазмолитиков.
- Аллохола. Таблетированный препарат рекомендуется к приёму только тем людям, которые уверены в отсутствии камней в жёлчном пузыре. Пить таблетки следует совместно со спазмолитиками.
- Контрикала, способствующего снятию болевого шока и восстановлению тканей органа пищеварительной системы. Препарат применяется исключительно в условиях стационара под наблюдением специалиста.
Недопустимо использование таких лекарств как Панзинорм, Креон. Они содержат в своём составе ферменты поджелудочной железы и способны лишь усугубить приступ недуга.
Лечение народными средствами
Помимо лечения лекарствами, можно дополнительно использовать народные средства для терапии. Ниже представлены наиболее эффективные рецепты, способствующие устранению симптоматики приступа панкреатита. Гречневая крупа перемалывается в кофемолке. Две ст. л. муки заливается 600 мл кефира и настаивается всю ночь. С утра стакан целебного кисломолочного напитка выпивается натощак. Второй стакан можно пить понемногу в течение дня.
Две ст. л. овса перемалывается в кофемолке и заливается 3 л воды. Состав кипятится около 10 минут и настаивается на протяжении 120 минут. Овсяный настой рекомендуется пить по 100 мл перед каждым приёмом пищи. Перемалываем в блендере 250 г петрушки, несколько очищенных небольших головок чеснока и 1 кг лимонов вместе с кожурой. Полученная смесь употребляется по 1 ч. л. за 10–20 минут до каждого приёма пищи.
Через соковыжималку пропускается две картофелины сырых и 3 моркови. Полученный сок необходимо пить перед трапезой несколько раз в день. Продолжительность терапии составляет 28 дней. В профилактических целях от приступов панкреатита больной может пить по 50 мл сока квашеной капусты за 1–2 часа до приёма пищи. Две ст. л. листьев черники заливается 500 мл кипящей воды. Настаивается на протяжении 60 минут. Настой необходимо пить 5–6 раз в день по 50 мл. Продолжительность лечения – 18 дней.
Каждое утро начинать со 100 мл картофельного сока и 1 стакана нежирного кефира. Длительность соковой терапии составляет 14 дней. Взятые 250 мг овсяных зёрен промываются и заливаются 1 л кипящей воды. Кипятить на медленном огне нужно не менее 15 минут. После этого настой переливается в термос и оставляется на 12 часов. Полученную целебную жидкость рекомендуется употреблять по 15 мл каждые 2–3 часа на протяжении 30–40 дней.
Две ст. л. японской софоры заливается 600 мл кипящей воды. Настаивается трава всю ночь. Употреблять настой следует ежедневно по 150 мл за 60 минут до еды. Готовим желчегонный сбор. Для этого в удобной эмалированной ёмкости размещаются по 1 ст. л. травы календулы, корня девясила, аптечной ромашки, корни большого лопуха, полевого хвоща, болотной сушеницы, трехраздельной череды, лекарственного шалфея. Перемешав сушёную смесь заливаем её 1 л кипящей воды. Настаиваем на протяжении 2 часов. Процедив целебный травяной напиток, пьём по 100 мл каждые 4–5 часов.
Свежая петрушка в количестве 1 кг тщательно промывается под проточной водой, обдаётся кипячёной водой, нарезается мелко и высыпается в ёмкость. Зелень заливается молоком (800 мл). Ёмкость ставится в духовку при температуре 100 градусов на 20 минут. Отвар отжимается после остывания и пьётся по 20 мл перед каждой трапезой. Поджелудочная железа во время воспаления нуждается в лечении и соблюдении диетического питания. Для успешной терапии следует полностью соблюдать рекомендации врача и снимать обострение острого вида панкреатита согласно предписаниям специалиста.