Как снизить Болезни низкой плотности
Причины пониженного уровня холестерина липопротеинов низкой плотности
Холестерин обнаружен практически во всех тканях человеческого организма. Это жизненно важное жироподобное вещество, необходимое организму, чтобы:
- построить стабильные клеточные мембраны
- производить желчные кислоты без переваривания определенных продуктов
- для производства витамина D
- для выработки половых гормонов: тестостерон и эстроген, а также гормона коры надпочечников кортизона.
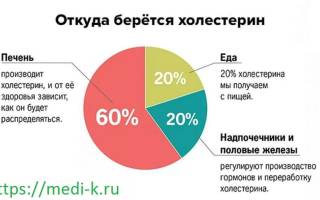
Откуда холестерин в нашем организме?
- Из собственного производства тела:
Организм вырабатывает до 2 г холестерина в день у взрослых. Это количество соответствует вашим потребностям, даже при диете, не содержащей холестерина.
Собственный синтез холестерина происходит в печени, кишечнике и в тканях вне печени, в коре надпочечников и в половых органах.
Холестерин содержится только в продуктах животного происхождения. Он поглощается желчными кислотами в тонкой кишке и хранится в печени.
Баланс между требуемым, производимым самим человеком и потребляемым холестерином регулирует в организме один из самых важных ферментов в метаболизме холестерина, HMG-CoA редуктазу.
«Хороший» и «плохой» холестерин
Кровь в основном состоит из воды, но холестерин растворим в жирах. Для того, чтобы кровь могла проникать в организм, холестерину нужны носители, которые переносят его в крови: липопротеины. Эти белки окружают холестерин как оболочка.
Что такое липопротеин?
Липопротеин – это маленький шарик, который плавает в сыворотке крови, как мини-подводная лодка. Поскольку жиры являются водоотталкивающими (липофобными), они не могут свободно перемещаться в сыворотке крови – они могут слипаться и закупоривать кровоток. Вот почему липопротеины существуют как транспортная система: они могут поглощать липиды крови, такие как тригицериды или холестерин, и направлять их в определенные ткани.
С помощью так называемых аполипопротеинов, которые находятся в оболочке липопротеинов, жиры передаются внутрь или наружу. У них также есть рецепторы, с помощью которых они могут нацеливаться на определенные ткани, чтобы разгрузить или принять их груз.
Существуют липопротеины низкой плостности (ЛПНП) и липопротеины высокой плотности (ЛПВП).
Эта упаковка определяет, опасен ли холестерин как фактор атеросклероза, или он все еще является важным компонентом организма.
ЛПНП – «плохой» холестерин:
ЛПНП доставляет холестерин из печени через кровь к органам. Таким образом, ЛПНП должен проходить через стенку кровеносных сосудов. Это делается с использованием рецепторов ЛПНП. Если запас холестерина ЛПНП превышает, холестерин остается в сосудистой стенке. Это запускает каскад изменений сосудистой стенки, в конце которого происходит кальцификация сосудов (атеросклероз). Поэтому значение в крови холестерина ЛПНП не должно превышать нормального уровня.
Нормальные значения холестерина ЛПНП составляют от 70 до 160 мг / дл ( микрограмм на децилитр ) — это относится к женщинам и мужчинам. Таким образом, предел у здоровых пациентов составляет 160 мг / дл. Тем не менее, он уменьшается, если есть другие факторы риска (см. Ниже). Холестерин ЛПНП также известен как «плохой холестерин » или « плохой холестерин », потому что он способствует атеросклерозу.
Поэтому разница между ЛПВП и ЛПНП заключается не в самом холестерине, а в транспортном средстве (так называемые липопротеины), в котором они обнаруживаются. Примерно обобщенно:
ЛПНП транспортирует холестерин «в организм» — где он просто откладывается в кровотоке, если есть избыток, и, таким образом, способствует кальцификации кровеносных сосудов (атеросклероз)
ЛПВП – «хороший» холестерин:
К счастью, ЛПВП имеет прямо противоположный эффект. ЛПВП удаляет избыточный (и частично уже отложенный) холестерин из кровотока, доставляя его в печень, где он может расщепляться. Холестерин переносится из крови и тканей организма в печень, где он затем превращается в желчные кислоты и выводится с кишечником вместе с желчным соком.
Следовательно, ЛПВП противодействует кальцификации сосудов и поэтому называется «хорошим холестерином».
Строение ЛПНП
ЛПНП человека имеет плотность от 1,019 до 1,062 г / мл и размер от 18 до 25 нм. Он состоит из аполипопротеина B100 (Apo B100) с молярной массой 550 кДа (4536 аминокислотных единиц), сложных эфиров холестерина, свободного холестерина и фосфолипиды. Содержание липидов составляет приблизительно 80%, что означает, что ЛПНП имеет молярную массу приблизительно 2,7 МДа. Известны многочисленные мутации ApoB-100 у людей, некоторые из которых связаны с высоким уровнем холестерина.
Немного завышенные значения часто измеряются у пожилых людей (старше 40 лет).
Проблема заключается в следующем: нормативные значения меняются в зависимости от других факторов риска. К ним относятся, например:
- курение
- избыточный вес
- высокое кровяное давление
- диабет (сахарный диабет)
- сердечно-сосудистые заболевания
- лекарственные препараты (например, гормональные)
Если присутствуют два или более из вышеуказанных факторов риска, стандартные значения изменяются. Это означает, что другие значения необходимы для снижения риска вторичного заболевания.
Слишком высокий уровень холестерина ЛПНП
Если уровень холестерина ЛПНП поднимается выше 160 миллиграммов на децилитр (мг / дл), он считается слишком высоким. Тем не менее, врач никогда не будет смотреть только на это одно значение, но всегда будет следить за всеми показателями липидов в крови (например, холестерин ЛПВП, общий холестерин, триглицериды). Также важно учитывать, есть ли другие факторы риска (например, высокое кровяное давление, избыточный вес, курение, диабет). Если имеется 2 или более факторов риска, стандартное значение ЛПНП падает – в идеале у вас должно быть значительно меньше, чем 160 мг / дл холестерина ЛПНП в крови.
Строение ЛПНП
Холестерин ЛПНП обычно перерабатывается моноцитами и макрофагами, моноциты циркулируют в крови и ищут вредные вещества. Если они нашли такое, они развиваются дальше до так называемых макрофагов, которые заключают в себе другие клетки как «фагоциты» и перерабатывают или уничтожают их внутри клетки, в основном посредством ферментов или токсических веществ).
Однако, если ЛПНП модифицируется ацетилированием белковой части, этот окисленный липопротеин больше не может перерабатываться и накапливаться внутри клетки.
Атеросклероз: бляшки (желтые)
Образующиеся макрофаги с высоким уровнем холестерина называются пенистыми клетками. В связи с поврежденными кровеносными сосудами они считаются основной причиной атеросклероза / атеросклероза, поскольку они накапливаются в кровеносных сосудах и, таким образом, вызывают «кальцификацию кровеносных сосудов (так называемые бляшки). Это приводит к сужению кровотока. Однако этот процесс протекает очень медленно, в основном это занимает годы, пока пациент не замечает ухудшений.
Это увеличивает риск тромбоза (сгусток крови, который закупоривает кровоток). Если такой кровяной сгусток забивает определенные кровяные каналы в сердце, говорят о сердечном приступе. Если это происходит в мозге, от инсульта, в легких от легочной эмболии. Эти заболевания являются одними из наиболее распространенных причин смертности в Российской Федерации (сердечно-сосудистые заболевания).
Слишком низкий уровень холестерина ЛПНП
В любом случае «плохой» холестерин ЛПНП должен быть ниже 160 мг / дл. Но значение ЛПНП также может быть слишком низким. Причиной может быть генетическая аномалия, которая означает, что холестерин ЛПНП почти не образуется.
Абеталипопротеинемия (ABL) и семейная гипобеталипопротеинемия (FHBL)
Абеталипопротеинемия (ABL) и семейная гипобеталипопротеинемия (FHBL) являются относительно редкими наследственными нарушениями метаболизма липопротеинов, которые вызывают низкий уровень холестерина. Хотя у людей, у которых уровни холестерина липопротеинов низкой плотности (ЛПНП) являются умеренно низкими (то есть, у людей с FHBL), наблюдается повышенная тенденция к развитию жировой болезни печени, люди с глубоким снижением уровня холестерина ЛПНП имеют сниженный риск сердечно-сосудистых заболеваний.
ABL – это редкое заболевание, связанное с уникальным профилем липопротеинов в плазме, при котором ЛПНП и липопротеины очень низкой плотности (ЛПОНП) практически отсутствуют. Расстройство характеризуется нарушением всасывания жира, спиноцеребеллярной дегенерацией, акантоцитарными эритроцитами и пигментной ретинопатией. Это вызвано гомозиготной аутосомно-рецессивной мутацией в гене белка переноса микросомального триглицерида (MTP). МТР опосредует внутриклеточный транспорт липидов в кишечнике и печени и, таким образом, обеспечивает нормальную функцию хиломикронов в энтероцитах и ЛПОНП в гепатоцитах.
Пострадавшие дети могут казаться нормальными при рождении, но к первому месяцу жизни у них развивается стеаторея, вздутие живота и нарушение роста. У детей развивается пигментный ретинит и прогрессирующая атаксия, смерть обычно наступает к третьему десятилетию. Ранняя диагностика, лечение высокими дозами витамина Е (токоферола) и пищевые добавки со средней длиной цепи жирных кислот могут замедлить прогрессирование неврологических нарушений. Облигатные гетерозиготы (т. е. Родители пациентов с ABL) не имеют симптомов и признаков снижения уровня липидов в плазме.
Абеталипопротеинемия
Мутация гена MTP
Образование и экзоцитоз хиломикронов на базолатеральной мембране клеток кишечного эпителия необходимо для доставки липидов в системный кровоток. Одним из белков, необходимых для сборки и секреции хиломикронов, является MTP. Ген этого белка (MTP) мутирует у пациентов с ABL.
Несколько мутаций в гене MTP были исследованы. У большинства пациентов с ABL мутация включает ген, кодирующий субъединицу MTP в 97 кДа. Следовательно, у детей с ABL развивается жировая мальабсорбция и, в частности, страдают результаты дефицита витамина Е (т. е. Ретинопатия, спиноцеребеллярная дегенерация). Результаты биохимических испытаний показывают низкие уровни в плазме АРОВ, триглицеридов и холестерина.
Мембранные липидные нарушения также влияют на эритроциты, вызывая акантоцитоз. Длинноцепочечные жирные кислоты очень плохо всасываются, и кишечные эпителиальные клетки наполняются липидными каплями. Такие дети реагируют на диету с низким содержанием жиров, богатую жирными кислотами со средней цепью, а также на добавки с высокими дозами жирорастворимых витаминов, особенно витамина Е.
Роль витамина Е
Большинство клинических симптомов ABL являются результатом дефектов в абсорбции и транспорте витамина Е. Обычно витамин Е транспортируется из кишечника в печень, где он переупаковывается и включается в собирающую частицу ЛПОНП путем связывания токоферола белка. В кровообращении ЛПОНП превращается в ЛПНП, а витамин Е переносится ЛПНП в периферические ткани и доставляется в клетки через рецептор ЛПНП.
У пациентов с ABL заметен дефицит витамина Е из-за недостаточного транспорта витамина Е в плазме, который требует печеночной секреции АРОВ-содержащих липопротеинов. Большинство основных клинических симптомов, особенно со стороны нервной системы и сетчатки, в основном связаны с дефицитом витамина Е. Эта гипотеза подтверждается тем фактом, что другие нарушения, связанные с дефицитом витамина Е, характеризуются сходными симптомами и патологическими изменениями.
FHBL также является редким нарушением метаболизма аполипопротеина B (APOB), характеризующимся уровнями холестерина в плазме и холестерина ЛПНП, которые менее чем у половины нормальны у гетерозигот и очень низки (
Причины пониженного уровня холестерина липопротеинов низкой плотности
Холестерин обнаружен практически во всех тканях человеческого организма. Это жизненно важное жироподобное вещество, необходимое организму, чтобы:
- построить стабильные клеточные мембраны
- производить желчные кислоты без переваривания определенных продуктов
- для производства витамина D
- для выработки половых гормонов: тестостерон и эстроген, а также гормона коры надпочечников кортизона.
Откуда холестерин в нашем организме?
- Из собственного производства тела:
Организм вырабатывает до 2 г холестерина в день у взрослых. Это количество соответствует вашим потребностям, даже при диете, не содержащей холестерина.
Собственный синтез холестерина происходит в печени, кишечнике и в тканях вне печени, в коре надпочечников и в половых органах.
Холестерин содержится только в продуктах животного происхождения. Он поглощается желчными кислотами в тонкой кишке и хранится в печени.
Баланс между требуемым, производимым самим человеком и потребляемым холестерином регулирует в организме один из самых важных ферментов в метаболизме холестерина, HMG-CoA редуктазу.
«Хороший» и «плохой» холестерин
Кровь в основном состоит из воды, но холестерин растворим в жирах. Для того, чтобы кровь могла проникать в организм, холестерину нужны носители, которые переносят его в крови: липопротеины. Эти белки окружают холестерин как оболочка.
Что такое липопротеин?
Липопротеин – это маленький шарик, который плавает в сыворотке крови, как мини-подводная лодка. Поскольку жиры являются водоотталкивающими (липофобными), они не могут свободно перемещаться в сыворотке крови – они могут слипаться и закупоривать кровоток. Вот почему липопротеины существуют как транспортная система: они могут поглощать липиды крови, такие как тригицериды или холестерин, и направлять их в определенные ткани.
С помощью так называемых аполипопротеинов, которые находятся в оболочке липопротеинов, жиры передаются внутрь или наружу. У них также есть рецепторы, с помощью которых они могут нацеливаться на определенные ткани, чтобы разгрузить или принять их груз.
Существуют липопротеины низкой плостности (ЛПНП) и липопротеины высокой плотности (ЛПВП).
Эта упаковка определяет, опасен ли холестерин как фактор атеросклероза, или он все еще является важным компонентом организма.
ЛПНП – «плохой» холестерин:
ЛПНП доставляет холестерин из печени через кровь к органам. Таким образом, ЛПНП должен проходить через стенку кровеносных сосудов. Это делается с использованием рецепторов ЛПНП. Если запас холестерина ЛПНП превышает, холестерин остается в сосудистой стенке. Это запускает каскад изменений сосудистой стенки, в конце которого происходит кальцификация сосудов (атеросклероз). Поэтому значение в крови холестерина ЛПНП не должно превышать нормального уровня.
Нормальные значения холестерина ЛПНП составляют от 70 до 160 мг / дл ( микрограмм на децилитр ) — это относится к женщинам и мужчинам. Таким образом, предел у здоровых пациентов составляет 160 мг / дл. Тем не менее, он уменьшается, если есть другие факторы риска (см. Ниже). Холестерин ЛПНП также известен как «плохой холестерин » или « плохой холестерин », потому что он способствует атеросклерозу.
Поэтому разница между ЛПВП и ЛПНП заключается не в самом холестерине, а в транспортном средстве (так называемые липопротеины), в котором они обнаруживаются. Примерно обобщенно:
ЛПНП транспортирует холестерин «в организм» — где он просто откладывается в кровотоке, если есть избыток, и, таким образом, способствует кальцификации кровеносных сосудов (атеросклероз)
ЛПВП – «хороший» холестерин:
К счастью, ЛПВП имеет прямо противоположный эффект. ЛПВП удаляет избыточный (и частично уже отложенный) холестерин из кровотока, доставляя его в печень, где он может расщепляться. Холестерин переносится из крови и тканей организма в печень, где он затем превращается в желчные кислоты и выводится с кишечником вместе с желчным соком.
Следовательно, ЛПВП противодействует кальцификации сосудов и поэтому называется «хорошим холестерином».
Строение ЛПНП
ЛПНП человека имеет плотность от 1,019 до 1,062 г / мл и размер от 18 до 25 нм. Он состоит из аполипопротеина B100 (Apo B100) с молярной массой 550 кДа (4536 аминокислотных единиц), сложных эфиров холестерина, свободного холестерина и фосфолипиды. Содержание липидов составляет приблизительно 80%, что означает, что ЛПНП имеет молярную массу приблизительно 2,7 МДа. Известны многочисленные мутации ApoB-100 у людей, некоторые из которых связаны с высоким уровнем холестерина.
Немного завышенные значения часто измеряются у пожилых людей (старше 40 лет).
Проблема заключается в следующем: нормативные значения меняются в зависимости от других факторов риска. К ним относятся, например:
- курение
- избыточный вес
- высокое кровяное давление
- диабет (сахарный диабет)
- сердечно-сосудистые заболевания
- лекарственные препараты (например, гормональные)
Если присутствуют два или более из вышеуказанных факторов риска, стандартные значения изменяются. Это означает, что другие значения необходимы для снижения риска вторичного заболевания.
Слишком высокий уровень холестерина ЛПНП
Если уровень холестерина ЛПНП поднимается выше 160 миллиграммов на децилитр (мг / дл), он считается слишком высоким. Тем не менее, врач никогда не будет смотреть только на это одно значение, но всегда будет следить за всеми показателями липидов в крови (например, холестерин ЛПВП, общий холестерин, триглицериды). Также важно учитывать, есть ли другие факторы риска (например, высокое кровяное давление, избыточный вес, курение, диабет). Если имеется 2 или более факторов риска, стандартное значение ЛПНП падает – в идеале у вас должно быть значительно меньше, чем 160 мг / дл холестерина ЛПНП в крови.
Строение ЛПНП
Холестерин ЛПНП обычно перерабатывается моноцитами и макрофагами, моноциты циркулируют в крови и ищут вредные вещества. Если они нашли такое, они развиваются дальше до так называемых макрофагов, которые заключают в себе другие клетки как «фагоциты» и перерабатывают или уничтожают их внутри клетки, в основном посредством ферментов или токсических веществ).
Однако, если ЛПНП модифицируется ацетилированием белковой части, этот окисленный липопротеин больше не может перерабатываться и накапливаться внутри клетки.
Атеросклероз: бляшки (желтые)
Образующиеся макрофаги с высоким уровнем холестерина называются пенистыми клетками. В связи с поврежденными кровеносными сосудами они считаются основной причиной атеросклероза / атеросклероза, поскольку они накапливаются в кровеносных сосудах и, таким образом, вызывают «кальцификацию кровеносных сосудов (так называемые бляшки). Это приводит к сужению кровотока. Однако этот процесс протекает очень медленно, в основном это занимает годы, пока пациент не замечает ухудшений.
Это увеличивает риск тромбоза (сгусток крови, который закупоривает кровоток). Если такой кровяной сгусток забивает определенные кровяные каналы в сердце, говорят о сердечном приступе. Если это происходит в мозге, от инсульта, в легких от легочной эмболии. Эти заболевания являются одними из наиболее распространенных причин смертности в Российской Федерации (сердечно-сосудистые заболевания).
Слишком низкий уровень холестерина ЛПНП
В любом случае «плохой» холестерин ЛПНП должен быть ниже 160 мг / дл. Но значение ЛПНП также может быть слишком низким. Причиной может быть генетическая аномалия, которая означает, что холестерин ЛПНП почти не образуется.
Абеталипопротеинемия (ABL) и семейная гипобеталипопротеинемия (FHBL)
Абеталипопротеинемия (ABL) и семейная гипобеталипопротеинемия (FHBL) являются относительно редкими наследственными нарушениями метаболизма липопротеинов, которые вызывают низкий уровень холестерина. Хотя у людей, у которых уровни холестерина липопротеинов низкой плотности (ЛПНП) являются умеренно низкими (то есть, у людей с FHBL), наблюдается повышенная тенденция к развитию жировой болезни печени, люди с глубоким снижением уровня холестерина ЛПНП имеют сниженный риск сердечно-сосудистых заболеваний.
ABL – это редкое заболевание, связанное с уникальным профилем липопротеинов в плазме, при котором ЛПНП и липопротеины очень низкой плотности (ЛПОНП) практически отсутствуют. Расстройство характеризуется нарушением всасывания жира, спиноцеребеллярной дегенерацией, акантоцитарными эритроцитами и пигментной ретинопатией. Это вызвано гомозиготной аутосомно-рецессивной мутацией в гене белка переноса микросомального триглицерида (MTP). МТР опосредует внутриклеточный транспорт липидов в кишечнике и печени и, таким образом, обеспечивает нормальную функцию хиломикронов в энтероцитах и ЛПОНП в гепатоцитах.
Пострадавшие дети могут казаться нормальными при рождении, но к первому месяцу жизни у них развивается стеаторея, вздутие живота и нарушение роста. У детей развивается пигментный ретинит и прогрессирующая атаксия, смерть обычно наступает к третьему десятилетию. Ранняя диагностика, лечение высокими дозами витамина Е (токоферола) и пищевые добавки со средней длиной цепи жирных кислот могут замедлить прогрессирование неврологических нарушений. Облигатные гетерозиготы (т. е. Родители пациентов с ABL) не имеют симптомов и признаков снижения уровня липидов в плазме.
Абеталипопротеинемия
Мутация гена MTP
Образование и экзоцитоз хиломикронов на базолатеральной мембране клеток кишечного эпителия необходимо для доставки липидов в системный кровоток. Одним из белков, необходимых для сборки и секреции хиломикронов, является MTP. Ген этого белка (MTP) мутирует у пациентов с ABL.
Несколько мутаций в гене MTP были исследованы. У большинства пациентов с ABL мутация включает ген, кодирующий субъединицу MTP в 97 кДа. Следовательно, у детей с ABL развивается жировая мальабсорбция и, в частности, страдают результаты дефицита витамина Е (т. е. Ретинопатия, спиноцеребеллярная дегенерация). Результаты биохимических испытаний показывают низкие уровни в плазме АРОВ, триглицеридов и холестерина.
Мембранные липидные нарушения также влияют на эритроциты, вызывая акантоцитоз. Длинноцепочечные жирные кислоты очень плохо всасываются, и кишечные эпителиальные клетки наполняются липидными каплями. Такие дети реагируют на диету с низким содержанием жиров, богатую жирными кислотами со средней цепью, а также на добавки с высокими дозами жирорастворимых витаминов, особенно витамина Е.
Роль витамина Е
Большинство клинических симптомов ABL являются результатом дефектов в абсорбции и транспорте витамина Е. Обычно витамин Е транспортируется из кишечника в печень, где он переупаковывается и включается в собирающую частицу ЛПОНП путем связывания токоферола белка. В кровообращении ЛПОНП превращается в ЛПНП, а витамин Е переносится ЛПНП в периферические ткани и доставляется в клетки через рецептор ЛПНП.
У пациентов с ABL заметен дефицит витамина Е из-за недостаточного транспорта витамина Е в плазме, который требует печеночной секреции АРОВ-содержащих липопротеинов. Большинство основных клинических симптомов, особенно со стороны нервной системы и сетчатки, в основном связаны с дефицитом витамина Е. Эта гипотеза подтверждается тем фактом, что другие нарушения, связанные с дефицитом витамина Е, характеризуются сходными симптомами и патологическими изменениями.
FHBL также является редким нарушением метаболизма аполипопротеина B (APOB), характеризующимся уровнями холестерина в плазме и холестерина ЛПНП, которые менее чем у половины нормальны у гетерозигот и очень низки (
Липопротеины низкой плотности: нормы холестерина у мужчин и женщин
Для поддержания прочности клеточной мембраны человеку требуется холестерин. Но он нерастворим в воде, поэтому не может быть доставлен к клеткам потоком крови. При взаимодействии с белками-переносчиками аполипопротеинами формируются комплексы, называемые липопротеинами.
В зависимости от молекулярной массы, сродства к холестерину выделяют ЛПНП (липопротеины низкой плотности), ЛПВП (липопротеины высокой плотности), ЛПОНП (липопротеины очень низкой плотности).
Выраженной атерогенностью обладает холестерин класса ЛПНП за счет малых размеров, способствующих проникновению в просвет сосуда с образованием атеросклеротических бляшек.
Навигация по статье
Что такое ЛПНП?
Холестерин типа ЛПНП образуется в результате химической реакции из ЛПОНП. Они транспортируют холестерин из печени к клеткам организма, что определяет их высокую важность. Рост концентрации в сочетании с малыми размерами частиц провоцирует патологическое усиленное накопление в просветах сосудов, что впоследствии приводит к атеросклеротическому поражению. Опасность заключается в риске инсульта головного мозга, инфаркта миокарда.
Именно поэтому используют деление на плохой холестерин (ЛПНП) и хороший (ЛПВП). Для оценки применяют липидограмму. Она дает развернутый анализ ЛПНП, ЛПВП, триглицеридов и общего холестерина. На основании лабораторных данных терапевт подскажет, как понизить «плохой» и сохранить «хороший»
Анализы для определения уровня ЛПНП
Для определения уровня липопротеинов низкой плотности используют:
- лабораторный метод – липидограмма;
- расчетный способ вычисления холестерина ЛПНП по Фридвальду.
Липидограмма в классическом варианте включает 5 основных показателей:
- Общий холестерин.
Формирует ткани и клеточные мембраны, является предшественников гормона роста. - Липопротеины высокой плотности (ЛПВП).
Выполняют функцию выведения свободного холестерина из клеток, поэтому его именуют «хорошим» холестерином. - Липопротеины низкой плотности (ЛПНП).
Повышение свидетельствует о риске внутрисосудистых бляшек. Важно понимать, что ЛПНП должны присутствовать в организме, но в пределах нормы, не завышая коэффициент атерогенности. - Триглицериды (ТГ).
Концентрируются в жировой ткани, являясь депо энергии. Представлены соединением эфира жирных кислот и глицерина. - Коэффициент атерогенности.
Индекс, получаемый в результате деления разницы общего холестерина и ЛПВП на ЛПНП. Рост коэффициента свидетельствует о риске заболеваний сердца и сосудов.
Расчетная методика была предложена Фридвальдом, который вывел линейную формулу вычисления. Для оценки необходимы показатели общего холестерина, ЛПВП и ТГ. Если единица измерения ммоль/л, тогда значение триглицеридов делится на 2,2 вместо 5.
ЛПНП = Общий холестерин – (ЛПВП + ТГ/5)
Показания к исследованию
Терапевты назначают липидограмму (липопротеины высокой, низкой, при необходимости очень низкой плотности) пациентам со следующими факторами риска:
- При наличии в анамнезе сахарного диабета (СД) вне зависимости от степени выраженности заболевания. Дефицит инсулина при СД негативно отражается на работе сердца, крупных магистральных и периферических сосудов верхних, нижних конечностей. При этом повышенное содержание ЛПНП в крови и коэффициент атерогенности, отражающий соотношение «плохого» и «хорошего» холестерина, ухудшает ситуацию.
- В случае стойкой артериальной гипертензии с эпизодами гипертонических кризов.
- Выявленное завышение общего холестерина в биохимическом анализе крови.
- Семейная предрасположенность к болезням сердечно-сосудистой системы. Липидограмма будет назначена лица, чьи родственники перенесли инфаркт миокарда, инсульт в возрасте до 45 лет.
- Алиментарное ожирение, связанное с погрешностями в диете. Жирная, острая пища, консервы, колбасы – в этих продуктах много опасного холестерина.
Частота проведения анализа зависит от типа заболевания:
- ИБС, перенесенный инфаркт, инсульт – раз в полгода или года;
- контроль терапии по снижению липопротеинов – определяется лечащим врачом;
- людям после 20 лет для выявления начальных признаков заболевания – раз в 5 лет.
Акушеры-гинекологи назначают женщинам сдавать липидограмму для оценки течения беременности:
| Умеренное превышение нормы | Выраженное повышение | Падение ниже нормы |
| Не требует дополнительного лечения, относится к физиологическим изменениям организма в период вынашивания плода. | Провоцирует:
· задержку внутриутробного развития; · нарушение кровотока между плацентой и ребенком. |
Приводит:
· к формированию токсикозов в третьем триместре; · в развитию спонтанного кровотечения при родоразрешении. |
Норма ЛПНП по возрасту у мужчин и женщин
В норме ЛПНП в крови зависят от возраста и пола. Минимальные значения отмечаются от момента рождения до 20 лет, затем постепенно растут. Холестерин в крови у мужчин в возрастной группе до 50 лет превышает аналогичные показатели у женщин. Далее картина меняется.
| Возраст | ЛПНП норма (мг/дл, mg/dl) | |
| Женщины | Мужчины | |
| До 20 лет | 60-150 | 60-140 |
| 20-30 | 60-150 | До 175 |
| 30-40 | 70-170 | 80-190 |
| 40-50 | 80-190 | 90-205 |
| 50-60 | 90-220 | 90-205 |
| 60-70 | 90-230 | 90-210 |
| После 70 | 90-220 | 90-210 |
Женский организм зависим от гормональных скачков. Рубеж 50 лет – активная менопаузальная перестройка, когда ЛПНП повышен. После 70 лет стероидное воздействие на метаболизм липидов падает, что приводит к снижению липопротеинов.
У мужчин целевая норма по возрасту стабильна после 50 лет.
Что значит, если ЛПНП повышен?
Частая причина повышения уровня липопротеинов низкой плотности крови – нарушение баланса питания. Жирная, калорийная пища, фаст-фуд, колбасы, копчености, консервы – источники «плохого» холестерина. Только погрешности в диете не приведут к дисбалансу в липидограмме. Вредные привычки – курение, злоупотребление алкоголем, малоподвижный образ жизни вносят свой вклад в нарушение метаболизма холестерина.
Неконтролируемый прием лекарственных препаратов у взрослых негативно отражается на значениях ЛПНП. К таким средствам относят кортикостероиды, анаболические стероиды, оральные гормональные контрацептивы. Назначением, выбором и контролям показателей крови на фоне лекарственной терапии должен заниматься курирующий доктор.
Патологические состояния, повышающие целевой уровень ЛПНП, подразделяются:
| Врожденные | Приобретенные |
| 1. Наследственная гиперхолестеринемия. Дисбаланс вызван дисфункциями рецепторов, когда количество вырабатываемых превышает объемы выведения.
2. Генетическая гиперлипидемия. 3. Недостаточность белка-транспортировщика – аполипротеина. |
1. Сахарный диабет.
2. Гипотиреоз. Дефицит гормонов Т3 и Т4 влияет на уровень липопротеинов низкой плотности. 4. Заболевания печени и желчевыводящих путей. При холестазе отмечается недостаточность выработки желчи и поступления в ДПК, что провоцирует рост липопротеинов. 5. Болезни почек. Задержка токсинов, продуктов распада приводит к метаболическим нарушениям. |
Почему ЛПНП понижены?
ЛПНП понижен при врожденных и приобретенных патологиях липидного обмена:
| Врожденные нарушения | Приобретенные заболевания |
| 1. Абеталипопротеинемия. Нарушение синтеза белка аполипопротеина, связывающего холестерин (ХС).
2. Патология Танжера. Редкая аномалия, характеризующаяся накоплением холестерина в макрофагах. Иммунные клетки воспринимают ХС как чужеродный объект и элиминируют. При этом уровень стремится к нулевым значениям. Сопутствующие проявления – гепатомегалия, спленомегалия, психические отклонения. 3. Наследственная гиперхиломикронемия. Проявляется высоким содержанием хиломикронов и триацилглицеридов в сочетании с понижением ЛПВП и ЛПНП в крови. |
1. Гипертиреоз. Усиленная работа щитовидной железы с активной выработкой тироксина, трийодтиронина, угнетающая синтез холестерина.
2. Болезни печени (вирусный гепатит, цирротическая трансформация). Общий ХС, ЛПНП, ЛПВП снижаются на фоне заболеваний печени. 3. Инфекционные и вирусные патологии временно сокращают концентрацию липопротеинов. После излечения уровень нормализуется в течение 2 месяцев. |
Холестерин фракции ЛПНП может быть понижен на фоне длительного голодания, после яркой стрессовой ситуации, депрессии.
Как снизить плохой холестерин?
Подходить к вопросу повышения хорошего холестерина и понижения плохого следует рационально. В первую очередь – выяснить причину дисбаланса. В этом поможет консультация терапевта и расшифровка липидограммы. Если проблема не во врожденных или приобретенных заболеваниях, то умеренная физическая активность и сбалансированное питание помогут:
- Спорт.
Заниматься следует систематически, каждый день по 20 минут. Пешие прогулки насыщают кровь кислород, способствуют выведению ЛПНП, укрепляют сосудистую стенку. Когда организм привыкнет ежедневно двигаться, можно ввести гимнастику, езду на велосипеде, легкий бег. - Диета.
Источник ЛПНП – животные жиры. Соответственно, употреблять их ограниченно. Но полностью исключать продукты богатые холестерином нельзя, они дают энергию. Основа питания – постные виды мяса, рыбы, овощи, фрукты, зелень, крупы. Приготовление на пару и запекание – альтернатива жарки на масле без потери вкуса.
Если при соблюдении правил здорового образа жизни ЛПНП не приходят в норму, тогда потребуется медикаментозная коррекция. Вид, дозировка и длительность приема лекарственного препарата определит лечащий доктор.