Отношение поджелудочной железы к брюшине
Расположение поджелудочной железы относительно к брюшине
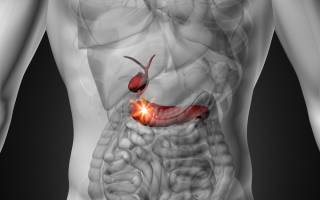
Расположение поджелудочной железы
Уникальный по своей сути орган, поджелудочная железа, выполняет в нашем организме ряд важнейших функций. Благодаря ее работе, вырабатываются гормоны, которые участвуют во всех обменных процессах. Кроме этого, железа отвечает за производство ферментов, переваривающих еду. Из-за этого орган одновременно относят и к эндокринной, и к пищеварительной системе.
Чтобы лучше понимать, как работает железа, и насколько она важна, стоит понимать, где и как она расположена в нашем организме. Проще всего запомнить отношение поджелудочной железы к брюшине.
Строение органа
Хотите лучше разбираться в своем здоровье, никогда не лишним будет изучить строение некоторых органов. Очень часто благодаря этому проще понять где и что болит. По сути, понять анатомические характеристики железы, можно из ее названия – поджелудочная. И хотя стоя, это не совсем так, в лежачем положении, желудок действительно прикрывает собой железу. Последняя же в свою очередь находится в пространстве за брюхом. Именно из-за этого ее расположение чаще всего ориентируют в соотношении с брюшиной.
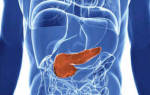
Сама железа состоит из трех частей – хвоста, тела и головки. Головка находится в окружении двенадцатиперстной кишки. Здесь находится выход для панкреатического сока, в котором и находятся ферменты, отвечающие за переваривание пищи. Она же и является самой широкой частью, постепенно переходя сначала в тело, а потом и в хвост.
Интересно! Именно в хвосте железы располагается самое большое количество клеток, способных производить инсулин. Поэтому поражения, затрагивающие орган, могут стать причиной развития сахарного диабета.
Топография
Чтобы было проще понять положение органа, пользуются проекцией поджелудочной железы на переднюю брюшную стенку. Такая проекция заключается в переносе контуров какого-то органа на поверхность тела, чтобы быстрее ориентироваться во внутреннем строении организма. Для того, чтобы зафиксировать положения, для органа придумывают внешние ориентиры.
Проекция поджелудочной фиксируется по скелету:
- головка – 1-2 позвонок поясницы;
- тело – 1 позвонок поясницы;
- хвост – 10-11 ребро.
Хвост направлен в сторону подреберья с левой стороны и задирается вверх. Именно поэтому в области брюха орган скошен.
Если же все-таки ориентироваться на переднюю брюшную полость, то расположение поджелудочной будет в районе в верхнем промежутке 1/3 мечевидного отростка между грудным отделом и пупком.
Болевые ощущения при панкреатите, чаще всего базируются в головке железы, и проецируются на стенку брюха в 6 см вверх от пупка.
При разнообразных болезнях размер органа может варьировать. Так, например, увеличение показателей размерности, как известно, указывает на воспаление, которое идет в паре с отеком. А вот атрофические процессы, наоборот, характеризуются уменьшением. Проще всего такие отклонения замечаются во время проведения УЗИ.
Интересно! Спереди поджелудочной располагается желудок, сзади – позвоночник, слева – селезенка, справа/сверху/снизу – двенадцатиперстная кишка.
Более подробное анатомическое расположение
Также стоит узнать анатомическое положение поджелудочной железы по отношению к брюшине. Последняя покрывает орган с передней и нижней поверхности, абсолютно не затрагивая заднюю ее часть. Возле верхнего края поджелудочной брюшина образовывает две складки – желудочную и печеночную.
Хвост, который является частью железы, чаще всего покрывается брюшиной со всех сторон, что кстати добавляет ему большей подвижности.
Рассказывая про анатомию органа, нельзя забывать про его кровоснабжение. В данном случае поступление этой жидкости к железе происходит от таких артерий:
- верхней брыжеечной;
- печеночной;
- селезеночной.
Уже от них отходят запутанные системы капилляров, которые и подсоединяются ко всем клеткам органа.
Важно! Такое сильное кровоснабжение имеет положительную и отрицательную сторону. С одной стороны, благодаря этому железа качественно выполняет свои функции, с другой — любой болезнетворный процесс и воспаление могут принести сильные осложнения.
Гистологические сведения
Гистологические строение (клеточное) у поджелудочной следует делить на два больших блока. Первый выполняет функции производства гормонов, второй – ферментов для прорабатывания пищи. Поэтому официально две эти части имеют названия:
Причем первый тип занимает всего 1-2% от всей массы органа. Внешнесекреторная, которая захватывает больший процент площади, отвечает за производство и поставку панкреатического сока в кишечник. Внутрисекреторная часть внешне окружена паренхимой, и получила название островков Лангерганса. Клетки, которые там находятся, занимаются производством как минимум пяти разновидностей гормонов.
Интересно! Два гормона, которые производит железа, вырабатываются только тут, и не могут быть получены человеком извне. Эти вещества имеют огромное значение для метаболизма.
Протоки
Паренхима поджелудочной, которая еще функционирует, имеет в своем строении два основных элемента:
- ацинусы (клеточные структуры, производящие секрет);
- протоки (по которым проходит отток секрета).
Последние имеют более мелкие размеры, которые потом сходятся в более крупные системы трубок. Все эти системы соединяются в один большой проток – вирсунгов, по которому панкреатический сок идет в кишечник. Однако перед попаданием в двенадцатиперстную кишку эта трубка сливается с желчной.
Описываемый орган имеет соединение с путями выведения желчи и самой кишкой. Именно поэтому так часто наблюдаются совместные заболевания – например, панкреатит на фоне холецистита. Кроме того, на данный момент уже статистически достоверно доказано, что около тридцати процентов людей, заболевших панкреатитом, имели патологию в путях выведения желчи.
Важно! При обнаружении любых отклонений, появлении болезненных ощущений разного характера, требуется немедленное обращение к специалистам, медосмотр и сдача анализов. Чем быстрее будет предотвращен недуг, тем больше шансов избежать оперативного вмешательства и излечение болезни до конца.
Поджелудочная железа
Поджелудочная железа,pancreas, является железой смешанной секреции: экзокринная часть вырабатывает панкреатический сок, участвующий в переваривании белков, жиров и углеводов; эндокринная часть – поджелудочные островки (Лангерганса) продуцирует гормоны (инсулин, глюкагон, соматостатин и др.), регулирующие углеводный и жировой обмены. Секрет поступает в нисходящую часть двенадцатиперстной кишки по главному (Вирзунга) и добавочному (Санториниев) протокам поджелудочной железы, которые открываются, соответственно, на большом и малом дуоденальных сосочках. Железа представляет собой образование треугольно-призматической формы и состоит из 1) тела, в котором отчетливо выражены три поверхности: передняя, задняя, нижняя; 2) головки, которая располагается в подкове двенадцатиперстной кишки; 3) хвоста – суженная часть железы, которая простирается в левое подреберье. По передней поверхности головка железы отделена от тела выступающим кпереди сальниковым бугром. На нижней поверхности головки располагается крючковидный отросток. Этот отросток отделяется от головки поджелудочной вырезкой, в которой лежат верхнебрыжеечные сосуды. По верхнему краю тела и хвоста поджелудочной железы находится две селезеночные борозды: верхняя, более выраженная – для прохождения селезеночной артерии; нижняя – для одноименной вены. Поджелудочная железа покрыта брюшиной только по передней и нижней поверхностям, т.е. экстраперитонеально.
Топография поджелудочной железы
Скелетотопия. Тело железы пересекает позвоночник в поперечном направлении на уровне 2-го поясничного позвонка. Ее головка опускается ниже. Напротив, хвост обычно восходит несколько кверху и располагается на уровне 1-го поясничного позвонка слева.
Синтопия. Головка поджелудочной железы заключена в петле двенадцатиперстной кишки, спереди от железы находится задняя стенка желудка, отделенная от нее сальниковой сумкой. Спереди к хвосту прилегает левый толстокишечный (селезеночный) изгиб ободочной кишки; конец хвоста достигает ворот селезенки. Позади поджелудочной железы располагаются: 1) сзади головки – нижняя полая вена, начальный отдел воротной вены; 2) сзади тела – верхние брыжеечные сосуды, аорта, часть солнечного сплетения; 3) сзади хвоста – левая почка.
Брюшина
Как отмечалось выше, брюшина,peritoneum, – серозная оболочка, состоящая из двух листков: париетального (пристеночного) и висцерального, между которыми имеется щелевидное пространство – полость брюшины, заполненное небольшим количеством серозной жидкости.
Функции брюшин: 1. Фиксация органов брюшной полости. 2. Висцеральный листок, который богат кровеносными сосудами, выделяет серозную жидкость, а париетальный листок за счет лимфатических сосудов ее всасывает. Серозная жидкость снимает трение между органами. Дисбаланс между всасыванием и выделением может приводить к накоплению жидкости в полости брюшины (асцит). При перитоните (воспалении брюшины) необходимо раннее дренирование полости брюшины с целью удаления образующихся токсических продуктов. 3. Брюшина выполняет защитную функцию путем образования спаек и, тем самым, ограничивает распространение инфекции при воспалительном процессе.
По развитию выделяют связки брюшины: первичные, образованные за счет дубликатуры (удвоения) брюшины – серповидная, печеночно-желудочная и печеночно-двенадцатиперстная; вторичные, формирующиеся только одним листком и представляющие переход брюшины с органа на орган (печеночно-почечная).
Париетальный листок покрывает переднюю и заднюю брюшные стенки, вверху переходит на нижнюю поверхность диафрагмы, а затем на диафрагмальную поверхность печени, образуя при этом серповидную, венечную и треугольные связки (рис. 26). Висцеральный листок брюшины покрывает печень интраперитонеально (со всех сторон), кроме участка, прилегающего к диафрагме – голое поле. На висцеральной поверхности оба листка сходятся у ворот и направляются к малой кривизне желудка и верхней части двенадцатиперстной кишки, где расходятся, покрывая их со всех сторон (интраперитонеально).
При этом между воротами печени, малой кривизной желудка и верхней частью двенадцатиперстной кишки образуется дубликатура брюшины – малый сальник, который представлен двумя связками: печеночно-желудочной и печеночно-двенадцатиперстной. В последней, справа налево, расположена важная жизненная триада печени: желчеприемный проток, воротная вена, собственная печеночная артерия. У большой кривизны желудка оба листка брюшины сходятся вновь и спускаются вниз впереди поперечной ободочной и петель тонкой кишки, образуя при этом переднюю пластинку большого сальника. Дойдя до уровня пупка, а иногда и ниже, эти два листка подворачиваются назад и поднимаются вверх, формируя заднюю пластинку большого сальника.
Затем передний листок задней пластинки покрывает переднюю поверхность поджелудочной железы и переходит на заднюю стенку брюшной полости и диафрагму.
Рис. 26. Схематическое изображение хода брюшины:
1 – серповидная связка печени, lig. falciforme hepatis; 2 – печень, hepar; 3 – малый сальник, omentum minus; 4 – сальниковая сумка, bursa omentalis; 5 – желудок, gaster; 6 – поджелудочная железа, pancreas; 7 – брыжейка поперечно-ободочной кишки, mesocolon; 8 – двенадцатиперстная кишка, duodenum; 9 – брыжейка тонкой кишки, mesenterium; 10 – брыжейка сигмовидной кишки, mesosigma; 11 – прямая кишка, rectum; 12 – прямокишечно-маточное углубление (Дугласово), excavation rectouterina (Douglassi); 13 – мочевой пузырь, vesica urinaria; 14 – пузырно-маточное углубление, excavation vesicouterina; 15 – матка, uterus; 16 – большой сальник, omentum majus; 17 – желудочно-ободочная связка, lig. gastrocolicum
Задний же листок покрывает нижнюю поверхность поджелудочной железы и возвращается к поперечной ободочной кишке, которую он покрывает со всех сторон, формируя при этом брыжейку. Задний листок, возвращаясь на заднюю брюшную стенку, покрывает тонкую кишку интраперитонеально, восходящую и нисходящую ободочные кишки – мезоперитонеально (с трех сторон), сигмовидную кишку и верхнюю часть прямой кишки – интраперитонеально. Средняя часть прямой кишки покрывается мезоперитонеально, а нижняя часть – экстраперитонеально (с одной стороны). У мужчин брюшина переходит с передней поверхности прямой кишки на верхнюю стенку мочевого пузыря и продолжается в париетальную брюшину, выстилающую переднюю стенку брюшной полости. Между мочевым пузырем и прямой кишкой образуется прямокишечно-пузырное углубление. У женщин брюшина с передней поверхности прямой кишки переходит на заднюю стенку верхней части влагалища, затем поднимается вверх, покрывая сзади, а затем спереди матку, и переходит на мочевой пузырь. Между маткой и прямой кишкой образуется прямокишечно-маточное углубление (Дугласово пространство) – самая низкая точка полости брюшины, а между маткой и мочевым пузырем – пузырно-маточное углубление.
В полости брюшины выделяют верхний, средний и нижний (тазовый) этажи. Верхний этаж ограничен сверху париетальной брюшиной, прилежащей к диафрагме, а снизу – поперечной ободочной кишкой и ее брыжейкой. Данный этаж делится на три относительно ограниченные сумки: печеночную, сальниковую, преджелудочную. Печеночная сумка находится вправо от серповидной связки и охватывает правую долю печени и желчный пузырь. Преджелудочная сумка располагается влево от серповидной связки, в ней локализуются желудок, левая доля печени и селезенка.
Сальниковая сумка находится позади желудка и малого сальника. Она ограничена сверху хвостатой долей печени, снизу – задней пластинкой большого сальника, сросшейся с брыжейкой поперечной ободочной кишки. Спереди сальниковой сумки располагаются задняя поверхность желудка, малый сальник, желудочно-поперечная связка, которая представляет собой 5 листков брюшины (4 листка большого сальника и 1 листок брыжейки поперечной ободочной кишки), и является местом оперативного доступа к сальниковой сумке, а сзади – листок брюшины, покрывающий аорту, нижнюю полую вену, верхний полюс левой почки, левый надпочечник и поджелудочную железу. Сальниковая сумка посредством сальникового отверстия (Винслово отверстие) сообщается с печеночной сумкой. Сальниковое отверстие сверху ограничено хвостатой долей печени, снизу – верхней частью двенадцатиперстной кишки, сзади – париетальной брюшиной, которая образует печеночно-почечную связку. Средний этаж полости брюшины расположен книзу от поперечной ободочной кишки и ее брыжейки и простирается до входа в малый таз (пограничная линия). В этом этаже выделяют правый боковой канал, который ограничен париетальной брюшиной, с одной стороны, слепой и восходящей ободочной кишками, с другой. Этот канал сообщается с печеночной и сальниковой сумками, что важно знать в хирургической практике, т.к. при воспалении червеобразного отростка гнойное содержимое может затекать в вышеперечисленные сумки, вызывая абсцессы.
Левый боковой канал расположен между нисходящей, сигмовидной ободочной кишками и париетальной брюшиной. В отличие от предыдущего канала, он не сообщается с верхним этажом, т.к. отделен от него диафрагмально-ободочной связкой. Пространство, заключенное между восходящей, поперечной и нисходящей ободочными кишками, разделяется посредством корня брыжейки тонкой кишки на два синуса: правый и левый брыжеечные синусы. Правый брыжеечный синус – замкнутый, а левый сообщается с полостью малого таза. В левом синусе располагаются петли тощей кишки, а в правом – подвздошной кишки. Брюшина, спускающаяся в нижний этаж брюшной полости или полости малого таза, покрывает не только верхний, частично средний и нижний отделы прямой кишки, но органы мочеполового аппарата, образуя при этом углубления (см. выше).
Развитие пищеварительной системы. Аномалии развития
У зародыша человека на 3-й неделе кишечная энтодерма образует первичную кишку, которая начинается и заканчивается слепо. К концу 4-й недели эмбрионального развития на головном конце зародыша появляется впячивание эктодермы – носоротовая бухта, а на каудальном (хвостовом) – анальная бухта. В процессе развития глоточная и клоакальная мембраны прорываются, и первичная кишка с обоих концов получает сообщение с внешней средой. В первичной кишке различают головную и туловищную части, последняя делится на переднюю, среднюю и заднюю.
Полость рта развивается из эктодермы носоротовой бухты и энтодермы головной части первичной кишки. Язык формируется из двух закладок: слизистая – из I, II, III, IV жаберных дуг, а мышцы – из зажаберных миотомов. Зубы: эмаль – из эктодермы носоротовой бухты; дентин, пульпа, цемент – из мезенхимы. Зародышевым материалом для глотки является энтодерма глоточной части первичной кишки. Из туловищной части первичной кишки ее переднего отдела развивается пищевод, желудок и луковица 12-перстной кишки. Все оставшиеся части 12-перстной кишки, поджелудочная железа, печень, тощая и подвздошная кишки развиваются из среднего отдела туловищной части первичной кишки. Закладкой для слепой кишки с червеобразным отростком, ободочной (восходящей, поперечной, нисходящей), сигмовидной и большей части прямой кишки является задний отдел туловищной части первичной кишки. Промежностный отдел прямой кишки развивается из эктодермы анальной бухты.
При несрастании верхнечелюстных и нижнечелюстных отростков получается поперечная щель лица со значительным увеличением ротового отверстия, macrostoma, а при чрезмерном сращении получается очень маленький рот, microstoma. Небные пластинки верхнечелюстных отростков могут остаться несращенными и после рождения, и тогда между ними сохранится щель твердого неба, palatum fissum, или волчья пасть. Могут не слиться и носовые отростки с верхнечелюстными, вследствие чего верхняя губа окажется расщепленной и похожей на губу зайца, откуда и ее название заячья губа, labium leporinum. Так как место сращения названных отростков проходит сбоку от средней линии, то и расщелина на верхней губе располагается латерально и может быть односторонней и двусторонней.
В качестве аномалии на месте нижних глоточных карманов в редких случаях сохраняются щели – врожденные свищи шеи, которые являются как бы отголоском существующих ранее жаберных щелей.
В редких случаях наблюдается обратное положение внутренностей, situs viscerum inversus, когда желудок и селезенка лежат справа, а печень и слепая кишка – слева. Эта аномалия объясняется поворотом кишечной трубки в эмбриогенезе в сторону, противоположную той, куда она обычно поворачивается.
В одном метре от илеоцекального угла на свободном крае подвздошной кишки иногда встречается дивертикул Меккеля, который представляет собой необлитерированный желточный проток зародыша.
Если заднепроходная мембрана не прорывается, то возникает порок развития в виде атрезии анального отверстия.
Вопрос 3. Поджелудочная железа, её строение, отношение к брюшине и соседним органам. Секреторная и инкреторная функции железы. Васкуляризация
Pancreas – сложно-альвеолярная, смешанной секреции железа, развивающаяся из железистого эпителия duodenum, являясь производным энтодермы. Этим обусловлена ее связь с duodenum с помощью вывод.протоков.
Топография. Pancreas находится позади желудка, на уровне нижних грудных (XI, XII) и верхних поясничных (I,II) позвонков. Железа, своей длинной осью, расположена почти поперечно. Одна треть находится правее, две трети левее срединной плоскости тела. Лежит на задней брюшной стенке в regio epigastrica, левая часть – в левом подреберье.
Строение. Делится на голову caput pancreatis, тело corpus pancreatis и хвостб cauda pancreatis. Головка расположена справа от I и II поясничных позвонков. Она является наиболее широкой частью; правый конец ее изогнут книзу и образует processus incinatus, направленный влево. Головка охвачена duodenum и на границе ее с телом имеется глубокая вырезка incisura pancreatus (для a. и v.mesentericae superiores). Тело призматической формы и имеет три поверхности: переднюю, заднюю и нижнюю. Передняя прилежит к желудку, задняя обращена к брюшной стенке. На передней поверхности – tuber omentale. Три края margo superior, posterior et inferior. По правой части верхнего края – a.hepatica communis, а влево от края a.lienalis. Хвост примыкает к селезенке, возле ее ворот. Железа имеет дольчатое строение, ее длина около 15 см, капсулы не имеет. Брюшина покрывает переднюю и нижнюю поверхности, т.е. железа лежит мезоперитонеально. Встречается добавочная поджелудочная железа.
Выводные протоки. Их два: главный ductus pancreatis и добавочный ductus accesorius. К ним почти под прямым углом подходят многочисленные ветви. Оба протока открываются в ampula hepatopancreatica. Главным общим отверстием ductus choledochus на papulla duodeni major, добавочный на papilla duodeni minor.
Внутрисекреторная часть. Состоит из островков Лангерганса (межтрубчатых скоплений) округлой формы диаметром 0,3-1 мм. Островки лежат во всей поджелудочной железе, но больше всего их в хвостатой части. Выводных протоков нет. От окружающих клеток отличаются желтоватым цветом. Insulae состоят из эпителиальных клеток, окружены соединительной тканью, содержащий густую сеть каппиляров. Вырабатывают гормон инсулин непосредственно в кровь.
Кровоснабжение. A.pancreaticoduodenalis superior, ветвь a.gastroduodenalis – головка железы с передней поверхности, a, pancreatiocoduodenalis inferior, a.jujunalis – головка железы со стороны ее задней поверхности. Обе артерии анастомозируют. A.lienalis, ее поджелудочные ветви снабжают кровью тело и хвост железы. Венозная кровь направляется в систему воротной вены.
Иннервация. Plexus celiacus, hepaticus, lienalis посылают нервные стволики.частью окружающие сосуды, частью идущие вне сосудов. На поджелудочную железу доходит ряд стволиков, иннервирующих желудок и двенадцатиперстную кишку.
Лимфатические сосуды направляются в чревные, поджелудочные, селезеночные лимфатические узлы.
Вопрос 4. Продемонстрировать на макете главные кровеносные магистрали (артерии и вены) нижней конечности.
Для артерий является характерным направление основного ствола конечности. По ходу основного ствола от него отходят ветви к мышцам, сухожилиям, костям, суставам и нервам. Деление артерий может быть по магистральному или рассыпному типу, причем первый тип ветвления артерий наблюдается в 60 — 65% случаев (В. Н. Шевкуненко).
Кровоснабжение нижней конечности осуществляется из двух артериальных систем:
a. Iliaca interna;
a. Iliaca externa. Оба этих ствола являются ветвями a. Iliaca communis.
A. Iliaca interna, располагаясь по линии крестцово-подвздошного сочленения, на уровне верхнего края большого седалищного отверстия делится на передний и задний стволы. От них отходят париетальные и висцеральные ветви.
Висцеральные ветви отходят от переднего ствола a. Iliaca interna и направляются к органам малого таза. В эту группу артериальных ветвей входят: аа.Umbilicalis, vesicalis inferior, rectalis media, pudenda interna, у мужчин — a. Ductus deferentis, у женщин — a. Uterina Перечисленные артерии широко анастомозируют между собой и с париетальными ветвями. Эти анастомозы играют большую роль в развитии коллатерального кровообращения при тромбозе артерий таза и магистральных стволов нижней конечности.
Дата добавления: 2018-04-05 ; просмотров: 290 ;
ТА поджелудочной железы и двенадцатиперстной кишки: синтопия, отношение к брюшине, кровоснабжение, доступы. Панкреатодуоденальная резекция: показания, схема операции.
состоит из 4 частей:
1). Pars gorisontalis superior – нах-ся м-ду пилорусом и верхним изгибом ДПК, подвижна, покры-та брюшиной со всех сторон (кроме места прикрепления lig. hepatoduodenale, lig. gastrocolicum и нижнезаднего уч-ка, прилежа-ще-го к головке ПЖ). Направля-ется вправо и назад. Содержит ампулу (к-рая имеет продольные складки).
2). Pars descendens – напр. вниз справа от позвоночника (до ниж. изгиба). Малоподвижна, брю-шина покр-ет т-ко передне-нар. стенку ниже брыжей-ки ПОК.
а). верхняя часть – нах-ся выше брыжейки ПОК.
б). средняя часть – нах-ся за кор-нем брыжейки ПОК, в ее середи-ну открывается холедох.
в). нижняя часть – нах-ся ниже брыжейки ПОК (в правом брыже-ечном синусе).
3). Pars gorisontalis inferior – идет влево впереди Ао и НПВ.
4). Pars ascendens – идет вверх слева и спереди от позвоночника до дп-тощего изгиба.
Детали топографии ДПК:
Проекция ДПК на ПБС:
1). м-ду 2 горизонтальными лини-ями (ч-з 8 ребро и ч-з пупок) и 2 вертикальными (левая – на 4 см влево от срединной линии, правая – на 8 см вправо от этой линии).
2). Ампула ДПК проецируется на середине правой ПрМЖ.
3). Верхняя часть проецируется в собственно эпигастральной обл-ти, 1-ый изгиб и нисх. часть – сначала в правом подреберьи, а затем в пупочной области, ниж-няя горизонтальная часть – в пу-почной обл-ти, а восх. часть – возвращается обратно в собствен-но эпигастральную область.
Скелетотопия: верх. уровень ДПК соотв-ет L1, нижний – L4.
Синтопия:
1). Верхняя горизонтальная часть: соприкасается справа – с правой долей печени, спереди и сверху ее покрывает тело Ж.П., слева – пилорус, снизу – головка ПЖ, сзади – a.gastroduodenalis, второй отдел холедоха и воротная вена.
2). Нисходящий отдел: снутри нах-ся головка ПЖ, снаружи – восходящий отдел ПОК и пече-ночный изгиб, сзади – ворота правой почки, спереди – корень брыжейки ПОК.
3). Нижняя горизонтальная часть: сверху – головка ПЖ и верзние брыж. с-ды (затем они оги-бают ее спереди), сзади – брюш. Ао.
креп-ся к ампуле и дп-тощему из-гибу, т.к. те слабо фикс-ны к ЗБС.
1). Lig. hepatoduodenale – идет от ворот печени к ампуле ДПК.
2). Lig. duodenorenale – идет от нисх. отдела ДПК к правой почке.
3). Связка Трейтца – удерживает дп-тощий изгиб, образ-на склад-кой брюшины, покрывающей m.suspensorius duodeni (она идет вверх и позади ПЖ вплетается в левую ножку диафрагмы.
Кровоснабжение ДПК:
1). Из системы a. gastroduodenalis – отходит a.pancreatoduodenalis sup. ( которая вскоре делится на переднюю и заднюю).
2). Из системы a. mesenterica sup. – отходят aa. pancreatoduodenales inferior (передняя и задняя).
Передняя стенка ДПК снабж-ся пер. арт. дугой (к-рая обр-ся при слиянии перед. верх. и нижних пж-дп артерий). Задняя стенка ДПК снабж-ся задней арт. дугой (к-рая обр-ся при слиянии задних верх. и нижней пж-дп артерий).
3). Ампула ДПК снабжается еще из aa. gastroepiploica dext., gastrica dext. и hepatica propria.
4). Дп-тощий изгиб от нижних пж-дп артерий и тонкокишечной артерии (их ветвь).
Брюшина покрывает нижнепереднюю пов-ть ПЖ (т.е головка т тело нах-ся экстраперитоне-ально, а хвост – интраперитонеально. Самая выпуклая часть ПЖ – сальниковый бугор.
Проекция ПЖ на ПБС: по гориз. линии, проходящей ч-з середину расст. м-ду мечом и пупком.
Голотопия: головка проецируется на пупочную область (и частично – в эпигастрии), тело – в эпигастрии, хвост – в левом подреберьи.
Скелетотопия: тело располагается на ур-не L1, головка – L2, хвост – Th11.
Синтопия:
1). Головка: спереди нах-ся корень брыжейки ПОК (делит головку на 2 неравные части: нижняя часть больше и нах-ся на ур-не правого мезентериального синуса), снизу – нижняя горизонтальная часть ДПК, сзади – начало воротной вены, слева – брыжеечные сосуды.
2). Тело: сверху – чревный ствол (к-рый там дел-ся на верхнюю брыжеечную и гастродуоденальную артерии), спереди – париетальный листок брюшины, покрывабщий сальниковую сумку, сзади – Ао, НПВ, грудной проток и селезеночная вена (к-рая проходит по задней поверхности ПЖ).
3). Хвост: слева – селезенка, сверху- селезеночные с-ды, сзади – верхний полюс левой почки и н/п, спереди – селезеночный изгиб ПОК.
Вирсунгов проток идет к ДПК и открывается в Фатеровом (большом) сосочке ДПК (иногда соединившись с холедохом). Имеет свой сфинктер, к-рый нах-ся перед сфинктером ампулы.
Иногда есть добавочный проток, к-рый открывается в малом сосочке ДПК.
Головка ПЖ малоподвижна ,смещается только вместе с ДПК, хвост более подвижен.
Связки ПЖ:
1). Lig. pancreaticolienale – продолжение lig. phrenicolienale.
2). Lig. gastropancreaticum
3). Lig. pyliropancreaticum
Кровоснабжение:
1). Головка ПЖ снабжается из передней и задней пж-дп дуг (в своем кровоснабжении неотделима от нисх. части ДПК – поэтому их удаляют вместе).
2). Тело и хвост ПЖ снабжаются из rr. pancreatici a. lienalis.
Венозный отток происходит в воротн. вену (или в ее притоки – селезеночную, верхнебрыж.).
Лимфоотток: сначала в л/у первого порядка (пилорические, верх. и нижние поджелудочные, селезеночные), а затем в л/у второго порядка (предаортальные, посткавальные, лат. кавальные).
Иннервация: из переднего и заднего сплетений головки и тела ПЖ (к-рые обр-ся от ветвей чревного, печеночного, селезеночного и левого почечного сплетения).
Панкреато-дуоденальная резекция :При раке головки поджелудочной , или фахтерова соска. Иссекают правую часть железы и всю двенадцатиперстную кишку . К тощей кишке подшивается общий желчный проток , культя поджелудочной с её протоком и культя желудка.
Топографическая анатомия и оперативная хирургия (26 стр.)
Топографическая анатомия желчного пузыря
Желчный пузырь представляет собой грушевидной формы резервуар для желчи, располагающийся между правой и квадратной долями печени. В нем различают дно, тело и шейку. Шейка желчного пузыря продолжается в пузырный проток, направлена в сторону ворот печени и залегает вместе с пузырным протоком в печеночно-двенадцатиперстной связке.
Скелетотопия: дно желчного пузыря определяется спереди, в точке пересечения наружного края правой прямой мышцы живота с реберной дугой, сзади – на уровне верхнего края L2 позвонка.
Отношение к брюшине желчного пузыря подвержено большим индивидуальным колебаниям. Обычно расположен мезоперитонеально по отношению к брюшине. Однако бывает внутрипеченочное положение, когда желчный пузырь почти весь, за исключением его дна, окружен паренхимой печени. При интраперитонеальном положении, когда желчный пузырь имеет выраженную брыжейку, возможно перекручивание ее с после-дующим некрозом желчного пузыря.
Синтопия: спереди и сверху – печень, справа и снизу – правый изгиб ободочной кишки, слева – привратник.
Кровоснабжение от пузырной артерии. Венозный отток осуществляется через пузырную вену, впадающую в правую ветвь воротной вены.
Лимфоотток происходит из лимфатических сосудов пузыря в лимфатические узлы первого порядка, расположенные у ворот печени.
Иннервация из печеночного нервного сплетения.
Топография внепеченочных желчных путей
К внепеченочным желчным путям относятся правый и левый печеночные протоки, общий печеночный пузырный и общий желчный протоки. Общий печеночный проток образуется в воротах печени от слияния правого и левого печеночных протоков.
Пузырный проток в печеночно-двенадцатиперстной связке под острым углом сливается с общим печеночным протоком, образуя общий желчный проток. В зависимости от местоположения общий желчный проток условно подразделяют на четыре части: супрадуоденальную, ретродуоденальную, панкреатическую и интрамуральную.
Первая часть протока проходит в толще печеночно- двенадцатиперстной связки до верхнего уровня двенадцатиперстной кишки, вторая часть протока находится позади верхней части двенадцатиперстной кишки. Обе эти части наиболее подвержены травматизации при операциях на желудке и двенадцатиперстной кишке.
Третья часть общего желчного протока проходит либо в толще головки поджелудочной железы, либо позади нее. Она может быть сдавлена опухолью головки поджелудочной железы, в результате чего развивается обтурационная желтуха. Четвертая часть в косом направлении прободает заднюю стенку двенадцатиперстной кишки и открывается на большом ее сосочке. В 80 % случаев конечные участки общего желчного протока и протока поджелудочной железы сливаются, образуя печеночно-поджелудочную ампулу, в окружности которой формируется кольцевидный сфинктер ампулы (сфинктер Одди).
В конечном отделе общего желчного и панкреатического протоков находится мощное скопление симпатических, парасимпатических и чувствительных нервных проводников и интрамуральных микроганглиев, обеспечивающих сложную регуляцию деятельности сфинктера Одди.
Топографическая анатомия поджелудочной железы
Поджелудочная железа – орган, обладающий экскреторной и инкреторной функциями. В железе различают головку, тело и хвост. От нижнего края головки иногда отходит крючковидный отросток.
Головка окружена сверху, справа и снизу, соответственно, верхней, нисходящей и нижней горизонтальной частями двенадцатиперстной кишки. Она имеет:
1. переднюю поверхность, к которой выше брыжейки поперечной ободочной кишки прилегает антральная часть желудка, а ниже – петли тонкой кишки;
2. заднюю поверхность, к которой прилегают правая почечная артерия и вена, общий жёлчный проток и нижняя полая вена;
3. верхний и нижний края.
Тело имеет:
1. переднюю поверхность, к которой прилегает задняя стенка желудка;
2. заднюю поверхность, к которой прилегают аорта, селезёночная и верхняя брыжеечная вены;
3. нижнюю поверхность, к которой снизу прилегает двенадцатиперстнотощекишечный изгиб;
4. верхний, нижний и передний края
Хвост имеет:
1. переднюю поверхность, к которой прилегает дно желудка;
2. заднюю поверхность, прилежащую к левой почке, её сосудам и надпочечнику. Через всю железу от хвоста к головке проходит проток поджелудочной железы, который, соединяясь с жёлчным протоком или отдельно от него, открывается в нисходящую часть двенадцатиперстной кишки на большом дуоденальном сосочке. Иногда на малом дуоденальном сосочке, расположенном приблизительно на 2 см выше большого, открывается добавочный панкреатический проток.
Связки:
1. желудочно-поджелудочная – переход брюшины с верхнего края железы на заднюю поверхность тела, кардии и дна желудка (по ее краю проходит левая желудочная артерия);
2. привратниково-желудочная – переход брюшины с верхнего края тела железы на антральную часть желудка. Голотопия: В собственно надчревной области и левом подреберье. Проецируется по горизонтальной линии через середину расстояния между мечевидным отростком и пупком.
Скелетотопия:
1. головка – L1
2. тело – Th12
3. хвост – Th11.
Орган находится в косом положении, и его продольная ось направлена справа налево и снизу вверх. Иногда железа занимает поперечное положение, при котором все ее отделы расположены на одном уровне, а также нисходящее, когда хвост загнут книзу.
Отношение к брюшине: ретроперитонеальный орган.
Кровоснабжение осуществляется из бассейнов общей печеночной, селезеночной и верхней брыжеечной артерий.
Головка кровоснабжается верхними и нижними поджелудочно-двенадцатиперстными артериями (от желудочно- двенадцатиперстной и верхней брыжеечной артерий, соответственно).
Тело и хвост поджелудочной железы получают кровь из селезеночной артерии, которая отдает от 2 до 9 панкреатических ветвей, среди которых самой крупной является a. pancreatica magna.
Венозный отток осуществляется в систему воротной вены через поджелудочно-двенадцатиперстные и селезеночную вены.
Иннервацию поджелудочной железы осуществляют чревное, верхнее брыжеечное, селезеночное, печеночное и левое почечное нервные сплетения.
Лимфоотток происходит в регионарные узлы первого порядка (верхние и нижние поджелудочно-двенадцатиперстные, верхние и нижние панкреатические, селезеночные, позадипилорические), а также в узлы второго порядка, которыми являются чревные узлы.
Топографическая анатомия селезенки
Селезенка – непарный лимфоидный орган, в котором различают диафрагмальную и висцеральную поверхности, передний и задний концы (полюса), ворота.
Связки:
1. желудочно-селезеночная – от большой кривизны желудка до ворот селезенки (содержит левые желудочно-сальниковые сосуды и короткие желудочные артерии и вены);
2. селезеночно-почечная – от поясничной части диафрагмы и левой почки до ворот селезенки (содержит селезеночные сосуды).
Голотопия: левое подреберье.
Скелетотопия: между IX и XI ребрами от паравертебральной до средней подмышечной линии.
Отношение к брюшине: интраперитонеальный орган.
Иннервацию осуществляют чревное, левое диафрагмальное, левое надпочечное нервные сплетения. Возникающие из этих источников веточки образуют селезеночное сплетение во-круг одноименной артерии.
Лимфоотток происходит в регионарные лимфатические узлы первого порядка, расположенные в воротах селезенки. Узлами второго порядка являются чревные лимфатические узлы.
Операции на печени и желчевыводящих путях
Оперативные доступы к печени
1. По краю реберной дуги:
* доступ Курвуазье-Кохера – от верхушки мечевидного отростка на два пальца ниже реберной дуги и параллельно ей (доступ к желчному пузырю);
* доступ Федорова – от мечевидного отростка по белой линии на протяжении 5 см, переходящий в косой разрез параллельно правой реберной дуге (доступ к желчному пузырю и висцеральной поверхности печени);
* доступ Рио-Бранко – состоит из двух частей: вертикальная часть проводится по белой линии, не доходя на два поперечных пальца до пупка, а косая заворачивается под углом и идет к концу X ребра (широкий доступ к печени).
2. Продольные разрезы:
* верхнесрединная лапаротомия (доступ к левой доле печени).
3. Комбинированные разрезы – вскрытие одновременно плевральной и брюшной полостей:
* доступ Куино – разрез по восьмому межреберью от нижнего угла правой лопатки до пупка.
4. Поперечные разрезы.
Способы остановки кровотечения из паренхиматозных органов разделяют на следующие группы:
1. механические (гемостатические швы);