Операция фрея на поджелудочной железе
Операция фрея на поджелудочной железе
Начальные этапы операции Фрея аналогичны таковым, проводимым при операции Пуэстоу. В брюшную полость входят либо посредством верхней срединной лапаротомии, либо через двухсторонний подрёберный доступ. Исследуют органы брюшной полости, чтобы исключить иную патологию. Сальник отделяют от поперечной ободочной кишки и откидывают кверху. Такой приём позволяет исследовать всю шейку, тело и хвост поджелудочной железы. При этом нередко удаётся прощупать расширенный панкреатический проток.
Кроме того, посредством обширного препарирования двенадцатиперстной кишки по Кохеру следует мобилизовать головку поджелудочной железы. После этого можно пальпировать не только головку железы, но и её крючковидный отросток.
Шейку поджелудочной железы препарируют вдоль её нижнего края и находят верхнюю брыжеечную вену. Затем находят воротную вену, лежащую у верхней границы шейки поджелудочной железы. Рекомендуют обвести шейку железы малым дренажем Пенроуза, чтобы облегчить нахождение во время резекции головки железы вышеупомянутых венозных структур и верхней брыжеечной артерии. После этого находят панкреатический проток, пунктируя его инъекционной иглой калибра 20, присоединённой к шприцу ёмкостью 10 мл.
Если при этом возникают трудности, найти проток помогает интраоперационное УЗИ. Когда расширенный проток будет найден путём аспирации через иглу, его рассекают электроножом на всём протяжении: от шейки до хвоста.
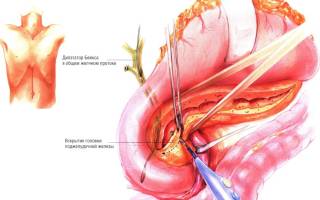
Затем (после полного рассечения протока) следует попытаться провести дилататор Bakes из расширенной части протока вниз, через ампулу большого дуоденального сосочка, в двенадцатиперстную кишку. При выраженном воспалении, увеличении и фиброзировании головки поджелудочной железы проксимальная часть панкреатического протока зачастую сужена, поэтому провести дилататор Бейкса в двенадцатиперстную кишку не удаётся. Таким больным операция Фрея показана в особенности. В таких случаях объём иссечения головки поджелудочной железы прогрессивно увеличивают, начиная его по ходу раскрытой проксимальной части панкреатического протока.
Большая часть головки поджелудочной железы может быть срезана до уровня протока железы. То, что до этого этапа были найдены верхняя брыжеечная и воротная вены, позволяет хирургу выполнить такую резекцию головки, не опасаясь ранения этих венозных структур либо верхней брыжеечной артерии. Если в силу воспаления возникла стриктура дистальной части общего желчного протока, тогда, прежде чем начать локальное иссечение головки, необходимо выявить направление протока. Если желчный пузырь не удалён, тогда его можно мобилизовать, а затем провести в двенадцатиперстную кишку через пузырный проток, общий желчный проток и фатеров сосок желчный катетер Фогарти. Однако большинству больных ранее выполняли холецистэктомию.
В таких случаях необходимо провести дилататор Бейкса через холедохотомическое отверстие вниз, в дистальный отдел общего желчного протока до двенадцатиперстной кишки. После выявления направления общего желчного протока можно будет иссечь достаточно близко к нему ткань поджелудочной железы и тем самым ликвидировать обструкцию. Если это невыполнимо, потребуется провести отдельную гепатикоеюносто-мию. Когда желчные протоки не расширены, обычно нет нужды в идентификации интрапанкреатической части общего желчного протока путём введения ди-лататора Бейкса или желчного катетера.
При выполнении локальной резекции головки поджелудочной железы необходимо, чтобы хирург держал руку на тыле крючковидного отростка. Такой манёвр предохраняет от излишнего распространения резекции кзади и ранения желчного протока. Тонкую капсулу по задней поверхности крючковидного отростка оставляют нетронутой.
По методике, описанной ранее, создают браншу У-образного тонкокишечного анастомоза по Ру длиной 60 см. Её проводят через отверстие в брыжейке поперечной ободочной кишки и накладывают с ней панкреатикодуоденоанастомоз «бок в бок». Сначала создают нижнезаднюю стенку анастомоза множеством одиночных ламберовских швов шёлком № 3/0. Затем создают внутренний непрерывный обвивной герметизирующий шов рассасывающейся синтетической нитью № 3/0, продолжающийся по передней стенке анастомоза по методике Connell.
Снаружи по передней стенке соустья накладывают ряд одиночных швов Ламбера шёлком № 3/0.
Если панкреатический проток расширен незначительно, анастомоз можно выполнить одним рядом одиночных швов шёлком № 3/0, узлы которых завязывают снаружи.
Такая модификация операции Пуэстоу особенно ценна при большой, воспалённой головке поджелудочной железы. В таких условиях классическая операция Пуэстоу может не обеспечить адекватной декомпрессии головки крючковидного отростка поджелудочной железы, потому дополнение её локальной резекцией головки поджелудочной железы по способу Фрея — прекрасная идея. К панкреатикоеюноанасто-мозу подводят трубки двух дренажей из силиконового пластика, присоединённые к закрытой аспирационной системе.
Из брюшной полости дренажи выводят через колотые раны в левом верхнем квадранте брюшной стенки. Браншу У-образного анастомоза Ру фиксируют к краям отверстия в брыжейке поперечной ободочной кишки одиночными швами шёлком № 3/0. Дефект в брыжейке тонкой кишки закрывают непрерывным швом шёлковой нитью № 4/0.
Лечение хронического панкреатита. Часть 1
ЦЕЛИ ЛЕЧЕНИЯ
Необходимо проводить профилактику рецидивов заболевания, устраняя этиологигеские факторы. В первую очередь это касается ЖКБ, холедохолитиаза, стенозирующих заболеваний большого сосочка двенадцатиперстной кишки и алкоголизма.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Для снижения функциональной нагрузки на поджелудочную железу и восстановления алиментарного статуса целесообразно назначение лечебного питания сбалансированными смесями, а у истощённых больных через назоэнтеральный зонд в течение 7-10 дней.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
В терапии неосложнённого хронического панкреатита приоритетное значение имеют медикаментозные средства. В основном это нестероидные обезболивающие препараты, спазмолитические средства (гиосцина бутилбромид, мебеверин, гимекромон, платифиллин), препараты, облегчающие отток панкреатического секрета, и средства, подавляющие внешнюю секрецию поджелудочной железы.
Для борьбы с болевым синдромом используют различные блокады вегетативной иннервации местными анестетиками: паранефральные, блокады чревного сплетения, вагосимпатические блокады. Однако они редко обеспечивают продолжительный эффект. Во многих случаях обезболивающего эффекта достигают только при использовании наркотических анальгетиков.
Основной компонент консервативной терапии – замещение внешнесекреторной недостаточности поджелудочной железы путём применения ферментных препаратов (панкреатин, фестал, мезим форте). Такое лечение приносит облегчение многим пациентам, но не способно повлиять на прогрессирующий хронический воспалительно-дегенеративный процесс в железе.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
У большинства больных при достоверно установленном хроническом панкреатите и при осложнённом течении возникает необходимость в хирургическом лечении. Многообразие индивидуальных особенностей заболевания создаёт необходимость использования многих методов оперативного лечения.
Показаниями к нему служат:
– упорный, не поддающийся консервативному лечению болевой синдром вплоть до использования наркотических анальгетиков;
– механическая желтуха;
– стеноз двенадцатиперстной кишки;
– псевдокисты больше 5-6 см;
– одиночные или множественные абсцессы поджелудочной железы;
– регионарная портальная гипертензия с рецидивирующими желудочными кровотечениями;
– внутренние и наружные свищи поджелудочной железы;
– расширение и калькулёз главного протока поджелудочной железы;
– невозможность исключить опухолевый процесс.
Все методы оперативного лечения хронического панкреатита в зависимости от особенностей его течения, морфологических изменений и осложнений можно подразделить на органосберегающие вмешательства, экономные и большие резекции. В категорию органосберегающих операций входят в основном операции внутреннего дренирования протока, свищей и псевдокист поджелудочной железы. Эти операции показаны и высокоэффективны при расширении главного протока поджелудочной железы более 4-5 мм, возможно, с внутрипротоковым или паренхиматозным калькулёзом, псевдокистами или наружным свищом.
Продольная панкреатикоеюностомия – операция Puestow (1958) в модификации Partington-Rochelle (1960) с выключенной по методу Ру петлёй тощей кишки. Основные этапы операции включают лапаротомию, рассечение желудочно-ободочной связки, широкое обнажение передней поверхности поджелудочной железы, пункцию, продольное (до 10-12 см) рассечение главного её протока (желательно после проведения панкреатикографии). Далее пересекают начальный отдел тощей кишки, проводят дистальный её конец в полость сальниковой сумки через окно в мезоколон, продольно рассекают тощую кишку в соответствии с длиной раскрытого протока поджелудочной железы и сшивают их одним рядом отдельных узловых швов. В завершение операции формируют межкишечный анастомоз дистальнее панкреатикоеюностомии на 50-60 см (рис. 57-10).
Рис. 57-10. Схема операции продольной панкреатикоеюностомии.
Продольная панкреатикоеюностомия обеспечивает быстрый и выраженный клинический эффект за счёт исчезновения или уменьшения болевого синдрома. Правда, она не останавливает процесс фиброзной дегенерации поджелудочной железы, а в отдалённые сроки приводит к прогрессирующему снижению экзо- и эндокринной функций поджелудочной железы.
Наиболее сложная хирургическая ситуация возникает при хроническом панкреатите с преимущественным поражением головки железы (псевдотуморозный панкреатит). Применение в таких случаях одной лишь операции внутреннего дренирования при условии расширенного главного протока может на короткое время уменьшить болевой синдром. Однако при этом не купируется медленно прогрессирующий воспалительный процесс в головке железы и практически неминуемо возникают рецидивы приступов боли, обструкции жёлчного протока и двенадцатиперстной кишки. Следует также помнить, что хронический панкреатит – один из факторов развития рака железы.
В последние годы при псевдотуморозном воспалительном поражении поджелудочной железы прибегают к резекции головки или панкреатодуоденальной резекции по следующим показаниям:
– увеличение головки железы более 4 см;
– интрапаренхиматозные псевдокисты в головке размером более 1 см;
– признаки холестаза (повышение уровня щелочной фосфатазы, y-глютамил- транспептидазы и билирубина);
– стеноз общего жёлчного протока по данным ЭРХПГ и магнитно-резонансной холангиопанкреатографии;
– стриктуры и дилатация главного протока поджелудочной железы по данным ЭРХПГ и магнитно-резонансной холангиопанкреатографии;
– стеноз двенадцатиперстной кишки;
– стенозы воротной вены и её притоков.
Изолированная субтотальная резекция головки железы с сохранением двенадцатиперстной кишки (операция Н. Beger) предполагает полное пересечение поджелудочной железы по левому краю верхней брыжеечной вены, удаление ткани головки с сохранением узкой полоски с панкреатодуоденальными сосудами и интрапанкреатической частью общего жёлчного протока по медиальной поверхности двенадцатиперстной кишки. В зависимости от диаметра главного протока культи железы и состояния дистальной части общего жёлчного протока завершение операции может быть различным.
При расширенном протоке железы субтотальную резекцию головки дополняют протяжённым рассечением главного панкреатического протока и формированием терминолатеро-латерального панкреатоеюноанастомоза (рис. 57-11).
Рис. 57-11. Схема терминолатеро-латерального панкреатикоеюноанастомоза после субтотальной резекции головки поджелудочной железы.
Важно отметить, что в процессе мобилизации и удаления головки железы часто удаётся устранить деформации и стенозы двенадцатиперстной кишки и/или терминального отдела общего жёлчного протока. В тех случаях, когда главный проток железы не расширен, после резекции её головки формируют термино-терминальный панкреатоеюноанастомоз (рис. 57-12).
Рис. 57-12. Схема термино-терминального панкреатоеюноанастомоза и холедохоеюноанастомоза на той же петле тощей кишки после субтотальной резекции головки поджелудочной железы.
Билиарную гипертензию вследствие рубцового стеноза выходного отдела общего жёлчного протока устраняют путём наложения холедохоеюноанастомоза или гепатико-еюноанастомоза на петле тощей кишки дистальнее панкреатоеюноанастомоза. При хроническом панкреатите во всех случаях необходима интраоперационная биопсия удаляемой ткани.
Необходимо максимально удалить патологически изменённую ткань с кистозной дегенерацией, микроабсцессами и калькулёзом в головке поджелудочной железы, так как она инициирует прогрессирование и распространение воспалительного процесса. Во время резекции головки часто удаётся освободить от рубцовых сращений деформированную интрапанкреатическую часть общего жёлчного протока, воротную вену или её притоки для устранения регионарной портальной гипертензии.
Резекция головки поджелудочной железы в анатомическом и физиологическом отношении, а также по их результатам в отдалённые сроки имеют отчётливые преимущества перед панкреатодуоденальной резекцией. Однако субтотальная резекция головки железы технически более сложна и не всегда выполнима. В условиях фиброзного процесса и инфильтративных изменений тканей вокруг поджелудочной железы нарушены анатомические ориентиры, велика опасность травмы жёлчного протока и сосудистых аркад (панкреатодуоденальных артерий и вен) вдоль двенадцатиперстной кишки и верхней брыжеечной вены.
Альтернативой субтотальной резекции головки поджелудочной железы может быть частичная резекция головки (операция Ch. Frey) (в случае, когда изменения преобладают в вентральной части железы): иссекают только вентральную часть в виде «скорлупы ореха» с дополнительным продольным рассечением протока и с панкреатикоеюностомией (рис. 57-13).
Рис. 57-13. Частичная резекция вентральной части головки поджелудочной железы с продольной панкреатикоеюностомией (операция Ch. Frey). Первый (а) и второй (б) этап вмешательства.
Операция резекции вентральной части головки железы с продольной панкреатикоеюностомией по С. Frey более популярна среди североамериканских и европейских хирургов, чем операция Н. Beger, из-за большей технической простоты и меньшего риска интраоперационных осложнений. Результаты этой операции мало отличаются от результатов субтотальной резекции головки железы.
Панкреатодуоденалъная резекция обоснована при псевдотуморозном панкреатите и в случаях, когда невозможно исключить опухолевый процесс или выполнить резекцию головки поджелудочной железы. Технические особенности этого вмешательства представлены в главе 58. Самостоятельную проблему представляет выбор метода операции при хроническом паренхиматозном панкреатите, при котором выраженные фиброзно-дегенеративные изменения ткани железы сочетаются с малоизменённым её главным протоком. Отсутствие дилатации протока в этих случаях объясняют как отсутствием протоковой гипертензии, так и грубым фиброзом окружающей его паренхимы. Поэтому продольная панкреатикоеюностомия при таких изменениях практически неэффективна. По значительному опыту отдельных европейских специалистов (J.R. Izbicki, С. Bloechle) при такой форме панкреатита достигают хорошего лечебного эффекта после V-образного или так называемого корытообразного иссечения вентральной части паренхимы железы до задней поверхности главного протока с наложением панкреатоеюноанастомоза (рис. 57-14).
Рис. 57-14. Схема операции Izbicki при хроническом панкреатите.
Клинико-морфологическая вариабельность хронического панкреатита определяется в первую очередь разными формами осложнений и их комбинациями. Поэтому независимо от формы хронического панкреатита, выбор метода лечения всегда носит индивидуальный характер.
В.А. Кубышкин
Операция фрея на поджелудочной железе
Весьма популярной методикой является операция Фрея — резекционно-дренирующая операция, предложенная C. Frey и G. Smith.
Frey доложили о модификации дуоденосохраняющей резекции головки поджелудочной. Операция Фрея включает в себя частичное иссечение вентральной части головки поджелудочной железы с продольным панкреатоеюноанастомозом по Partington-Rochelle. При этом вмешательстве поджелудочную железу в области перешейка не пересекают, а сохраняют полоску ее ткани над верхней брыжеечной веной. Авторы считали данную операцию патогенетически более обоснованной, так как, по их мнению, при хроническом панкреатите трудно себе представить лишь изолированное поражение головки. Отличие предложенной методики от операции Beger заключается в менее радикальном иссечении головки поджелудочной и сохранении ее перешейка.
Как вариант частичной резекции головки поджелудочной по Frey была предложена локальная резекция головки железы без пересечения перешейка с использованием проксимального панкреатоеюноанастомоза при неизмененной протоковой системе левой половины поджелудочной железы.
Техника операции Фрея
Не вынимая иглы электрокоагулятором в дистальном и проксимальном направлениях продольно вскрывается главный панкреатический проток. Накладываются гемостатические швы на ткань железы параллельно краю двенадцатиперстной кишки и отступя от него 3-4 мм. Скальпелем и коагулятором вырезается центральная часть головки и крючковидного отростка c оставлением полоски ткани вдоль внутреннего края двенадцатиперстной кишки.
При операции Фрея желательно сохранять переднюю панкреатодуоденальную аркаду, однако это не всегда возможно при выраженном фиброзе железы. Пересечение гастродуоденальной артерии или передней аркады, образованной верхней и нижней панкреатодуоденальными артериями, не влияет на жизнеспособность двенадцатиперстной кишки. Не рекомендуется пересекать оба этих сосуда одновременно. Необходимо соблюдать осторожность, чтобы не повредить общий желчный проток, для чего он может быть интубирован металлическим проводником. Ободок ткани поджелудочной железы, содержащий ветви верхних и нижних панкреатодуоденальных артерий, сохраняется вдоль внутреннего края двенадцатиперстной кишки, справа от воротной вены сохраняется ободок ткани поджелудочной железы шириной 4- 5 мм во избежание ранения сосудов и пересечения перешейка. После резекции головки остается короткий (1 см длиной) проксимальный отрезок главного панкреатического протока, который должен быть ревизован для удаления возможных конкрементов, а зонд должен свободно проходить в двенадцатиперстную кишку. Освобождается от фиброза и сдавления псевдокистами передняя поверхность интрапанкреатической части холедоха посредством иссечения рубцово измененной железы. Далее при операции Фрея формируется одно- или двухрядный продольный панкреатоеюноанастомоз с протоком и резецированной головкой на петле тонкой кишки, выделенной по Ру.
Начальные этапы операции Фрея аналогичны таковым, проводимым при операции Пуэстоу. В брюшную полость входят либо посредством верхней срединной лапаротомии, либо через двухсторонний подрёберный доступ. Исследуют органы брюшной полости, чтобы исключить иную патологию. Сальник отделяют от поперечной ободочной кишки и откидывают кверху. Такой приём позволяет исследовать всю шейку, тело и хвост поджелудочной железы. При этом нередко удаётся прощупать расширенный панкреатический проток.
Кроме того, посредством обширного препарирования двенадцатиперстной кишки по Кохеру следует мобилизовать головку поджелудочной железы. После этого можно пальпировать не только головку железы, но и её крючковидный отросток.
Шейку поджелудочной железы препарируют вдоль её нижнего края и находят верхнюю брыжеечную вену. Затем находят воротную вену, лежащую у верхней границы шейки поджелудочной железы. Рекомендуют обвести шейку железы малым дренажем Пенроуза, чтобы облегчить нахождение во время резекции головки железы вышеупомянутых венозных структур и верхней брыжеечной артерии. После этого находят панкреатический проток, пунктируя его инъекционной иглой калибра 20, присоединённой к шприцу ёмкостью 10 мл.
Если при этом возникают трудности, найти проток помогает интраоперационное УЗИ. Когда расширенный проток будет найден путём аспирации через иглу, его рассекают электроножом на всём протяжении: от шейки до хвоста.
Затем (после полного рассечения протока) следует попытаться провести дилататор Bakes из расширенной части протока вниз, через ампулу большого дуоденального сосочка, в двенадцатиперстную кишку. При выраженном воспалении, увеличении и фиброзировании головки поджелудочной железы проксимальная часть панкреатического протока зачастую сужена, поэтому провести дилататор Бейкса в двенадцатиперстную кишку не удаётся. Таким больным операция Фрея показана в особенности. В таких случаях объём иссечения головки поджелудочной железы прогрессивно увеличивают, начиная его по ходу раскрытой проксимальной части панкреатического протока.
Большая часть головки поджелудочной железы может быть срезана до уровня протока железы. То, что до этого этапа были найдены верхняя брыжеечная и воротная вены, позволяет хирургу выполнить такую резекцию головки, не опасаясь ранения этих венозных структур либо верхней брыжеечной артерии. Если в силу воспаления возникла стриктура дистальной части общего желчного протока, тогда, прежде чем начать локальное иссечение головки, необходимо выявить направление протока. Если желчный пузырь не удалён, тогда его можно мобилизовать, а затем провести в двенадцатиперстную кишку через пузырный проток, общий желчный проток и фатеров сосок желчный катетер Фогарти. Однако большинству больных ранее выполняли холецистэктомию.
В таких случаях необходимо провести дилататор Бейкса через холедохотомическое отверстие вниз, в дистальный отдел общего желчного протока до двенадцатиперстной кишки. После выявления направления общего желчного протока можно будет иссечь достаточно близко к нему ткань поджелудочной железы и тем самым ликвидировать обструкцию. Если это невыполнимо, потребуется провести отдельную гепатикоеюносто-мию. Когда желчные протоки не расширены, обычно нет нужды в идентификации интрапанкреатической части общего желчного протока путём введения ди-лататора Бейкса или желчного катетера.
При выполнении локальной резекции головки поджелудочной железы необходимо, чтобы хирург держал руку на тыле крючковидного отростка. Такой манёвр предохраняет от излишнего распространения резекции кзади и ранения желчного протока. Тонкую капсулу по задней поверхности крючковидного отростка оставляют нетронутой.
Снаружи по передней стенке соустья накладывают ряд одиночных швов Ламбера шёлком № 3/0.
Если панкреатический проток расширен незначительно, анастомоз можно выполнить одним рядом одиночных швов шёлком № 3/0, узлы которых завязывают снаружи.
Такая модификация операции Пуэстоу особенно ценна при большой, воспалённой головке поджелудочной железы. В таких условиях классическая операция Пуэстоу может не обеспечить адекватной декомпрессии головки крючковидного отростка поджелудочной железы, потому дополнение её локальной резекцией головки поджелудочной железы по способу Фрея — прекрасная идея. К панкреатикоеюноанасто-мозу подводят трубки двух дренажей из силиконового пластика, присоединённые к закрытой аспирационной системе.
Из брюшной полости дренажи выводят через колотые раны в левом верхнем квадранте брюшной стенки. Браншу У-образного анастомоза Ру фиксируют к краям отверстия в брыжейке поперечной ободочной кишки одиночными швами шёлком № 3/0. Дефект в брыжейке тонкой кишки закрывают непрерывным швом шёлковой нитью № 4/0.
Поиск по категориям
Лапароскопическая операция Фрея комбинированная с дистальной резекцией поджелудочной железы
Лапароскопическая операция Фрея комбинированная с дистальной резекцией поджелудочной железы. Операционная бригада Израилов Р.Е., Андрианов А.В. (2016 г.)
Московский Клинический Научный Центр им. А.С.Логинова
В фильме показана лапароскопическая операция Фрея комбинированная с дистальной резекцией поджелудочной железы у пациентки с хроническим калькулёзным панкреатитом тип С3 по классификации M.Buchler.
Лапароскопическая операция Фрея
Лапароскопическая операция Фрея. Операционная бригада Израилов Р.Е., Андрианов А.В. (2016 г.)
Московский Клинический Научный Центр им. А.С.Логинова
В фильме продемонстрирована лапароскопическая операция Фрея у пациента с хроническим калькулёзным панкреатитом тип С3 по классификации M.Buchler. Головка поджелудочной железы размером до 32 мм, главный панкреатический проток расширен до 8 мм.
После пересечения желудочноободочной связки и разделения спаек в сальниковой сумке, двенадцатиперстная кишка частично мобилизуется по Кохеру. Выделяется, прошивается и пересекается верхняя передняя панкреатодуоденальная артерия. Поджелудочная железа прошивается в области перешейка для осуществления тракции во время вскрытия главного панкреатического протока. Для определения расположения главного панкреатического протока, выполняется диагностическая пункция иглой. В месте пугнкции вскрыт главный панкреатический проток в проксимальном и дистальном направлении на протяжении 13 см. Границы резекции поджелудочной железы маркируются путем прошивания. Выполняется субтотальная резекция головка поджелдуочной железы. Все кальцинаты из просвета главного панкреатического протока удаляются. После этого формируется продольный панкреатоеюноанастомоз однорядным непрерывным швом. Устанавливается дренаж к области панкреатоеюноанастомоза.
Время операции – 320 минут, кровопотеря – 50 мл. Послеоперационный койко-день – 4.
Панкреатэктомия — разновидности операции по удалению поджелудочной железы
Иногда при патологиях поджелудочной железы консервативные методы терапии не эффективны, тогда возникает необходимость в хирургическом вмешательстве. Одним из таких оперативных методов является панкреатэктомия.
- 1 Что такое панкреатэктомия?
- 2 Показания
- 3 Противопоказания
- 4 Удаление головки поджелудочной железы
- 5 Операция Бегера
- 6 Резекция хвоста
- 7 Операция Фрея
- 8 Полная резекция
- 9 Подготовка
- 10 Последствия
- 11 Диета после хирургического вмешательства
- 12 Прогнозы по сроку жизни
Что такое панкреатэктомия?
Термином панкреатэктомия называют удаление тканей поджелудочной железы (частично либо целиком) при остром воспалении с некрозом тканей или при онкопоражениях органа. Если онкообразования затрагивают соседние органические структуры, то проводится удаление и этих поражений.
Показания
Среднюю часть поджелудочной называют телом, а самый тонкий участок, который прилегает к селезенке – хвостом.
- Чаще всего показаниями для данного вмешательства выступают злокачественные опухоли в тканях железы.
- Порой необходимость в проведении подобной операции возникает при остром воспалительном процессе в поджелудочной.
- Частичное удаление проводится, когда имеются псевдокисты, свищи или происходит травматизация органа, а также при обострениях панкреатита хронической формы и структурных изменениях в тканях поджелудочной.
При опухолях в поджелудочной железе оперативное вмешательство считается предпочтительным методом терапии, но его проведение возможно только у 15% больных с подобным диагнозом при условии ранней диагностики опухолевого процесса.
Обычно операция показана при небольших опухолевых поражениях в области головки без признаков метастазирования.
Противопоказания
Вмешательство методом панкреатэктомии противопоказано пациентам, у которых произошло развитие отдаленных и обширных метастаз в прочие брюшные органы. Также подобную операцию не проводят, если опухолевые процессы переросли в верхнюю брыжеечную либо в печеночные артерии, а также в чревный ствол.
Удаление головки поджелудочной железы
Согласно статистике, опухолевые процессы в поджелудочном железистом органе обычно локализуются в головке. Если опухолевое образование операбельно, то проводится частичное удаление железы и ближайших органов.
Затем проводится восстановление желчного, пищеварительного канала, протоковых структур. Такое вмешательство называют панкреатдуоденэктомией.
- Больному вводят анестезию, через небольшие надрезы осуществляется доступ к оперируемому органу, посредством лапароскопического оборудования проводится необходимое исследование области, в которой предполагается вмешательство.
- Хирург перекрывает и удаляет необходимые сосудистые каналы, посредством которых питаются ткани органа.
- Иногда необходимо удалить еще и соседние структуры вроде части 12-перстного кишечника, ближайших лимфоузлов или желчнопузырного органа.
- Чтобы восстановить пищеварительную систему, хирург состыковывает железистое тело с полостью желудка и центральной областью тонкой кишки.
Операция Бегера
Операцией Бегера называют хирургическое вмешательство, при котором проводится удаление проксимальной части поджелудочной, при этом сохраняется 12-перстный отдел кишечника и накладывается панкреатоеюноанастомоз.
Подобное вмешательство обычно используется в терапии хронического панкреатита, протекающего в тяжелых формах и осложненного гипертензией протоков, наличием конкрементов, кальцинатами и кистами паренхимы.
По классическому сценарию операция Бегера предполагает пересечение поджелудочного органа в зоне перешейка с проведением субтотальной резекции области головки и формированием анастомоза дистального и проксимального отрезка железы.
Технически данное оперативное вмешательство имеет сложную структуру и достаточно часто вызывает обильные кровотечения.
Резекция хвоста
- Вмешательство проводится с использованием наркоза общего типа.
- Хирург проводит вскрытие брюшины, выделяет ПЖ и удаляет все соединительнотканные структуры хвостовой зоны, а при необходимости селезенку и пр.
- Если образование метастазировало в ткани селезенки, то ее обязательно удаляют.
Данное вмешательство отличается отсутствием развития нарушений обмена углеводов и диабета, хотя иногда возможно возникновение незначительных сбоев в пищеварении.
Операция Фрея
Оперативное вмешательство по методике Фрея предполагает частичную резекцию зоны головки ПЖ с последующим наложением панкреатоеюноанастомоза.
Подобная операция показана при хроническом, тяжело протекающем панкреатите с сильными болями и стриктурами протока поджелудочной, а также при наличии внутрипротоковых конкрементов и кистозных изменений железистой головки.
Полная резекция
Полное удаление ПЖ производится достаточно редко и при наличии определенных факторов. При даже самой сложной ситуации хирурги предпочитают сохранить орган.
Удаление поджелудочной неизбежно, если имеет место некроз органа, когда необходимо спасать жизнь больного. Тотальная резекция считается достаточно сложным оперативным вмешательствам, требующим определенного опыта.
Из-за близости аортального канала проведение операции требует максимальной осторожности, а близкое расположение прочих органов вроде желудка и 12-перстной кишки, селезенки и желчного, печени, затрудняет доступ к поджелудочному органу. Длится такое вмешательство порядка 6 часов.
Видео-лекция про полное удаление поджелудочной железы:
Подготовка
В процессе подготовки к операции на поджелудочном железистом органе специалист назначает диагностическое обследование, включающее:
- Анализы крови и медосмотр;
- Аппаратные исследования со снимками ПЖ, чтобы детально увидеть распространение онкологии;
- Возможно, понадобится пройти курс лучевой терапии или химиотерапии, чтобы размеры образования сократились до операбельных.
Если пациент принимает какие-либо препараты, то об этом необходимо сообщить специалисту. К таким препаратам относят аспирин и прочие НПВС, разжижающие кровь средства, антитромбоцитарные медикаменты и пр. заранее нужно позаботиться о поездке в больницу и обратно, чтобы обеспечить больному транспорт и сопровождающего.
Последствия
Среди частых осложнений подобного вмешательства специалисты отмечают наиболее частые:
- Инфекции или обильные кровотечения;
- Проникновение ферментных веществ поджелудочной в область брюшины;
- Повреждение органов брюшной полости или неблагополучная реакция на анестетический препарат.
Диета после хирургического вмешательства
Жить после панкреатэктомии в первые месяцы достаточно сложно. Сразу после операции пациента мучают сильные боли в области швов, голод тоже не дает покоя, ведь несколько дней после вмешательства кушать категорически запрещено. Впоследствии пациенту придется пожизненно соблюдать жесткие требования в отношении рациона.
Основными принципами диетического питания после удаления ПЖ является кратность и дробность. Кушать можно только те продукты, которые позволяет программа диетотерапии.
- В рационе в повышенном количестве должен присутствовать белок, участвующий в восстановлении клеточных мембран и ускоряющий заживление.
- Углеводная пища должна быть ограничена, потому как на фоне выработки инсулина нарушена инкреторная поджелудочножелезистая функция.
- Под строжайшим запретом находятся жиры, допускается лишь минимальное количество растительного либо сливочного масла.
- Также под запретом острое, соленое, жареное и маринованное.
Прогнозы по сроку жизни
Жить без поджелудочного железистого органа вполне возможна. Хоть заменить его не сможет ни один орган, поэтому после резекции состояние здоровья больного серьезно ухудшится, если он не будет соблюдать строжайшую диету, следовать рекомендациям и назначениям гастроэнтеролога.
При частичном удалении прогнозы более благоприятные, потому как оставшиеся ткани органа берут на себя все функции поджелудочной. Если же железа будет удалена целиком, то понадобится пожизненная заместительная терапия (прием инсулина, ферментов, коррекция питания и пр.).
Операция на поджелудочной железе
Поджелудочная железа представляет собой один из самых сложных органов в плане лечения и хирургических вмешательств. И связано не только с крайне неудобным, забрюшинным ее расположением и опасным соседством важнейших органов и сосудов – почек, вен и артерий, аорты.
Саму поджелудочную настолько легко травмировать (даже надавливанием пальцами), что любые хирургические действия на этом органе могут принести самые неожиданные и нежелательные последствия.
Тем не менее, когда консервативное лечение органа не приносит результатов, или в случаях, угрожающих жизни пациента, операция на этом нежном органе все-таки проводится.
Показания к хирургическому вмешательству
В каких же случаях назначается хирургия? Стоит отметить, что к полному удалению органа с последующей трансплантацией донорской железы в настоящее время прибегают крайне редко ввиду сложности процедуры, слабой жизнеспособности донорского органа и невысокой выживаемости пациентов после трансплантации.
Поэтому при панкреатите чаще всего проводят частичную резекцию органа и прилегающих органов.
Хирургическое вмешательство назначается при:
- опухолях, свищах и псевдокистах в органе;
- жизненно-опасном обострении при хроническом панкреатите;
- структурных изменениях тканей орагана;
- злокачественных образованиях;
- травмах органа.
При этом существуют особые симптоматические показатели для первых 10 суток после приступа панкреатита и последующих после 10 суток, ориентируясь на которые, врач может принять решение о хирургическом вмешательстве.
Так, хирургическая процедура в первые 10 суток назначается, если:
- нарастают симптоматические проявления перитонита;
- усиливается выраженность желтухи;
- на фоне обострения воспаления развивается острая сердечно-сосудистая недостаточность, не поддающаяся медикаментозному лечению;
- снижается отделение мочи;
- консервативное лечение пациентов с непроходимостью панкреатического протока, кистой поджелудочной или камнями в желчном пузыре не дает результата в течение 48 часов.
По истечении десяти суток после обострения панкреатита хирургическое вмешательство показано, если:
- консервативное лечение неэффективно;
- при остром панкреатите развивается внутреннее кровотечение;
- обнаруживается нагноение (абсцесс) в органе.
На практике при желчном панкреатите приступы, вызванные прохождением конкрементов через протоки поджелудочной, повторяются, поэтому в таких случаях показана холецистэктомия – удаление желчного пузыря, что часто производится одновременно с резекцией эндокринного органа.
Помимо этого, при остром панкреатите, вызванном алкоголем или желчными конкрементами, часто происходит попадание вещества из 12-перстной кишки, насыщенного ферментами, в поджелудочную.
Жидкость начинает скапливаться в органе и образовывать ложные кисты (псевдокисты), в отличие от истинной, не имеющие оболочки. Ложные кисты также нуждаются в хирургическом удалении.
Порядок проведения хирургической процедуры
Хирургическое лечение проводится под общей анестезией, используются также и мышечные релаксанты. Процедура состоит из нескольких этапов:
- вскрытие железы;
- освобождение сальниковой сумки от крови;
- зашивание поверхностных разрывов тканей;
- вскрытие и перевязка гематом;
- при разрыве поджелудочной – наложение специальных швов с одновременным сшиванием панкреатического протока;
- при патологии в хвостовой части железы – резекция хвоста органа и селезенки;
- при повреждении головки – удаление головки с фрагментом двенадцатиперстной кишки;
- завершающий этап – дренирование сальниковой сумки.
При наличии камней сначала рассекается ткань поджелудочной и проток в зоне расположения конкремента, затем извлекается камень. При многочисленном скоплении камней рассечение железы делается продольным, а при удалении кист оно осуществляется вместе с частью пораженного органа.
Процедура Уиппла
При опухолевых заболеваниях, которые чаще всего поражают головку железы, пациент нуждается в панкреатодуоденальном оперативном вмешательстве, называемом процедурой Уиппла. Это хирургическое мероприятие состоит из двух этапов:
- иссечения пораженного фрагмента поджелудочной и прилегающих органов;
- реконструкции протоков железы, желчного пузыря и канала пищеварительной системы.
После перенесения столь сложной операции у пациентов чаще всего нарушается всасываемость питательных веществ, как следствие иссечения органа, синтезирующего пищеварительные ферменты. Кроме того, отмечаются и такие последствия, как сбой в углеводном метаболизме и сахарный диабет.
Панкреотомия
В случае поражения хвостовой части поджелудочной больному могут провести частичную дистральную панкреатомию. Иногда новообразования, возникшие в железе, могут затронуть и область селезенки, тогда удаляется и этот орган вместе с сосудами. Такая процедура обычно не вызывает осложнений в виде сахарного диабета, а срок послеоперационной реабилитации колеблется от 2 до 3 недель.
Операция Фрея
К наиболее радикальным методам хирургических процедур является частичная резекция железы с полным удалением головки или хвоста органа, осуществляемая по методике Фрея. Она отличается особой сложностью и не слишком обнадеживающими прогнозами, поэтому используется редко и только в крайних случаях. Назначается столь кардинальная хирургическая процедура при наличии следующих клинических показаний:
- травмы, затронувшей большой участок органа;
- злокачественных образований, распространившихся на большую площадь или захвативших соседний орган;
- панкреанекроза.
Послеоперационное состояние больного в этом случае трудно предсказуемо и зависит от масштабов и области хирургического внедрения – как правило, удаление хвоста железы лучше переносится пациентами и не вызывает развития осложнений. Если же резекции подвергалась головка органа, послеоперационный период может осложниться:
- поражением соседних нервов и сосудов;
- послеоперационным панкреатитом;
- кровотечением;
- инфекционными осложнениями.
Кроме того, пациенту требуется заместительная терапия для компенсации функции удаленной железы.
Трансплантация
Обращаться к сложнейшей процедуре пересадки поджелудочной хирурги в настоящее время не рекомендуют даже при диагностировании рака этого органа. Дело в том, что в этом случае приходится пересаживать не только саму железу, но и 12-перстную кишку. За всю историю проведения подобных трансплантаций максимальная продолжительность жизни прооперированного больного не превысила 3,5 лет, смертность во время самой операции и отторжение органа в ближайшее после процедуры время продолжают оставаться слишком частыми.
Пересаженный орган помещается не на прежнее место, так как это чисто технически трудновыполнимо, а в нижнюю часть брюшной полости, и пациент должен будет всю оставшуюся жизнь получать специальную терапию во избежание отторжения трансплантата.
Сегодня ученые пытаются создать искусственный аналог «нежного органа» с дозатором, выбрасывающим в кровь необходимое количество инсулина, и некоторые модели уже прошли испытания и были вживлены пациентам под кожу. Однако для полной имитации деятельности эндокринного органа необходимо оснастить аппарат специальными датчиками для определения уровня сахара и регуляции дозировки инсулина, над чем сегодня активно работают ученые-гастроэнтерологи всего мира.