Реактивная панкреатопатия у ребенка что это
В чем причины развития панкреатопатии у детей и как ее лечить?
Опубликовано gastrit_km в 28.11.2017 28.11.2017
Однако есть и такое заболевание как панкреатопатия (ошибочно – панкреопатия), которое характеризуется гипофункцией органа без воспаления.
Так, у детей панкреатопатия возникает из-за неправильного питания.
Из статьи вы узнаете
Что такое панкреатопатия?
Панкреатопатия – это дисфункция поджелудочной железы, не сопровождающаяся воспалительным процессом, из-за которой возникает дефицит ферментов.
При данном заболевании нарушается работа органа, что соответственно, влияет на весь процесс пищеварения. В зависимости от причин, приведших к дисфункции, различают:
- Первичная – развивается вследствие других заболеваний.
- Вторичная – наиболее часто встречается и спровоцирована неправильным и избыточным питанием.
Заболевание нарушает процесс переваривания пищи, что в дальнейшем приводит к проблемам с обменом веществ. Это объясняет, почему необходимо приступить к лечению как можно раньше.
Отдельно рассматривают реактивную панкреатопатию. Она представляет собой ответ поджелудочной железы на воздействие извне.
Наиболее часто она возникает после воспалительных заболеваний, отравлений и аллергий. Приступ сопровождается спазмом протоков, из-за чего орган отекает. В таком состоянии дети жалуются на резкую боль в животе и жар, начинают капризничать и плакать.
Это приводит к тому, что к лечению приступают слишком поздно, когда поджелудочная железа уже значительно повреждена.
Механизм и причины возникновения
Причины для развития панкреатопатии множественны и разнообразны. Так недостаток ферментов поджелудочной железы возникает следующими путями:
- недостаточная выработка в органе;
- достаточная выработка в органе, но закупорка протоков, выводящих секрет, не позволяет ему попасть в просвет кишечника;
- достаточная выработка в органе, но неактивность ферментов в кишечнике.
В случаях, когда фермент не вырабатывается в достаточном количестве, ведущую роль играют такие факторы как:
- заболевания поджелудочной железы – рак, панкреатит, муковисцидоз;
- перерождение железистой ткани в жировую;
- операция на органе;
- врожденная недостаточность;
- недоразвитие органа;
- атрофия.
Второй путь развития заболевания – это закупорка протоков железы. Для этого служат опухоли, камни, соединительная ткань, послеоперационные рубцы. Данный путь более характерен для взрослых пациентов.
Неактивность ферментов в просвете кишечника обычно связана с поражением его слизистой оболочки.
Отдельно выделяют такой путь формирования, как неправильное и избыточное питание. Наиболее часто таким образом заболевание развивается у детей. Железа не справляется с нагрузкой, когда ребенок ест много или то, что пока тяжело усваивается. Это приводит к развитию панкреатопатии.
Симптомы у детей
Как уже было сказано, заболевание длительное время развивается скрыто. О его наличии говорит слабость ребенка, его бледность и признаки авитаминоза. При дальнейшем течении панкеатопатии появляются следующие симптомы:
- потеря веса;
- частые диареи;
- кал серого цвета с ярким гнилостным запахом и частичками непереваренной пищи;
- тошнота и рвота;
- чувство переполненности желудка;
- урчание в животе и его вздутие;
- ухудшение аппетита.
Кроме того, дети в таком состоянии чувствуют апатично. Их легко выделить среди сверстников по нежеланию играть, капризности и частому плачу.
Диагностика заболевания
При подозрении на недостаточность поджелудочной железы проводят все стороннее исследование системы пищеварения. Помимо опроса пациента врач назначает следующие анализы:
- Кровь – уровень сахара и сывороточной эластазы позволяют судить о дисфункции органа.
- Кал – уровень панкреатической эластазы говорит о гипер- либо гипофункции железы.
Кроме того, используют инструментальные методы диагностики для выявления причины и сопутствующего заболевания, а также оценки органа и его протоков:
- Ультразвуковое исследование обнаруживает заболевания и новообразования, а также локализует их.
- Рентген органов и сосудов брюшной полости дифференцирует истинную недостаточность железы от закупорки протока опухолью или камнем.
- МРТ позволяет увидеть структуру поджелудочной железы, диагностирует перерождение секреторных клеток.
Наиболее хорошо зарекомендовал себя такой метод, как прямой зондовый секретиново-холецистокининовый тест. Он заключается в стимуляции поджелудочной железы с последующим сбором секрета. Это помогает оценить скорость работы органа. Однако у метода есть недостатки. Основной из них – это дискомфорт при проведении. Потому для детей его почти не используют.
Как лечить?
Лечение панкреатопатии заключается в изменении пищевых привычек, отказе от переедания, а также в медикаментозной терапии.
Основной препарат, используемый с этой целью, – это Панкреатин. Он изготавливается из поджелудочной железы животных и применяются при широком спектре заболеваний секреторных органов пищеварения.
Дозировка подбирается индивидуально в зависимости от тяжести нарушения и веса ребенка. При тяжелом течении панкреатопатии применяют комплексные препараты ферментов, действующих на все питательные вещества. Это позволяет им правильно усваиваться организмом.
Кроме того, необходима симптоматическая терапия:
- противодиарейные средства;
- противорвотные препараты;
- лекарства для снижения температуры при реактивной панкреатопатии.
Не используйте препараты без назначения врача. Неправильно подобранные лекарства и их дозировка навредят здоровью Вашего ребенка.
Об эффективности лечения позволяет судить нормализация веса у ребенка и прекращение диареи.
Профилактические мероприятия
Это приводит к тому, что поджелудочная железа не справляется с нагрузкой и большая часть пищи не переваривается и не усваивается. Предотвратить заболевание помогут простые правила:
- есть часто, но маленькими порциями;
- пить много жидкости;
- отказ от жареной и грубой пищи;
- употреблять в пищу только чистые фрукты и овощи;
- минимизировать количество приправ и соли.
Представим примерное меню для детей 12-ти лет с проблемным пищеварением:
- Завтрак – каша, сваренная на воде с молоком, кисель из ягод.
- Второй завтрак – омлет из яичных белков, приготовленный на пару.
- Обед – овощной суп, отварная рыба с картофельным пюре.
- Полдник – запеченное яблоко с медом.
- Ужин – тушеные овощи с говяжьим фаршем.
Соблюдение диеты поможет предотвратить развитие заболевания, а также уменьшить дискомфорт у ребенка с панкреатопатией.
Гипофункция поджелудочной железы влияет не только на процесс питания ребенка, но и на его формирование. Данное заболевание служит причиной нехватки питательных веществ, что приводит к потере веса и задержке развития. Потому так важно стараться предотвратить развитие панкреатопатии либо же своевременно приступить к лечению.
Видео по теме
Почему болит живот у ребенка и что делать, расскажет нам доктор Комаровский:
Реактивный панкреатит у детей
Панкреатит – острое или хроническое воспаление поджелудочной железы. Реактивный – отвечающий на воздействие извне; наступающий под влиянием внешних факторов. Поджелудочная железа – важный орган пищеварительной системы. В ней вырабатывается панкреатический сок (ферменты для расщепления и переваривания пищи), избранные гормоны, к примеру, инсулин – ответственный за поддержание нормального уровня сахара в крови.
У здорового человека панкреатический сок по желчным протокам поступает в двенадцатиперстную кишку, где активируется содержимым кишечника и запускает процесс переваривания пищи. В ситуациях, когда желчные протоки сужены/перекрыты или сфинктер между двенадцатиперстной кишкой и желчным пузырем не работает должным образом, ферменты активируются, не достигнув кишечника, разрушая клетки здорового органа. Заболевание опасное, иногда заканчивается серьёзными осложнениями и инвалидностью. В тяжёлых случаях возможен летальный исход, лечиться и диагностироваться болезнь должна вовремя.
Что такое реактивный панкреатит у детей?
Острый или хронический панкреатит у детей в раннем возрасте не встречается, за исключением случаев врожденной патологии или травм живота. Панкреатит – болезнь взрослых, которые годами вели нездоровый образ жизни: неправильно питались, злоупотребляли алкоголем, принимали медицинские препараты в огромных количествах, мало двигались и много ели.
Реактивный панкреатит у ребёнка – воспалительный процесс, спровоцированный прочими патологическими явлениями в организме. Поджелудочная железа при этом – здоровый орган и, устранив первопричину, о неполадках с ней можно просто забыть.
- инфекция (грипп, ангина, коклюш, ротавирус, банальное ОРВИ) может спровоцировать начало болезни;
- описторхоз и лямблиоз – паразитарные инфекции;
- приём некоторых медицинских препаратов, к примеру, сильных антибиотиков;
- отравление;
- врожденная патология желчного пузыря (встречается крайне редко);
- сильная травма живота;
- неправильное питание и переедание на протяжении продолжительного времени.
Симптомы реактивного панкреатита у детей
Заподозрить реактивный панкреатит у ребёнка врач способен на основании симптомов:
- боль в верхней части живота (отдаёт в спину либо опоясывает);
- некритичное повышение температуры тела (в районе 37-37,5С);
- общее недомогание;
- тошнота, рвота;
- жидкий стул светлого цвета;
- отказ от еды;
- желтушность кожных покровов;
- сухость во рту;
- язык плотно обложен белым налетом.
Выраженные симптомы реактивного панкреатита у детей проявляются в старшем возрасте. Малыши часто не в силах внятно объяснить причину беспокойства, родителям требуется быть внимательными и при наличии непрекращающейся боли в животе в сочетании с описанными признаками обращаться в медицинское учреждение. До обследования и постановки диагноза настоятельно рекомендуется минимизировать количество потребляемой пищи, обеспечить покой больному. Для уменьшения боли допустимо приложить лед к животу.
Осложнения реактивного панкреатита
Реактивный панкреатит у детей важно распознать на начальном этапе. Тогда, устранив причину возникновения и приняв необходимые меры, получится избежать негативных последствий для здоровья. Часто ранние признаки заболевания просто игнорируются и списываются на капризность ребёнка. Воспаление переходит в хроническую форму и вызывает осложнения. Последствия панкреатита носят серьёзный характер, требуют своевременного лечения и контроля.
Поджелудочная железа, помимо ферментов, вырабатывает инсулин, если болезнью затронут отдел по производству гормона, возрастает риск заболевания сахарным диабетом. Запущенный панкреатит грозит перерасти в панкреонекроз (отмирание клеток поджелудочной железы), гнойные воспаления, вызвать язвы слизистых оболочек желудочно-кишечного тракта.
Патологические изменения в тканях провоцируют образование кист и раковых опухолей. Результатом сильной боли и интоксикации становится шок – общее расстройство функций организма. Частыми спутниками панкреатита выступают поражения печени и желчевыводящих путей. Возможны внутренние кровотечения.
Диагностика и лечение
Диагностику и лечение реактивного панкреатита у детей проводит врач-гастроэнтеролог. После опроса больного и родителей с целью сбора необходимой информации (питание, перенесённые заболевания, приём лекарственных препаратов, степень выраженности симптомов, время и очередность появления) проводится осмотр юного пациента. Бледность кожных покровов и слизистых оболочек, белый налет на языке, тахикардия, низкое кровяное давление, болевые ощущения при пальпации верхних отделов живота становятся подтверждением диагноза «реактивный панкреатит».
После осмотра назначаются лабораторные исследования:
- общий анализ крови и мочи;
- биохимический анализ крови;
- анализ кала;
- УЗИ органов брюшной полости.
Не стоит забывать, что реактивный панкреатит у детей – второстепенное заболевание, первоочередным образом требуется найти причину возникновения и устранить провоцирующие факторы. Детей с диагнозом госпитализируют для всестороннего контроля за течением болезни и отслеживания изменений в самочувствии пациента.
Главным инструментом лечения панкреатита остается диета, назначенная лечащим врачом в зависимости от стадии и тяжести протекания болезни. Первые два-три дня рекомендуется вовсе отказаться от приёма пищи. Потом поврежденному органу обеспечивают покой и снятие нагрузки. Для этого прописывается приём ферментативных препаратов, призванных облегчить усвоение белков и углеводов. Важно знать, что продолжительный приём такого рода лекарственных средств приводит к снижению выработки панкреатического сока, и поджелудочная железа перестает выполнять функции!
Для купирования болевого синдрома используются спазмолитики и анальгетики. Главный признак выздоровления – ослабление или полное отсутствие боли.
Принципы правильного питания
- Главным фактором риска становится неправильное питание – обилие в рационе жирной, соленой и острой пищи (фаст-фуда).
- Негативно отражается на работе пищеварительной системы употребление газированных напитков, которые, помимо повышения кислотности желудка, оказывают механическое воздействие на стенки двенадцатиперстной кишки и провоцируют заброс содержимого в протоки поджелудочной железы. В результате таких действий активация ферментов произойдет, не достигнув пункта назначения, и запустит процесс переваривания тканей здорового органа.
- Стоит также обратить внимание на размеры порций. Переедание недопустимо. Во избежание проблем с пищеварением не нужно заставлять ребёнка есть, если он отказывается.
- Частые перекусы – злостный враг нормального функционирования органов пищеварения.
- Пищевые красители, консерванты и усилители вкуса требуется по возможности исключить из рациона ребёнка.
Профилактика реактивного панкреатита
В целях профилактики воспаления поджелудочной железы родители обязаны следить за состоянием здоровья отпрысков, обеспечить квалифицированное и своевременное лечение воспалительных заболеваний, прививать правила здорового образа жизни, обеспечить рациональное питание, не злоупотреблять приёмом лекарственных препаратов, но и не игнорировать необходимость их использования, проходить профилактические обследования и вакцинироваться согласно медицинскому календарю. Врожденные патологии, способные вызвать развитие реактивного панкреатита, устраняются или находятся под постоянным наблюдением врача. При первых признаках недомогания у ребёнка следует незамедлительно обращаться за медицинской помощью.
Реактивный панкреатит в силах серьёзно навредить здоровью и качеству жизни ребёнка, если не воспринимать болезнь всерьёз и не уделять достаточного внимания профилактике. Поэтому и родители, и дети должны обучаться принципам правильного питания и заботе о собственном организме, а также знать симптомы и лечение заболевания, если всё же пришлось с ним столкнуться.
Симптомы реактивной панкреатопатии у детей
Проблемы в работе поджелудочной железы в детском возрасте могут привести к отклонениям в развитии ребенка. Состояние, при котором происходит снижение функции органа, называется панкреатопатией. Она не является отдельным заболеванием, но довольно часто встречается в практике педиатров и детских гастроэнтерологов.
При патологии других органов пищеварения изменения затрагивают поджелудочную железу, и это негативно сказывается на ее функции. Особенно часто наблюдается панкреатопатия у детей.
Что такое панкреатопатия?
Поджелудочная железа играет внешне- и внутрисекреторную роль в организме взрослого и ребенка. Для нормального процесса переваривания пищевого комка она вырабатывает несколько активных веществ, которые называются ферментами, или энзимами:
- амилазу, которая участвует в расщеплении сложных углеводов на более простые составляющие;
- липазу, утилизирующую жиры;
- трипсины, позволяющие усваивать поступающий с пищей белок.
Важно! В результате нарушения продукции всех видов ферментов происходит значительное изменение работы пищеварительной системы. Организм не получает нужных компонентов для полноценного существования и роста.
Панкреатопатия возникает под воздействием внутренних факторов, врожденных особенностей или при неправильном питании. В отличие от панкреатита, данное отклонение не сопровождается воспалением и другими изменениями с нарушением целостности ткани органа.
Но страдает его ферментативная функция, поэтому требуются полное обследование и полноценное лечение. В противном случае нарушается обмен веществ и может пострадать развитие ребенка.
Панкреатопатия бывает первичная и вторичная. В первом случае она возникает в результате нарушения работы органов, а во втором – как следствие неумеренности и нерациональности питания.
Механизм и причины
Еда, которая измельчается в полости рта, пропитывается слюной, а потом и желудочным соком, поступает в двенадцатиперстную кишку. В этот момент поджелудочный сок проходит внутрь кишки и завершает процесс расщепления.
В том случае, когда этого не происходит по причине отека органа или спазма протока, энзимы поступают в недостаточном количестве, развиваются симптомы панкреатопатии (диспанкреатизма) с преходящим отеком органа.
Причинами развития такой патологии выступают:
- нерациональное питание и употребление тяжелой пищи (жирного мяса, специй), переедание;
- введение нового блюда (острого или мясного);
- несвоевременное или резкое введение прикорма детям до года;
- употребление малышами в пищу виноградного сока;
- отравление некачественной едой или пищевая аллергия (в том числе наследственная непереносимость ряда продуктов);
- травмы брюшной полости (ушибы, удары, ранения);
- инфекционные заболевания;
- ОРВИ, грипп;
- использование в лечении некоторых видов лекарственных средств;
- хронические нарушения работы печени, желчного пузыря, верхней части кишечника;
- фиброзные изменения или врожденные отклонения структуры поджелудочной железы.
Важно! Все перечисленные факторы в одинаковой степени влияют на формирование реактивной панкреатопатии у людей любого возраста. Но в силу несовершенства пищеварительной системы чаще от нее страдают именно дети.
Как проявляется?
Панкреатопатия не имеет специфических признаков. При возникновении ряда симптомов можно только заподозрить такое отклонение:
- болезненность в подреберье слева или опоясывающая боль;
- у некоторых детей возникают тяжесть и дискомфорт в области пупка;
- снижение аппетита и потеря веса;
- ощущение переполнения желудка;
- периодическая тошнота;
- метеоризм, кишечная колика, отхождение газов;
- отрыжка, изжога;
- кал становится серым, блестящим за счет жировых включений, прилипает к горшку или стенке унитаза;
- чередование диареи и запора.
У маленьких детей, которые не могут пожаловаться на определенные ощущения, панкреатопатия проявляется в раздражительности, апатии, слабости и отказе от еды. Ребенок в момент обострения плачет, сучит ножками из-за вздутия и боли в животике, часто срыгивает.
В некоторых случаях происходит повышение температуры. Симптомы панкреатопатии у детей иногда не проявляются, так как маскируются основным заболеванием, вызывающим это нарушение.
Дополнительные исследования помогают поставить точный диагноз:
- анализ кала (в нем обнаруживаются непереваренные частички пищи, жир и прочие включения);
- анализы крови и мочи указывают на снижение уровня энзимов, вырабатываемых железой;
- УЗИ показывает отсутствие изменений или незначительное увеличение органа. Как правило, это отклонение может обнаружить опытный специалист при проведении исследования в динамике.
Важно! Рентгеновская диагностика и зондирование желудка у детей не проводятся из-за нецелесообразности облучения неокрепшего организма, выраженной дискомфортности и вероятности повреждения слизистой при глотании зонда.
Лечение
Когда развивается реактивная панкреатопатия у ребенка, врачи отмечают, что это косвенный признак нарушения работы пищеварительной системы. При отсутствии мер для устранения проблемы могут начаться изменения в тканях железы и развиться панкреатит.
Чтобы не допустить такого исхода, необходимо принять меры:
- провести лабораторные и инструментальные исследования для уточнения заболевания и его своевременного лечения;
- использовать заместительную терапию («Панкреатин» поможет облегчить работу пищеварительной системы и снизить нагрузку на поджелудочную железу);
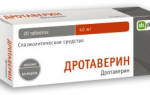
- купировать болевой синдром и устранить спазм протоков при помощи спазмолитиков («Дротаверин»);
- устранить диарею («Лоперамид»);
- убрать газообразование («Эспумизан»);
- при сильной рвоте принимать «Мотилиум» или «Церукал»;
- снизить температуру при ее наличии с помощью НПВС («Ибупрофен», «Парацетамол»).
Важно! Основной терапевтический метод при панкреатопатии у детей и взрослых – правильно подобранная диета, а в дальнейшем – формирование новых пищевых привычек для профилактики проблем с пищеварением.
Профилактика
Многие педиатры и детские гастроэнтерологи не советуют родителям волноваться при обнаружении у ребенка панкреатопатии.
При отсутствии выраженной симптоматики в виде повышения температуры, постоянных болей и нарушения усвоения пищи для нормализации функции поджелудочной достаточно выполнять такие рекомендации:
- не давать слишком много еды за один прием;
- кормить только в том случае, когда ребенок просит кушать, и не делать это насильно;
- между приемами пищи исключить перекусы, особенно это касается сладких продуктов и мяса;
- следить, чтобы пища хорошо пережевывалась;
- не предлагать жирную и жареную еду, полуфабрикаты и фастфуд;
- в период обострения не употреблять грубую пищу, соль и острые приправы (у детей старше семи лет);
- следить за качеством и сроком годности употребляемых продуктов питания;
- как можно больше давать чистой воды и свежих соков;
- по мере роста и развития детей вырабатывать у них правильные пищевые привычки.
Детские диетологи придерживаются мнения, что до 5-6 лет ребенка следует кормить строго в соответствии с принципами стола номер 5 по Певзнеру. Такая диета назначается при заболеваниях печени, желчевыводящих путей и хроническом панкреатите. С учетом несовершенной системы пищеварения у дошкольников именно принципы механического и химического щажения, входящие в основу этой диеты, помогут нормальному формированию пищеварительных органов.
Важно! Соблюдение этих правил поможет предупредить проблемы не только с поджелудочной железой, но и с другими органами пищеварения, что позволит ребенку развиваться правильно и быть здоровым.
Заключение
Панкреатопатия у детей относится к функциональным отклонениям и не считается самостоятельным заболеванием. Она редко проявляется в виде выраженной клинической симптоматики, но ее развитие указывает на неправильную работу органов пищеварения или врожденные нарушения со стороны поджелудочной железы.
Поэтому сразу после обнаружения диспанкреатизма следует принимать меры для устранения проблемы, не допуская развития панкреатита. Для этого используются медикаменты и подбирается диета.
В чем причины развития панкреатопатии у детей и как ее лечить?
Опубликовано gastrit_km в 28.11.2017 28.11.2017
Однако есть и такое заболевание как панкреатопатия (ошибочно – панкреопатия), которое характеризуется гипофункцией органа без воспаления.
Так, у детей панкреатопатия возникает из-за неправильного питания.
Из статьи вы узнаете
Что такое панкреатопатия?
Панкреатопатия – это дисфункция поджелудочной железы, не сопровождающаяся воспалительным процессом, из-за которой возникает дефицит ферментов.
При данном заболевании нарушается работа органа, что соответственно, влияет на весь процесс пищеварения. В зависимости от причин, приведших к дисфункции, различают:
- Первичная – развивается вследствие других заболеваний.
- Вторичная – наиболее часто встречается и спровоцирована неправильным и избыточным питанием.
Заболевание нарушает процесс переваривания пищи, что в дальнейшем приводит к проблемам с обменом веществ. Это объясняет, почему необходимо приступить к лечению как можно раньше.
Отдельно рассматривают реактивную панкреатопатию. Она представляет собой ответ поджелудочной железы на воздействие извне.
Наиболее часто она возникает после воспалительных заболеваний, отравлений и аллергий. Приступ сопровождается спазмом протоков, из-за чего орган отекает. В таком состоянии дети жалуются на резкую боль в животе и жар, начинают капризничать и плакать.
Это приводит к тому, что к лечению приступают слишком поздно, когда поджелудочная железа уже значительно повреждена.
Механизм и причины возникновения
Причины для развития панкреатопатии множественны и разнообразны. Так недостаток ферментов поджелудочной железы возникает следующими путями:
- недостаточная выработка в органе;
- достаточная выработка в органе, но закупорка протоков, выводящих секрет, не позволяет ему попасть в просвет кишечника;
- достаточная выработка в органе, но неактивность ферментов в кишечнике.
В случаях, когда фермент не вырабатывается в достаточном количестве, ведущую роль играют такие факторы как:
- заболевания поджелудочной железы – рак, панкреатит, муковисцидоз;
- перерождение железистой ткани в жировую;
- операция на органе;
- врожденная недостаточность;
- недоразвитие органа;
- атрофия.
Второй путь развития заболевания – это закупорка протоков железы. Для этого служат опухоли, камни, соединительная ткань, послеоперационные рубцы. Данный путь более характерен для взрослых пациентов.
Неактивность ферментов в просвете кишечника обычно связана с поражением его слизистой оболочки.
Отдельно выделяют такой путь формирования, как неправильное и избыточное питание. Наиболее часто таким образом заболевание развивается у детей. Железа не справляется с нагрузкой, когда ребенок ест много или то, что пока тяжело усваивается. Это приводит к развитию панкреатопатии.
Симптомы у детей
Как уже было сказано, заболевание длительное время развивается скрыто. О его наличии говорит слабость ребенка, его бледность и признаки авитаминоза. При дальнейшем течении панкеатопатии появляются следующие симптомы:
- потеря веса;
- частые диареи;
- кал серого цвета с ярким гнилостным запахом и частичками непереваренной пищи;
- тошнота и рвота;
- чувство переполненности желудка;
- урчание в животе и его вздутие;
- ухудшение аппетита.
Кроме того, дети в таком состоянии чувствуют апатично. Их легко выделить среди сверстников по нежеланию играть, капризности и частому плачу.
Диагностика заболевания
При подозрении на недостаточность поджелудочной железы проводят все стороннее исследование системы пищеварения. Помимо опроса пациента врач назначает следующие анализы:
- Кровь – уровень сахара и сывороточной эластазы позволяют судить о дисфункции органа.
- Кал – уровень панкреатической эластазы говорит о гипер- либо гипофункции железы.
Кроме того, используют инструментальные методы диагностики для выявления причины и сопутствующего заболевания, а также оценки органа и его протоков:
- Ультразвуковое исследование обнаруживает заболевания и новообразования, а также локализует их.
- Рентген органов и сосудов брюшной полости дифференцирует истинную недостаточность железы от закупорки протока опухолью или камнем.
- МРТ позволяет увидеть структуру поджелудочной железы, диагностирует перерождение секреторных клеток.
Наиболее хорошо зарекомендовал себя такой метод, как прямой зондовый секретиново-холецистокининовый тест. Он заключается в стимуляции поджелудочной железы с последующим сбором секрета. Это помогает оценить скорость работы органа. Однако у метода есть недостатки. Основной из них – это дискомфорт при проведении. Потому для детей его почти не используют.
Как лечить?
Лечение панкреатопатии заключается в изменении пищевых привычек, отказе от переедания, а также в медикаментозной терапии.
Основной препарат, используемый с этой целью, – это Панкреатин. Он изготавливается из поджелудочной железы животных и применяются при широком спектре заболеваний секреторных органов пищеварения.
Дозировка подбирается индивидуально в зависимости от тяжести нарушения и веса ребенка. При тяжелом течении панкреатопатии применяют комплексные препараты ферментов, действующих на все питательные вещества. Это позволяет им правильно усваиваться организмом.
Кроме того, необходима симптоматическая терапия:
- противодиарейные средства;
- противорвотные препараты;
- лекарства для снижения температуры при реактивной панкреатопатии.
Не используйте препараты без назначения врача. Неправильно подобранные лекарства и их дозировка навредят здоровью Вашего ребенка.
Об эффективности лечения позволяет судить нормализация веса у ребенка и прекращение диареи.
Профилактические мероприятия
Это приводит к тому, что поджелудочная железа не справляется с нагрузкой и большая часть пищи не переваривается и не усваивается. Предотвратить заболевание помогут простые правила:
- есть часто, но маленькими порциями;
- пить много жидкости;
- отказ от жареной и грубой пищи;
- употреблять в пищу только чистые фрукты и овощи;
- минимизировать количество приправ и соли.
Представим примерное меню для детей 12-ти лет с проблемным пищеварением:
- Завтрак – каша, сваренная на воде с молоком, кисель из ягод.
- Второй завтрак – омлет из яичных белков, приготовленный на пару.
- Обед – овощной суп, отварная рыба с картофельным пюре.
- Полдник – запеченное яблоко с медом.
- Ужин – тушеные овощи с говяжьим фаршем.
Соблюдение диеты поможет предотвратить развитие заболевания, а также уменьшить дискомфорт у ребенка с панкреатопатией.
Гипофункция поджелудочной железы влияет не только на процесс питания ребенка, но и на его формирование. Данное заболевание служит причиной нехватки питательных веществ, что приводит к потере веса и задержке развития. Потому так важно стараться предотвратить развитие панкреатопатии либо же своевременно приступить к лечению.
Видео по теме
Почему болит живот у ребенка и что делать, расскажет нам доктор Комаровский:
Реактивный панкреатит у ребенка
Это письмо, было отправлено читателем в отклик на статью «Что значит беречь поджелудочную железу»
На все вопросы письма я отвечу в этой статье
О том , что реактивный панкреатит это вторичное заболевание, заболевание вызванное каким-либо первичным заболеванием, как ответная реакция было написано ранее в статье «Что такое реактивный панкреатит?»
О том, что может спровоцировать развитие реактивного панкреатита было написано в предыдущей статье «Что такое реактивный панкреатит?»
Речь сегодня пойдет о реактивном панкреатите у детей.
Причины возникновения реактивного панкреатита у детей
- Основной причиной возникновения реактивного панкреатита у ребенка являются грубые нарушения правил и режима питания. Особенно опасно необдуманное введение новых пищевых продуктов в младенческом возрасте. Нововведенные продукты, которые не соответствуют возрасту вызывают усиленное газообразование , повышенную нагрузку на поджелудочную железу. Поджелудочная железа не может справиться, наступает ее воспаление. В младенческом возрасте реактивный панкреатит часто заканчивается летальным исходом.
Также наблюдаются ошибки в организации питания детей дошкольного и школьного возраста. Нарушения в питании детей являются одной из основных причин возникновения острых заболеваний, в том числе и возникновение реактивного панкреатита. Не стоит забывать, что хронические заболевания начинают формироваться именно в этом возрасте.
Спровоцировать воспаление поджелудочной железы у ребенка способны чипсы, кириешки, даже магазинный сок, а также любые продукты, в составе которых имеются усилители вкуса и консерванты.
Кроме того, к причинам возникновения реактивного панкреатита у ребенка относятся:
- прием некоторых лекарственных средств (метронидазол, фуросемид);
- травмы живота;
- патология развития органов ЖКТ, в том числе аномалии протоков двенадцатиперстной кишки;
- врожденная патология развития поджелудочной железы и ее протоков;
- инфекции;
- стрессы и эмоциональные переживания
Реактивный панкреатит у ребенка Симптомы
- боль жгучего и опоясывающего характера;
- тошнота, рвота;
- повышенная температура
- сердцебиение;
- слабость;
- диарея.
Поведение родителей при наступлении признаков панкреатита у ребенка.
Следует знать и соблюдать главное правило — «холод-голод- и покой»
- незамедлительно вызвать скорую помощь;
- обеспечить покой ребенку;
- холодная грелка на область живота, со смещением влево.
Поскольку реактивный панкреатит — это воспаление поджелудочной железы, в результате которого происходит разрушение органа, то отнестись к лечению следует со всей серьезностью и ответственностью. Ребенок помещается в стационар для обеспечения постоянного медицинского контроля. Лечение и питание назначается в соответствии с тяжестью заболевания.
Диагностика реактивного панкреатита у ребенка
- пройти УЗИ (ультразвуковое исследование брюшной полости);
- сдать общий анализ мочи;
- сделать рентген брюшной полости;
- сделать гастроскопию;
- пройти компьютерную томографию;
- сдать биохимический и клинический анализ крови.
Все эти процедуры важны, и каждый из них помогает определить степень поражения брюшной полости. Клинический анализ крови необходим для выявления количества лейкоцитов, при заболевании его уровень повышается. Биохимический анализ крови показывает, на сколько повышен уровень фермента амилазы и позволяет поставить окончательный диагноз.
С помощью гастроскопии врач может взять материал для биопсии, а так же установить степень воспаления желудка и двенадцатиперстной кишки. УЗИ брюшной полости применяется для того, чтобы определить какие изменения от нормы произошли в двенадцатиперстной кишке и органах желудочно-кишечного тракта. Для общей оценки состояния организма врачи проводят компьютерную томографию.
Реактивный панкреатит у ребенка Лечение
Таким образом,
РЕАКТИВНЫЙ панкреатит требует безотлагательного лечения.
Лечение следует проводить под наблюдением врача. Самостоятельное лечение заболевания часто приводит к переходу данной формы заболевания к хронической.
Однако,часто родители не могут своевременно начать лечение реактивного панкреатита у детей младшего возраста. Бывает так, что родителям кажется, что ребенок капризничает. Они стараются накормить ребенка через силу, и, тем самым, ситуацию усугубляют.
Основная тактика лечения:
- снятие болевого синдрома,
- обеспечение отдыха (покоя) поджелудочной железе,
- назначение ферментов, аналогичных тем, что в норме вырабатывает поджелудочная железа,
- диета.
Диета при реактивном панкреатите у детей
Цель лечебного питания — ликвидация воспалительных изменений и восстановление функциональных нарушений поджелудочной железы через обеспечение максимального щажения поджелудочной железы.
Первые 1-3 дней. В зависимости от тяжести заболевания больному назначается первые голод. В это время пища не поступает в пищевод, секреторная активность органов пищеварения отсутствует. Обеспечивается покой и восстановление воспаленного органа.
Разрешено: минеральная вода типа «Боржоми». Объем минеральной воды рассчитывается — 5 ml на 1 кг массы ребенка. Вода должна быть без газа, теплая, прием- 6 раз/сутки.
Первый вариант диеты №5п — щадящий. Продолжительность — около 2 недель. Блюда протертые.
Переход к первому варианту диеты №5п должен быть постепенным. Постепенно увеличивается объем и рацион — узнайте как здесь >> . Меню при реактивном панкреатите в острый период соответствует меню при остром панкреатите. Образец меню представлен на сайте, а также в статье «Диета при панкреатите. Примерное меню».
Второй вариант диеты №5п — вне стадии обострения. Продолжительность 2-3 месяца. Блюда непротертые.
Переход от первого варианта диеты №5п ко второму также должен быть постепенным.
Предлагаю Вам примерное меню второго варианта диеты №5п
Диета №5 — следующий этап.
Общий стол. С разрешения врача, если лечение прошло успешно и хронический панкреатит не образовался.
Прочитать подробнее о первом и втором вариантах диеты №5п Вы можете на страницах этого проекта — диета №5п при панкреатите.
Полный перечень блюд, рекомендованных в лечебном питании поможет Вам определить, что можно есть при реактивном панкреатите.
Нужно полностью нормализировать режим питания ребенка и полностью исключить с рациона вредную пищу. Главное регулярно питаться, лучше всего 6 раз в день в небольших дозах.
Нужно полностью убрать с рациона ребенка сладкое, мучное, жирное , острое, соленое. Также нужно исключить со своего меню кофе, шоколад, какао, концентрированные соки.
Пища должна быть приготовлена на пару, ее нужно полностью перетереть, также очень важно снизить калорийность пищи. При диете очень важно учитывать вес, образ жизни, активность и хронические заболевания.
Итак, очень важно хронический и острый панкреатит вовремя излечить у ребенка, чтобы не возникло в дальнейшем серьезных проблем со здоровьем.
В лечении реактивного панкреатита следует особое внимание уделить питанию.
Список разрешенных и запрещенных продуктов в диете при реактивном панкреатите
| Список разрешенных продуктов | Список запрещенных продуктов | |
|---|---|---|
| Супы | супы слизистые, приготовленные из различных круп на воде;супы-пюре овощные, в суп можно добавить отварное измельченное мясо. | мясные, рыбные, грибные или овощные отвары, бульоны; |
| Мясо, блюда из мяса | Мясо нежирных сортов в виде паровых котлет, фрикаделек; | Мясо жирное — свинина, баранина |
| Рыба, блюда из рыбы | Рыба речная нежирных сортов в виде паровых котлет, фрикаделек; | Рыба жирых видов |
| Яйца | Омлет белковый паровой омлет; | Глазунья, яишница, яйца отварные |
| Крупы | каши:Гречневая, овсяная, рисовая; | Пшенная |
| Картофель и овощи | Пюре картофельное. | Сырые овощи (особенно белокочанная капуста, редис, горох , фасоль и другие) |
| Печеные яблоки некислых сортов, | Фрукты, содержащие грубую растительную клетчатку, вызывающие вздутие кишечника | |
| Напитки | Компоты из фруктов, кисели, желе, мусс. | Кофе, какао, кислые фруктовые и овощные соки, газированные напитки. |
| Сливочное масло. Жиры. | Сливочное масло можно добавлять в готовые блюда в небольшом количестве. | Резко ограничиваются жиры |
| Хлеб и хлебобулочные изделия | Хлеб употребляется белый, вчерашний, сухое печение галеты | Свежий хлеб, булочки, торты и пирожное |
Примерное меню при реактивном панкреатите у детей
Ниже — вариант однодневного меню при панкреатите: