Эндоскопическая ретроградная панкреатохолангиография
Эндоскопическая ретроградная холангиопанкреатография
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – это один из наиболее современных и эффективных методов медицинской диагностики, который позволяет поставить точный диагноз и назначить действенннную медикаментозную терапию и процедуры для пациента. Ниже мы рассмотрим основные характеристики этого метода диагностики, показания к его проведению и другие особенности, с которыми сталкиваются врачи и пациенты.
Что это такое и каков принцип действия?
ЭРХПГ – это особая техника обследования, которая применяется при заболеваниях желчных протоков и поджелудочной железы. Она включает в себя использование рентгенологических и эндоскопических инструментов, комбинация которых позволяет наиболее точно выявить текущее состояние обследуемых органов. Впервые этот метод обследования был применен в 1968 году. На сегодняшний день с учетом развития медицины он был значительно усовершенствован. ЭРХПГ позволяет с высокой достоверностью поставить диагноз, выявить картину заболевания и осуществить лечебные мероприятия.
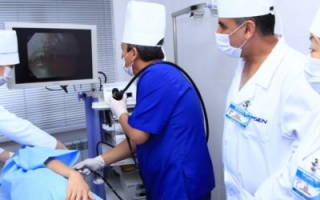
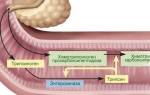
Эндоскопическая ретроградная холангиопанкреатография осуществляется путем введения эндоскопа в двенадцатиперстную кишку, где он прикрепляется к устью большого дуоденального сосочка; через канал эндоскопа протягивается зонд с специальным каналом для подачи контрастного вещества . После того, как это вещество поступает по проведенному каналу внутрь организма, специалист осуществляет снимки исследуемой области с помощью рентгеновского оборудования. На основе полученных снимков диагностируется то или иное заболевание. Проведение ЭРХПГ можно разделить на следующие этапы:
- Проверка двенадцатиперстной кишки и дуоденального сосочка;
- Канюляция сосочка и ввод контрастного вещества для последующего рентгена;
- Заполнение протоков исследуемых систем;
- Осуществление рентгеновских снимков;
- Извлечение контрастного вещества из протоков;
- Профилактика нежелательных последствий.
Для проведения ЭРХПГ необходим прибор с боковым размещением оптики – такая конфигурация позволяет провести осмотр внутренних органов в максимально удобном ракурсе. Зонд, который проводится через эндоскоп, обладает специальной канюлей, изготовленной из плотного вещества, которая поворачивается в определенном направлении для наиболее полного заполнения протоков рентгеноконтрастным веществом. Как правило, эндоскопическая ретроградная холангиопанкреатография проводится в рентгеновском кабинете в условиях стационара.
Особенности подготовки к проведению процедуры
Перед проведением процедуры больной не должен употреблять пищу и пить воду – ЭРХПГ осуществляется исключительно на голодный желудок. За полчаса до начала процедуры ретроградной холангиопанкреатографии следует ввести внутримышечно растворы атропина сульфата, платифиллина или метацина в сочетании с растворами димедрола и промедола. Это поможет достичь максимального расслабления двенадцатиперстной кишики и позволит беспрепятственно провести процедуру ЭРХПГ. Однако при этом в качестве обезболивающих веществ категорически не рекомендуется вводить морфин и морфиносодержащие препараты, поскольку они могут вызвать сокращение сфинкера Одди. Если, несмотря на введение вышеупомянутых растворов, перистальтика кишечника сохраняется, то перед ретроградной холангиопанкреатографей рекомендуется введение препаратов, подавляющих моторную функцию кишки. Самые распространенные из них — бускопан и бензогексоний.
Основные показания к проведению процедуры
Если останавливаться на этом более подробно, то самыми распространенными причинами для проведения ЭРХПГ являются такие виды заболеваний:
- Механическая желтуха, возникающая из-за образования стриктуры(сужения) холедоха, стеноза дуоденального сосочка или холедохолитиаза. Последний, проявляется как осложнение после желчнокаменной болезни, когда камни застряют в основных желчных протоках и нарушают их проходимость. Болевые ощущения при таких заболеваниях локализуются в правом подреберье и могут отдавать в правую руку, поясничную, лопаточную и подлопаточную область.
- Риск существования раковой опухоли поджелудочной железы. В основном, наличие злокачественного образования устанавливается с помощью УЗИ или компьютерной томографии, но иногда такие методы диагностики могут быть недостаточно информативны. Как раз для таких ситуаций возможно применение ЭРХПГ в качестве метода обследования.
- Хронический панкреатит с периодическими обострениями.
- Наличие панкреатических свищей и выявление способов их оптимального лечения.
- Выявление показаний к проведению дополнительных лечебных мероприятий.
Так или иначе, прежде, чем выполнить данную процедуру, следует тщательно проверить наличие соответствующей симптоматики. Именно поэтому предварительно следует определить пациента в условия стационара и обеспечить контроль за его состоянием.
Основные противопоказания и осложнения
Поскольку метод ЭРХПГ связан, в первую очередь, с инвазивным вмешательством, то существует ряд ограничений и особенностей его применения. При этом основным противопоказанием можно считать любые состояния организма, при котором не допускается эндоскопическое вмешательство.
Кроме того, если у пациента наблюдается непереносимость лекарственных веществ, которые вводятся в организм при подготовке и проведении ЭРХПГ, то диагностика подобным методом будет невозможна.
Одним из противопоказаний является острый панкреатитит или обострение хронического панкреатита.
Если вышеуказанные заболевания можно отнести к строгим противопоказаниям, то следующие состояния организма накладывают определенные ограничения, но не отменяют возможность проведения такой диагностики:
- Беременность;
- Заболевания сердечно-сосудистой системы;
- Диабет и прием инсулина;
- Прием антикоагулянтов (к наиболее распространенным видам можно отнести аспирин).
При последних двух состояниях врачи рекомендуют откорректировать дозу препарата или сменить его на аналогичные лекарственные вещества, не препятствующие ЭРХПГ.
В целом, процедура ЭРХПГ не относится к опасным для жизни медицинским обследованиям, однако, после нее возможно возникновение осложнений различного генеза. Наиболее распространенными осложнениями являются кишечная инфекция, перфорация кишечника, кровотечения.
Тем не менее, квалифицированные специалисты в области медицины утверждают, что вполне вероятно свести к минимуму возможные осложнения, если предпринять меры профилактики. В первую очередь, после окончания диагностики пациент должен провести несколько часов в стационаре под строгим контролем врачей. Неприятные ощущения в области гортани после введения зонда можно минимизировать благодаря леденцам для горла. Состояние пациента в течение 24 часов после окончания диагностики должно оставаться стабильным. Если же наблюдаются такие симптомы, как озноб, кашель, тошнота и рвота, сильные болевые ощущения в животе и груди, то необходимо срочно сообщить о них врачу. Наличие подобных симптомов, как правило, говорит об ошибках, допущенных во время диагностики.
Таким образом грамотное и умелое проведение ЭРХПГ позволит получить достоверную информацию о состоянии организма пациента без вреда для здоровья и других нежелательных последствий.
Эндоскопическая ретроградная панкреатохолангиография
Эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ) представляет собой рентгенологическое исследование протоков поджелудочной железы и желчных путей после введения контрастного вещества через фатеров сосок. Показаниями к исследованию являются предполагаемые или подтвержденные заболевания поджелудочной железы и механическая желтуха неясной этиологии. К осложнениям относятся холангит и панкреатит.
- Установить причину механической желтухи.
- Выявить рак фатерова соска, поджелудочной железы или желчных протоков.
- Уточнить локализацию желчных камней и стенозированных участков в протоках поджелудочной железы и желчных путях.
- Выявить разрывы стенки протоков, обусловленные травмой или хирургическим вмешательством.
Подготовка
- Следует объяснить пациенту, что исследование позволяет рентгенологически оценить состояние печени, желчного пузыря и поджелудочной железы после введения контрастного вещества.
- Пациент должен воздержаться от приема пищи после полуночи перед исследованием.
- Следует объяснить пациенту суть исследования и сообщить ему, кем и где оно будет выполнено.
- Следует предупредить пациента, что для подавления рвотного рефлекса слизистая оболочка полости рта будет орошена раствором местного анестетика, который имеет неприятный вкус, вызывает ощущение припухлости языка и гортани и затрудняет глотание.
- Следует предупредить пациента, чтобы он не препятствовал свободному истечению слюны из полости рта, для эвакуации которой может быть использован отсос. Следует заверить пациента, что загубник, используемый для защиты зубов и эндоскопа, не затруднит дыхание.
- Чтобы пациент расслабился перед началом исследования, ему дают седативные препараты, которые, однако, не нарушают сознание.
- Пациента предупреждают, что после введения эндоскопа ему внутривенно введут антихолинергический препарат или глюкагон, которые могут оказывать побочные эффекты (например, сухость во рту, жажда, тахикардия, задержка мочеиспускания, нарушение зрения после введения антихолинергического препарата, тошнота, рвота, крапивница, гиперемия лица после введения глюкагона).
- Пациента предупреждают о возможности преходящей гиперемии лица после введения контрастного вещества, а также боли в горле в течение 3-4 дней после исследования.
- Необходимо проследить за тем, чтобы пациент или его родные дали письменное согласие на исследование.
- Необходимо выяснить, нет ли у пациента повышенной чувствительности к йоду, морепродуктам, рентгеноконтрастным веществам. Если таковая имеется, следует известить врача.
- Перед началом исследования определяют исходные физиологические показатели, просят пациента снять с себя металлические и другие рентгеноконтрастные предметы, а также предметы одежды, содержащие металлические части. Необходимо, чтобы пациент опорожнил мочевой пузырь для предотвращения неприятных ощущений, связанных с возможной задержкой мочеиспускания при использовании анти-холинергических препаратов.
Процедура и последующий уход
- Внутривенно вводят 150 мл 0,9% раствора натрия хлорида, затем на слизистую оболочку глотки наносят раствор местного анестетика, эффект которого обычно наступает через 10 мин.
- При использовании спрея необходимо попросить пациента задержать дыхание в момент орошения слизистой оболочки.
- Пациента укладывают на левый бок, приближают лоток для рвотных масс и готовят полотенце. Поскольку после местной анестезии пациент частично утрачивает способность заглатывать слюну, что повышает риск аспирации, его просят не препятствовать истечению слюны из полости рта.
- Вставляют загубник.
- В положении пациента на левом боку внутривенно вводят диазепам или мидазолам в дозе 5
20 мг, а при необходимости наркотический анальгетик.
Меры предосторожности
- ЭРПХГ противопоказана при беременности, так как связана с высоким риском тератогенного эффекта.
- Противопоказаниями к проведению исследования являются инфекционные заболевания, псевдокиста поджелудочной железы, стриктура или обту-рация пищевода или двенадцатиперстной кишки, а также острый панкреатит, холангит или заболевания сердца и легких.
- У пациентов, получающих антикоагулянты, повышается риск кровотечения.
- Во время исследования необходимо следить за основными физиологическими показателями. Врач должен убедиться в отсутствии угнетения дыхания, апноэ, артериальной гипотензии, потливости, брадикардии, ларингоспазма. Необходимо иметь наготове набор для проведения реанимационных мероприятий и антагонисты наркотических анальгетиков (например, налоксон).
- При сопутствующем заболевании сердца необходим мониторинг ЭКГ. У пациентов с нарушением функции дыхательной системы желательно проведение постоянной пульсоксиметрии.
Нормальная картина
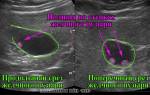
Фатеров сосок напоминает выбухающий в просвет двенадцатиперстной кишки участок эрозии красного (иногда бледно-розового) цвета. Слизистая оболочка вокруг отверстия соска, как правило, белого цвета. Сосок расположен в нижней части продольной складки, идущей по медиальной стенке нисходящего отдела кишки перпендикулярно глубоким складкам. Обычно проток поджелудочной железы и общий желчный проток соединяются в области печеночно-поджелудочной ампулы и связаны с двенадцатиперстной кишкой через фатеров сосок, однако иногда они открываются в кишку через отдельные отверстия. Контрастное вещество равномерно заполняет проток поджелудочной железы, желчные протоки и желчный пузырь.
Отклонение от нормы
Различные изменения в протоке поджелудочной железы или желчных путях сопровождаются развитием механической желтухи. Исследование желчных путей может выявить камни, стриктуры или чрезмерную их извитость, свидетельствующую о циррозе, первичном склерозирующем холангите или раке желчных протоков. При исследовании протока поджелудочной железы также можно выявить камни, стриктуры и чрезмерную извитость, причиной которой служат кисты, псевдокисты или опухоль поджелудочной железы, хронический панкреатит, фиброз поджелудочной железы, рак или стеноз фатерова соска. В зависимости от полученных данных уточнение диагноза может потребовать проведения дополнительных исследований. Кроме того, иногда возникает необходимость в таких вмешательствах, как дренирование или папиллотомия с рассечением рубцовых стриктур для беспрепятственного оттока желчи и отхождения камней.
Факторы, влияющие на результат исследования
Остатки бария после рентгеноконтрастного исследования ЖКТ (плохое качество снимков).
“Эндоскопическая ретроградная панкреатохолангиография” и другие статьи по рентгенологическим исследованиям
Эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ и РПХГ): показания к проведению и подготовка к процедуре
Заболевания печени и желчевыводящих путей встречаются среди людей очень часто, занимая одно из первых мест в структуре болезней желудочно-кишечного тракта. Все это подтолкнуло ученых и врачей к созданию современных, высокоэффективных методов оценки состояния основного желчного протока и его притоков. С этой целью наиболее часто используется эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ), которая проводится в большом количестве лечебных учреждений. Ее разновидностью является РПХГ, не требующая использования эндоскопической техники. Данные процедуры проводятся в соответствии с имеющимися для них показаниями и противопоказаниями, а также с учетом требований к подготовке пациента к проведению процедуры.
Общее описание процедуры
Эндоскопическая панкреатохолангиография – высокоэффективный и безопасный метод обследования желчевыводящих путей пациента. Метод заключается в следующем: с помощью специального небольшого эндоскопа, вводимого в конечные отделы общего желчного протока в двенадцатиперстной кишке, в него вводится специальное контрастное вещество. После этого проводится серия рентгенологических снимков с помощью обычной рентгенографии или с использованием компьютерной томографии.
Используемый эндоскоп снабжен видеокамерой и источником освещения, что позволяет врачу визуально оценить состояние желудка, двенадцатиперстной кишки, общего желчного протока, а также выявить патологические изменения в его стенке (воспалительные процессы, рост доброкачественных и злокачественных опухолей и т.д.).
Дополнительное преимущество данного метода – возможность одновременного проведения эндоскопического вмешательства, направленного на удаление камней из протока, расширение областей со стенозом механически или с помощью стентов и пр.
После окончания процедуры эндоскоп извлекается, а контрастное вещество выходит самостоятельно вместе с калом. В течение нескольких часов после выполнения ЭРПХГ рекомендуется следить за больным, контролируя его жизненоважные параметры.
Показания к проведению ЭРПХГ
Как и у любого диагностического метода, у ЭРПХГ существуют определенные показания и противопоказания к использованию процедуры. К показаниям относят:
- Повышение уровня билирубина в крови и возникновение желтухи (желтушность кожных покровов и склер) без установленной причины.
- Лабораторные и клинические данные, свидетельствующие о непроходимости желчных протоков или их хроническом заболевании.
- Уточнение локализации и хода желчевыводящих путей перед проведением хирургических операций.
- Подозрения на опухолевый рост в головке поджелудочной железе или других рядом расположенных органов со сдавлением желчного протока.
К противопоказаниям к проведению холангиопанкреатографии относят: острый панкреатит или холецистит (однако, в последнее время процедура с успехом применяется и при них), плохая переносимость лекарственных средств, используемых для подготовки пациента к процедуре и ряд относительных противопоказаний.
При наличии у пациента показаний к проведению РПХГ и отсутствия противопоказаний, процедура осуществляется в условиях медицинского учреждения.
Подготовка к проведению обследования
Правильная подготовка к проведению исследования позволяет значительно увеличить эффективность обследования и снизить риск развития его осложнений. В рамках подготовки пациенту рекомендуют отказаться от приема пищи за 10-12 часов до проведения процедуры. Это необходимо для опорожнения двенадцатиперстной кишки и расслабления желчного пузыря и желчевыводящих потоков.
Важно выяснить предшествующий опыт проведения подобных эндоскопических исследований и выявить возможную непереносимость анестетических и рентгенографических лекарственных средств.
Процедура проводится в условиях лечебного учреждения. Вечером перед исследованием и непосредственно перед ним пациенту дают седативные средства, позволяющие успокоить центральную нервную систему и расслабить мышечные сфинктеры в пищеварительном тракте. Также рекомендуется проводить анестезию слизистой оболочки глотки для борьбы со рвотным рефлексом и снижения уровня дискомфорта пациента.
Во время исследования больной помещается на левый бок, а левая рука размещается у него за спиной. После того, как эндоскоп будет заведен в двенадцатиперстную кишку, пациента переворачивают на живот, так как в этом положении наиболее легко катетеризировать общий желчный проток. Средняя продолжительность исследования 20-30 минут в зависимости от задач, стоящих перед врачом.
Соблюдение указанных рекомендаций показано при любом применении этих методов обследования.
Преимущества и недостатки методики
Эндоскопическое исследование желчевыводящих путей имеет ряд определенных преимуществ, выделяющих его из аналогичных диагностических процедур:
- Высокая диагностическая значимость, связанная с визуальным контролем лечащего врача за ходом проведения процедуры, с возможностью выявления даже незначительных изменений в желчевыводящих путях в виде стеноза, воспалительных процессов и пр.
- Возможность одновременного выполнения оперативных вмешательств через эндоскоп в виде удаления камней, установки стентов для восстановления проходимости протоков при их стенозе и т.д.
- При использовании компьютерной томографии возможно получение объемных изображений состояния желчевыводящей системы, облегчающих выявление стенозов, опухолевых и других объемных процессов.
Как и любые методы диагностики, они имеют свои преимущества и недостатки, способные определять возможность применения процедуры у конкретного больного.
Однако у подобного метода исследования имеется и ряд недостатков, препятствующих его широкому использованию:
- Возможность травматизации желчевыводящих путей с риском развития в них воспалительного процесса и других осложнений.
- Необходимость использования рентгеноконтрастных веществ, которые могут вызывать у некоторых людей аллергические реакции.
Правильная техника выполнения процедуры и тщательная подготовка пациента, позволяют справиться с недостатками данных видов диагностики.
Возможные осложнения
Несоблюдение протокола исследования или особенности организма больного могут привести к развитию осложнений процедуры, наиболее частыми из которых являются:
- Острый панкреатит, возникающий в результате негативного воздействия рентгеноконтрастного вещества на протоки и ткань поджелудочной железы. В этом случае происходит активация ферментов и разрушение органа.
- Гнойно-воспалительные процессы, такие как холангит, могут возникнуть в результате прямого механического или химического повреждения желчевыводящих путей.
- Кровотечение из желчевыводящих путей или стенки двенадцатиперстной кишки, возникают, как правило, при попытках продвинуть эндоскоп силой при наличии стенозов или других препятствий. Это одно из наиболее редких осложнений.
В связи с возможностью развития достаточно тяжелых осложнений, необходимо тщательно следить за техникой проведения процедуры, надлежаще обрабатывать эндоскоп и другие инструменты и избегать чрезмерного приложения механической силы.
Использование эндоскопической ретропанкреатохолангиографии позволило вывести диагностику заболеваний желчевыводящих путей на новый качественный уровень, сочетая как визуальный осмотр, так и возможность проведения малых хирургических операций. ЭРПХГ и РПХГ проводятся во многих диагностических и лечебных медицинских центрах. Метод успешно конкурирует с ультразвуковыми методами и другими способами визуализации желчевыводящих путей. Применение данной процедуры с учетом установленных показаний и противопоказаний, позволяет избежать развития ранних и отдаленных осложнений.
Эндоскопическая ретроградная холангиопанкреатография
Медицинская статистика свидетельствует о ежегодном возрастании пациентов с хроническим панкреатитом. В основе этого заболевания лежит дегенеративно-воспалительный процесс, происходящий в тканях поджелудочной железы. Главной причиной его развития считается моторное расстройство – нарушение оттока пищеварительных ферментов в 12-перстную кишку (дуоденум).
Основной особенностью течения хронического панкреатита является сочетание:
- с патологиями желчевыводящих путей и тонкого кишечника;
- расстройством белкового, углеводного и водно-солевого обменов;
- поступлением в циркулирующую кровь плазменных декапептидов, способствующих расширению сосудов.
Самым характерным признаком панкреатита считаются сильные болезненные ощущения, которые возникают в результате переполнения вирсунгова протока панкреатическим секретом и вовлечения в воспалительный процесс нервных окончаний, которые расположены в железистой ткани. Одним из наиболее достоверных методов диагностирования патологического состояния, при котором сочетаются воспаление поджелудочной железы, дуоденума и желчного пузыря, является эндоскопическая ретроградная холангиопанкреатография.
С помощью этого способа практикующие специалисты могут поставить компетентный диагноз и провести рациональный курс лечебно-профилактических мероприятий, который позволит пациенту избежать хирургического вмешательства. В нашей статье мы хотим предоставить подробную информацию о принципе действия и основных преимуществах ЭРХПГ, показаниях и основных противопоказаниях к применению этой диагностической методики, а также особенностях подготовки к ней и возможных осложнениях.
Суть эндоскопического обследования
Впервые способ сочетанного использования оптической и рентгенологической аппаратуры применили в 1968 году. С того времени методика эндоскопической ретроградной холангиопанкреатографии была значительно усовершенствована и в настоящее время широко используется для диагностирования и клинического разграничения патологически процессов, которые происходят в пищеварительном тракте.
Для проведения осмотра внутренних органов используют эндоскоп с боковым размещением оптического оборудования. Канюля зонда, который вводят через инструментальный канал для заполнения панкреатических и желчевыводящих протоков, изготовлена из плотного пластика и может поворачиваться в различных направлениях – это обеспечивает полное наполнение протоков исследуемых систем рентген-контрастным веществом. Осуществление диагностической процедуры производят в стационарных условиях.
В каких случаях пациенту показана ЭРХПГ, а в каких – противопоказана?
Данный способ обследования считается инвазивным и назначается пациенту только при определенных случаях:
- Хронических заболеваниях гепатопанкреатодуоденальной системы.
- Обнаружении на МРТ увеличения размеров и неоднородности структуры поджелудочной железы.
- Подозрении на присутствие конкрементов в желчных и панкреатических путях.
- Механической желтухе неясной этиологии.
- Подозрении на формирование в желчном пузыре и его протоках опухолевидного образования.
- Наличии у пациента желчных или панкреатических фистул (свищей).
- Периодических обострениях хронического холецисто-панкреатита.
- Подозрении на злокачественную опухоль клеток паренхимы поджелудочной железы.
- Необходимости выполнения лечебных мероприятий: установки катетера для отвода избыточного количества продукта деятельности гепатоцитов – желчи, удаления из желчевыводящих путей камней, стентирования желчных протоков.
Проведение эндоскопической ретроградной холангиопанкреатографии противопоказано:
- при остром панкреатите;
- остром ангиохолите (воспалении желчевыводящих путей в результате проникновения в них инфекции из желчного пузыря, кишечника, кровеносных и лимфатических сосудов);
- беременности;
- остром вирусном гепатите;
- стенозирующем дуоденальном папиллите (уменьшении диаметра большого дуоденального сосочка);
- стенозе пищевода или 12-перстной кишки;
- тяжелых патологических процессах в сердечно-сосудистой системе и органах дыхания;
- инсулинотерапии;
- применении антитромботических препаратов (веществ, препятствующих образованию закупорок в кровотоке);
- наличии у пациента аллергической реакции на рентгенконтрастное вещество.
Подготовительные мероприятия
После назначения обследования пациента госпитализируют в стационар, где проводят общеклинические и биохимические исследования мочи и крови, флюорографию, электрокардиограмму, ультразвуковую сонографию брюшных органов, пробу на переносимость анестезирующих препаратов и контрастирующего вещества. При необходимости может быть выполнена магнитно-резонансная томография.
Пациент должен поставить врача в известность о возможных аллергических реакциях и о всех принимаемых медикаментах. В некоторых случаях использование некоторых лекарственных препаратов следует отменить или скорректировать их дозировку. Накануне исследования последний прием пищи должен быть не позднее 18.30 и состоять из легкоусвояемых продуктов. Перед сном нужно сделать очистительную клизму и принять успокаивающее средство.
В день проведения диагностики завтракать и пить воду запрещено! За полчаса до процедуры пациенту выполняют премедикацию – вводят внутримышечно средства, уменьшающие слюноотделение, болезненные ощущения и сократительную способность мышц желудочно-кишечного тракта:
- Атропин;
- Метацин;
- Платифиллин или Но-шпу;
- Промедол;
- Димедрол;
- Бензогексоний или Бускопан.
Порядок выполнения обследования
Для облегчения введения эндоскопа ротоглотку обрабатывают местными анестетиками – Лидокаином или Дикаином. После появления чувства онемения, пациента укладывают на спину, вставляют в ротовую полость загубник, просят больного сделать глубокий вдох и вводят в пищевод эндоскопический зонд. Квалифицированный специалист продвигает прибор к 12-перстной кишке и тщательно изучает ее слизистые покровы.
Затем эндоскоп подводится к фатерову сосочку, проводится осмотр его ампулы и выполняется процесс канюляции – введение контраста в систему желчевыводящих и панкреатических путей через специальный катетер. После заполнения протоков веществом осуществляют серию рентген-снимки. При обнаружении стеноза, конкрементов или других патологических процессов, пациенту выполняются соответствующие хирургические манипуляции:
- эндоскопическая папиллосфинктеротомия (ЭПСТ) – малоинвазивная операция по устранению патологии большого дуоденального сосочка;
- биопсия измененных участков тканей.
После удаления эндоскопа, больного транспортируют в палату. Продолжительность диагностики составляет около 1 часа. При дополнительных исследованиях или лечебных манипуляциях процедура может длиться около двух часов – в этом случае пациенту повторно вводят седативные и обезболивающие препараты.
Действия после диагностики
После процедуры пациент должен находиться под наблюдением медицинских сотрудников гастроэнтерологического отделения для исключения возникновения возможного осложнения – внутреннего кровотечения или перфорации (сквозного нарушения целостности стенки кишечника). Почти у 5% пациентов, после проведения эндоскопического обследования в тканях поджелудочной железы, развивается воспалительный процесс.
Этому явлению способствует:
- наличие острого панкреатита в анамнезе пациента;
- возникающие сложности с канюляцией большого дуоденального сосочка;
- необходимость повторного ведения в протоки рентгенконстатирующего вещества.
Около 1% больных может столкнуться с таким нежелательным последствием диагностической процедуры, как внутреннее кровотечение – чаще всего оно появляется после проведения хирургических манипуляций. К его возникновению предрасполагают нарушения свертывания крови и небольшие размеры устья фатерова сосочка. Если на протяжении 3-х дней после проведения ЭРХПГ, пациент ощущает боли в животе, кашель, озноб, тошноту (вплоть до рвоты) – нужно срочно вызвать скорую помощь, эти проявления считаются клиническими признаками осложнений диагностики.
В течение некоторого времени, после окончания диагностической эндоскопии, пациент может испытывать болезненные ощущения в горле, тяжесть и вздутие в животе, при удалении опухолевидного образования каловые массы могут иметь темный оттенок. Эти симптомы не считаются проявлениями осложнений и спустя несколько дней проходят самостоятельно. Дискомфорт в гортани можно купировать с помощью леденцов от болей в горле.
В завершении вышеизложенной информации хочется еще раз подчеркнуть, что грамотно проведенное эндоскопическое обследование гепатопанкреатодуоденальной системы не является опасной для жизни пациента медицинской манипуляцией. Квалифицированные специалисты утверждают, что возникновение возможных нежелательных последствий диагностической процедуры можно свести к минимуму, если пациент будет беспрекословно выполнять все рекомендации врачей.