Питание при болезнях печени и поджелудочной железы
Диета при заболевании печени и поджелудочной железы
- Эффективность: лечебный эффект через 14 дней
- Сроки: постоянно
- Стоимость продуктов: 1500-1600 руб. в неделю
Общие правила
Изменение режима питания, употребление пищи быстрого приготовления, которая содержит жиры в большом количестве и легкие углеводы, увеличение стрессовой нагрузки — все это служит фоном для появления заболеваний органов желудочно-кишечного тракта. Эти заболевания в разной степени ухудшают качество жизни больных, а оно сопоставимо с таковым при заболеваниях сердечно-сосудистой системы. За последние годы увеличивается распространённость этих заболеваний и патологией страдают все возрастные группы – дети и подростки, лица трудоспособного возраста и пожилые.
При лечении большое внимание уделяется диетическому питанию, роль которого особенно значима при данной патологии. Стол №5 — это универсальная базовая диета, применяемая при заболеваниях органов ЖКТ. На ее основе созданы разновидности, что позволяет с некоторой коррекцией применять ее при заболеваниях печени, поджелудочной железы, желчного пузыря и протоков, при их сочетании с колитом и гастритом, а также после операций на печени.
Диета при заболевании печени и поджелудочной железы должна быть щадящей, поэтому исключаются или резко ограничиваются (зависит от стадии процесса) химические и механические раздражители. Заболевание печени и поджелудочной железы требует выполнения режима питания, прием пищи должен быть дробным и необильным, а сама пища — теплой. Не допускается употребление холодных или горячих блюд.
Общими принципами питания при патологии этих органов являются:
- Исключение из рациона сильных химических раздражителей: эфирные масла растений (лук, чеснок, сельдерей, редька, редис) и экстрактивные вещества (бульоны), вяленые и копченые продукты, жареные блюда. Для извлечения экстрактивных веществ, что особенно важно при панкреатите, мясо варят небольшими кусочками, сливая воду и только потом используют его как полуфабрикат для различных блюд.
- Исключение механических раздражителей в виде грубых сортов мяса, свежих овощей с грубой клетчаткой и не протертых продуктов.
- Исключение метода жарки при приготовлении. Блюда готовят отварными или на пару. Запекание без корочки возможно только при заболеваниях печени в стадии ремиссии.
- Уменьшенное количество жиров (ограничиваются тугоплавкие и плохо перевариваемые), вводятся растительные масла, но в ограниченном количестве при панкреатите и калькулезном холецистите.
- Ограничение продуктов, богатых пуринами: печень животных, мясо молодых животных и птиц, дрожжи, сардины, тунец, шпроты, сельдь, лососевая икра, лосось, креветки, мидии, кальмары, сушеные белые грибы, копченый угорь.
- Ограничение поваренной соли (до 6 г) и яичных желтков.
- Введение липотропных веществ, защищающих печень от жировой дистрофии. Они содержатся в говядине, нежирной рыбе, нежирном твороге, морепродуктах, сыворотке, пахте, гречневой крупе и соевой муке.
- Дробное питание с частым приемом пищи. Это способствует регулярному оттоку желчи и панкреатических ферментов.
- Блюда протирают или измельчают в период обострения и при выраженном воспалении.
При обострении питание должно создавать максимальный покой и способствовать устранению болевого синдрома, поэтому пища дается в протертом виде и жидкой. Также должен соблюдаться принцип дробного и частого питания, особенно это важно при панкреатите, когда приемы пищи доходят до 8 раз в день малыми порциями (по 50-100 г).
При этом заболевании сначала назначается низкокалорийное питание, содержащее 60 г белков и 50 г жиров. Рацион состоит из вареных продуктов полужидкой консистенции и преимущественно из углеводной пищи (отвары круп, некрепкий чай с сахаром, протертые жидкие каши, протертые компоты, сухари, кисели и желе с ксилитом).
Постепенно вводятся белковые продукты: творожные пудинги, кальцинированный творог в виде пасты, паровой омлет из 1-2 яиц, суп-крем из отварного мяса, мясное и рыбное суфле, паровые котлеты из нежирного мяса. При хорошей переносимости добавляется сливочное масло, протертые овощные супы и овощное пюре (картофельное, морковное, свекольное). Все блюда готовят в отварном или паровом виде. Первое время они тщательно протираются, а потом — измельчаются.
Питание в острый период при заболеваниях печени организуется в пределах Стола №5А, и оно более разнообразно, чем при обострении панкреатита:
- Паровые блюда из перекрученного мяса и нежирной рыбы.
- Пюреобразные или измельченные отварные овощи (картофель, тыква, морковь, цветная капуста и свекла).
- Уменьшенное количество тугоплавких жиров и соли.
- Супы на овощных бульонах с протертыми крупами и овощами, супы-пюре, заправленные сливочным маслом или сливками.
- Каши: манная, гречневая, рисовая, овсяная, сваренные на воде и перетертые до полужидкой консистенции. Растительное масло добавляют в блюда при условии хорошей переносимости.
- Полужирный творог, нежирные кисломолочные молочные продукты.
- Белковые омлеты.
- Спелые, сладкие фрукты запеченные и отварные, сырые — только протертые.
В период выздоровления питание при лечении больной печени и поджелудочной железы сбалансировано и содержит 90 г белков, 400 г углеводов и жиров — 80 г. Однако, патология поджелудочной железы требует внесения корректив и питание таких больных организуется в пределах Стола №5П.
При хроническом панкреатите со временем развивается внешнесекреторная недостаточность железы, которая проявляется в недостаточной выработке пищеварительных ферментов. Они участвуют в расщеплении и переваривании углеводов, жиров и белков. Нарушение пищеварения проявляется признаками недостаточности питания у больных: похудение и дефицит веса. Также у больных появляется непереваренный жир в кале (стеаторея).
В связи с чем, рекомендуется полноценное питание, поэтому количество белка увеличивается до 120-150 г (из них белки животного происхождения должны составлять 80-85%), а содержание жира уменьшается до 70 г и ниже (в зависимости от их переносимости). Тугоплавкие жиры плохо переносятся больными — усиливают боли в животе, вызывают поносы и поддерживают воспаление, поэтому их количество значительно уменьшается, а рацион обогащается растительными маслами.
Также ограничивают простые углеводы. Это связано с тем, что в процесс вовлекаются клетки Лангерганса, вырабатывающие инсулин. В конечном счете, это может привести к дефициту инсулина и развитию диабета. Ограничение или исключение легкоусвояемых углеводов (кондитерские изделия, белый хлеб, манная каша, сахар и сладости, картофель, рисовая и овсяная каши) служит профилактикой сахарного диабета. Иногда больным рекомендуют использование различных сахарозаменителей (сахарин или ксилит) при приготовлении желе, компотов, муссов, киселей и даже варенья.
Одновременно проводится коррекция ферментного дисбаланса с назначением ферментных препаратов. Диета и заместительная ферментная терапия являются профилактикой прогрессирования фиброзно-дегенеративных изменений в железе, они уменьшают болевой синдром и корректируют расстройства пищеварения.
Прием ферментных препаратов и соблюдение правильного питания должны продолжаться годами. Уменьшение диспепсического синдрома и стабилизация веса не являются показаниями для отмены ферментотерапии, так как у большинства больных даже с нормальным весом отмечается расстройство нутритивного статуса, а также дефицит микронутриентов.
В рационе используются продукты-ингибиторы ферментов поджелудочной железы: яичный белок, картофель, соевые бобы, овсяная крупа. Количество жиров увеличивают постепенно с 50 г до 70 г, наблюдая за их переносимостью. Нельзя употреблять блюда с сокогонным действием: любые бульоны, жареные блюда и алкогольные напитки.
Перечень продуктов расширяется в период ремиссии, когда разрешается включение овощей и фруктов в сыром виде. Супы можно употреблять непротертыми, а также осторожно вводить в рацион новые первые блюда: свекольники, борщи и щи. Противопоказанными остаются: кофе, какао и напитки с газом.
Разгрузочные дни показаны при многих заболеваниях, в том числе и при панкреатите. Такая своеобразная монодиета позволяет ЖКТ работать в щадящем режиме. Поскольку разгрузочные диеты неполноценны по химическому составу, то могут назначаться только на 1 день и раз в неделю или реже для больных с панкреатитом при пониженном питании. Наиболее приемлемыми разгрузочными днями при этих заболеваниях являются: овсяный, творожный, творожно-фруктовый, рисово-компотный, арбузный, соковый, тыквенный.
Разрешенные продукты
Диета при болезни печени и поджелудочной железы включает:
- Супы на овощных бульонах с овощами (при обострении — перетертыми). Крупяные супы хорошо разваривают или разминают, заправляют сметаной, сливочным маслом или сливками. Самыми приемлемыми при этих заболеваниях являются супы-пюре.
- Отварные и перетертые (при обострении) картофель, тыква, кабачки, морковь, цветная капуста, свекла, зеленый горошек. Через время разрешается употребление мелко нашинкованных отварных овощей, а в период ремиссии — сырых (тертая морковь огурцы и тыква, очищенные помидоры).
- Каши на воде: манная, овсяная, гречневая, рисовая. Перловая, кукурузная, пшенная и ячневая ограничиваются. Каши хорошо разваривают или перетирают, а также готовят из муки (гречневой, овсяной, рисовой) с добавлением молока. Можно делать суфле из круп, поливая киселем или джемом.
- Нежирную курицу, говядину, телятину или кролика. Отварную курицу и кролика употребляют куском, остальные виды мяса готовят в виде рубленых изделий, приготовленных на пару.
- Нежирную рыбу (судак, хек, треска, минтай, окунь, сазан, щука, путассу), приготовленную на пару — куском или в виде котлет. При панкреатите не допускается тушеная и припущенная рыба, так как содержит большое количество экстрактивных веществ.
- Нежирные кисломолочные продукты. Сметана и молоко разрешаются как добавка в блюда, поскольку цельное плохо переносится. Можно включать в рацион неострый сыр в тертом виде, нежирный творог и блюда из него. При дефиците кальция, который отмечается у больных с панкреатитом, лучше употреблять кальцинированный творог.
- Пшеничный хлеб, подсушенный или сухарики. Возможно употребление несдобного печенья.
- Омлеты белковые из 1-2 яиц ежедневно.
- Соусы на овощном отваре, которые разнообразят рацион питания. Их готовят на основе не жареной муки с добавлением сметаны или молока.
- Сладкие яблоки и груши в печеном виде и протертые сухофрукты. Варенье, кисели, муссы и натуральная пастила, приготовленные на ксилите. Ограничено допускаются протертые сырые фрукты.
- При заболеваниях печени перечень фруктов более широк — разрешаются все спелые фрукты (кроме кислых сортов) в запеченном и сыром виде.
Питание при заболевании печени и поджелудочной железы
Принципы лечебного питания
Основным предназначением лечебного питания является помощь в достижении ремиссии болезни (выздоровления). Диета при заболевании печени и поджелудочной железы учитывает особенности функционирования этих органов. При заболеваниях ЖКТ она выполняет следующие задачи.
- Доставку в организм всех необходимых для его нормального функционирования веществ: белковых, углеводных составляющих, жиров, микроэлементов и витаминов. Полноценность рациона должна охватывать состав, количество, соотношение ингредиентов, способ их приготовления, температуру подачи и режим употребления.
- Уменьшение нагрузки на органы, охваченные патологическим процессом, помощь в восстановлении их нормального функционирования.
- Для печени и поджелудочной железы основной задачей является выработка ферментов, участвующих в процессе пищеварения. При уменьшении потребности в их синтезе снижается активность протекания заболеваний.
- Печень активно участвует в синтезе белка. При возникновении заболеваний она требует увеличенной суточной доставки протеина.
- Исключение токсинов из рациона (отказ от алкоголя и курения).
Каким должно быть лечебное питание
Рекомендации по диетическому питанию были сформулированы под руководством Мануила Исааковича Певзнера. Особенности кормления больных с панкреатитами и гепатитами он обобщил в диетологическом столе №5. Общим в питании пациентов с заболеванием пищеварительных желез будет:
- разделение суточного рациона на 5 – 7 частей; следующий прием пищи желательно делать до появления чувства сильного голода;
- термическая обработка продуктов для облегчения усвоения полезных веществ и уменьшения раздражения пищеварительных желез (отваривание, приготовление на пару, тушение);
- максимальное измельчение ингредиентов; употребление в пищу пюре, муссов, блюд из фарша;
- полное исключение раздражающих ингредиентов: газированных лимонадов, кофе, шоколада и т. д.; вредные продукты полностью исключаются из меню.
Питание в остром периоде
В момент обострения панкреатитов рекомендован полный отказ от употребления пищи (стол №5П):
- Больной получает лечение в условиях стационара, где возможно осуществление как парентерального питания, так и питания через зонд. Второй вариант является более физиологичным и предотвращает дополнительное повреждение ЖКТ собственными выделениями.
- При 2 – 3-дневном отказе от полноценного питания необходим регулярный прием жидкостей (минеральной воды «Смирновская»). Возможно питье теплого некрепкого отвара шиповника, разбавленного чая.
- Если состояние пациента стабилизировалось, осуществляется питание по основному столу №5.
Характеристика диеты
Суточная калорийность 2300 – 2700 ккал. Количество питательных веществ:
- Суточная норма потребления протеинов – 80 гр. (растительных 45%, животных 55%).
- Рекомендованное количество жиров – 80 гр. (растительных 30%, животных 70%).
- Норма потребления сахаров – 350 – 400 гр. (из них рафинада – до 80 гр., остальное количество – медленные углеводы).
- Количество соли – до 10 гр.
- Жидкость – 1,5 – 2,5 литра.
Продукты питания
Особенностью меню стола №5 является возможность использования всех основных групп пищевых продуктов (за исключением алкогольных напитков). При выборе рациона необходимо учесть, какие продукты рекомендованы для включения в диетическое меню.
- Супы являются базой для этого вида диетического питания. Предпочесть следует вегетарианские (картофельные, крупяные или макаронные) рецепты со значительным измельчением овощей (лучше пюре). Зажарка исключена. При необходимости можно подсушить муку и овощи. Активно используются молочные крупяные и вермишелевые супы, употребляющиеся в теплом виде. Добавлять сырой лук, желток, копчености, мясные бульоны и субпродукты не рекомендуется.
- Мясо используется нежирных сортов без жил и костей. Предпочтительными являются кролик, телятина (не часто), молодая баранина и свинина. Рекомендованные способы приготовления: отварить, запечь, потушить. Тефтели, голубцы без подливы, паровые котлеты являются основным источником белка. Не используются жирные сорта, жареные, копченые, вяленые блюда, строганина.
- Птица используется без кожи, нежирных сортов (курица, индейка). Основной способ приготовления – варка и тушение. Утка, гусь и дичь не применяются.
- Рыба отварная, печеная после отваривания, паровая. Может применяться самостоятельно или в составных суфле. Жирная, соленая, копченая и вяленая рыба запрещена.
- Крупы и макаронные изделия широко применяются в диетическом столе №5. Все виды диетических каш, особенно из гречневой и овсяной крупы, с добавлением тыквы, сухофруктов, овощей, отварного мяса (плов), лапша и отварные макароны. Исключаются сдобная выпечка (пироги, пирожки, торты и пирожные, блинчики).
- Овощи сырые, отварные, приготовленные на пару. Желательно применение в измельченном виде. Из них приготавливаются гарниры, салаты, закуски с использованием растительного масла. Не используются кислая капуста, шпинат, щавель, редька, редис, бобовые, грибы, блюда с применением маринадов.
- Молочные продукты также широко представлены в меню: молоко (в супах и кашах), нежирный творог, кефир, простокваша. Неострые, нежирные сыры. Сметана используется только в соусах и заправках, сливки не включаются в рацион.
- Яйца преимущественно в виде белкового омлета. Наличие в желтке холестерина и лецитина ограничивает их использование до 1 яйца в день, в жидком виде (всмятку), в виде парового омлета. Варить вкрутую и жарить яйца нельзя.
- Жиры. Рекомендовано к применению рафинированное растительное и сливочное масло.
- Фрукты и ягоды применяются широко. Все спелые плоды, кроме кислых сортов, употребляются сырыми, вареными или печеными.
- Сладости также не исключаются из меню: мармелад, пастила, мёд, конфитюры, суфле, желе (лучше с пектином), карамельные и жевательные конфеты. Шоколад в любом виде запрещен.
- Напитки. В связи с увеличенной потребностью в жидкости рекомендуется пить соки (лучше разбавленные), компоты, кисели, отвары (шиповника), чай (теплый, не крепкий). Исключены кофе, какао, газированный лимонад.
Диета при заболевании печени и поджелудочной железы: правильное питание
Воспаления печени, поджелудочной железы, желчного пузыря – заболевания, развитие которых связано с пищевыми привычками. Вот почему в случае возникновения этих болезней в комплекс лечебных мер входит и щадящее питание. Диета при болезнях печени и поджелудочной железы, наряду с медикаментозной терапией, является эффективным лечебным средством.
Кому прописывается диетическое питание
Диета при проблемах с печенью и поджелудочной железой может назначаться как для лечения, так и в качестве профилактики обострений. Употребление в пищу полезных для печени и поджелудочной продуктов нормализует функцию этих органов. Диетой отлично снимаются ощущение тяжести в области подреберья и болевой синдром.
Питание при заболеваниях печени и поджелудочной железы предполагает соблюдение ограничений на продукты в соответствии с диетическим столом № 5, который показан при:
- гепатитах различной этиологии;
- панкреатите;
- воспалении желчного пузыря;
- гастрите;
- циррозе печени;
Основными факторами, влияющими на развитие заболеваний печени и поджелудочной железы, являются:
- генетическая предрасположенность;
- неправильное питание;
- инфицирование организма;
- самолечение и, как следствие, бесконтрольное употребление медикаментов;
- злоупотребление спиртными напитками;
- курение.
Симптомы на начальной стадии выражаются слабо и могут возникать как при больной печени, так и при воспалении поджелудочной железы. Они проявляются:
- дискомфортом в подреберье;
- локализованными в подреберье колющими и/или ноющими болями;
- сыпью на коже;
- периодической тошнотой;
- повышенным газообразованием;
- диареей или запором;
- чувством тяжести в желудке;
- ухудшением аппетита;
- снижением веса;
- общей слабостью.
Отдельного комментария требует симптоматика болезней печени и поджелудочной железы у женщин. Она тесно связана с гормональным обменом. Как правило, болевой синдром у женщин проявляется сильнее, чем у мужчин: боль отдает в спину, подреберье, верхнюю часть живота и имеет опоясывающий характер. К ней добавляются и такие характерные симптомы, как ощущение горечи во рту, тошнота, рвота.
Дебют заболеваний печени и поджелудочной железы часто возникает при беременности, когда на органы ложится повышенная нагрузка, связанная с развитием плода. На начальной стадии заболевания женщина ощущает:
- сонливость;
- ухудшение аппетита;
- боль в подреберье;
- тошноту с привкусом горечи во рту;
- озноб;
- повышение температуры до субфебрильной (от 37.1 о до 38 о ), свидетельствующей о воспалении.
Рекомендации по питанию
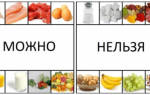
Диета при заболевании печени и поджелудочной железы предписывает как использование определенных продуктов, так и способы приготовления здоровой пищи. Не секрет, что некоторые продукты при диетическом питании можно есть, тогда как другие нельзя употреблять в пищу.
Запрещенные продукты
Они затрудняют функционирование печени и поджелудочной железы, создавая дополнительную нагрузку на их ткани. Диета при болезни печени и поджелудочной исключает употребление:
- консервированных продуктов, копченостей и колбас;
- молочных продуктов с высоким процентом жирности;
- сыра твердых сортов;
- твердых и тугоплавких жиров;
- жирного мыса или рыбы;
- грибов (независимо от их вида и способа термической обработки);
- бобовых, репы;
- горчицы, чеснока, хрена;
- свежего хлеба, кислого хлеба, сдобы;
- кондитерских изделий, конфет, шоколада, мороженого;
- ягод и фруктов с кислым вкусом;
- крепкого чая, кофе, сладкой газированной воды.
Противостоять соблазну сложно, но злоупотребление продуктами из списка ведет к непоправимым проблемам. Внутри паренхимы печени и тканей поджелудочной железы возникают диффузные явления, в ходе которых происходит патологическое замещение здоровых клеток рубцовой тканью.
Разрешенные продукты
Вопреки распространенному мнению о диетах лечебный стол отличается разнообразием продуктов. Они призваны убрать болевой синдром путем снижения нагрузки на печень и поджелудочную железу. Наиболее полезны:
- мясо и рыба (постные);
- вчерашний хлеб, печенья, сухари;
- молочные продукты, творог с невысоким процентом жирности;
- травяные чаи и узвары.
Употребление в пищу блюд из крупы также показано. Можно кушать манную, овсяную, рисовую, гречневую кашу. Допустимо приправлять ее солью и кусочком сливочного масла.
Овощи применяют в отварном виде и запеченном виде, в составе супов. Можно их и шинковать и кушать сырыми, но только не на стадии обострения. При остром протекании болезней печени и поджелудочной железы овощи и крупы разваривают и перетирают. Блюда можно приправлять сметаной, сливками, сливочным маслом. Предпочтительные овощи – картофель, свекла, морковь.
При диетическом столе № 5 рекомендуется есть фрукты в сыром или запеченном виде, но они должны быть спелыми и некислыми.
Среди молочных продуктов допустимо использование нежирных сыров и творога.
Какой должна быть еда и частота приема пищи
Для эффективности диеты следует соблюдать ряд рекомендаций.
- Дробное питание небольшими порциями: 200-300 г за один прием пищи. Всего пять приемов пищи: 3 основных и 2 перекуса. В день взрослый пациент должен получать 2200-2800 ккал.
- Предпочтительные способы термической обработки продуктов – варка на пару, отваривание, запекание, допустимо тушение на воде. Запрещена жарка!
- При отваривании рыбы или мяса следует довести воду до кипения, слить ее, залить свежую, после чего варить до готовности.
- Для облегчения процесса пищеварения оптимальной является температура пищи 35-40о.
Общие рекомендации диет
Диетический стол № 5 является базовым при заболеваниях брюшной полости. Роль правильного питания при заболеваниях печени и поджелудочной железы невозможно переоценить.
Диета при болезни печени и поджелудочной предполагает определенный режим потребления продуктов, при котором показан дробный прием необильной и теплой перетертой и полужидкой пищи. Горячие и холодные блюда одинаково противопоказаны.
Дробность питания варьируется в зависимости от характера и стадии развития заболевания. Например, при панкреатите питаться следует 8 раз в сутки маленькими порциями (50-100 г).
Питание должно быть низкокалорийным с предпочтительным использованием углеводов (белков должно быть до 60 г, а жиров – до 50 г). Последний прием пищи должен проходить не позже чем за два часа до ночного сна.
Примерное меню на неделю
При дисфункции печени и поджелудочной железы рекомендуется составление ежедневного рациона совместно с диетологом. Ниже приведены варианты примерного меню на каждый день, которые могут быть полезны и здоровым людям.
Завтраки:
- нежирный йогурт, диетический хлебец, компот из сухофруктов, обезжиренный творог;
- овсяная каша на воде, персик, зеленый чай;
- гречка с овощами (морковь, лук, помидоры), приготовленными на пару, чай из ромашки;
- ячневая каша, яблоко, фруктовый компот;
- отварной рис, печеное яблоко или груша, фруктовый кисель;
- омлет из яичного белка, овсяное печенье, какао;
- запаренная овсянка, морковный сок.
Обеды:
- суп с тыквой, отрубной хлеб, зеленый чай;
- запеченная нежирная рыба, овощное пюре, компот из фруктов;
- овощной суп, куриная грудка на пару, компот из персиков;
- минтай на пару с овощами, ромашковый чай;
- суп с сельдереем, рыбная паровая котлета, каркаде;
- кролик, тушенный с овощами, овощной сок;
- морковный суп, котлета на пару из индейки, огурец, чай с душицей.
Перекусы:
- овощная запеканка;
- салат из фруктов с йогуртом;
- пастила;
- творожная запеканка;
- салат из овощей;
- овсяное печенье;
- сок, диетический хлебец.
Ужины:
- нежирный творог, яблоко, чай;
- судак на пару, нежирный кефир;
- тушеная цветная капуста, зеленый чай;
- котлета из говядины на пару, овощной салат;
- оладьи из кабачков, компот;
- омлет, помидор, морковный сок;
- тушеная морковь, куриная грудка на пару, каркаде.
Пациентами отмечается польза диеты, хотя индивидуальное приготовление пищи в семье, где больше никто диету не соблюдает, создает некоторые сложности.
Диетическое меню на неделю, при заболевании печени и поджелудочной
Поджелудочная железа с печенью считаются крупнейшими пищеварительными железами, которые обеспечивают нормальную работу организма. В случае плохого питания и ведения неблагоприятного образа жизни нарушается, их работоспособность и положит начало формирования патологий острого и хронического проявления. Чтобы избежать возникновения проблем уже пораженного органа требуется следовать лечебной диеты при заболевании печени и поджелудочной железы, меню на неделю прописать не составит труда.
Подобная мера нужна, ведь при изменении деятельности поджелудочной с печенью, потребление медикаментов проявляет вспомогательное давление, и, в общем, не несет желаемого исхода. Функциональность органов имеет тесную связь, и, следуя лечебного рациона, будет благотворным образом отображаться на обоих органах.
Кому прописывается диетическое питание
Питание при болезни печени и поджелудочной железы прописывается вследствие целебного мероприятия и профилактики.
Полезные продукты для печени и поджелудочной сгладят деятельность органов, уменьшат давление, устранят болезненный дискомфорт и ощущение утяжеления.
Стол №5 требуется пациентам с такими заболеваниями пищеварительных органов.
- Панкреатит.
- Гепатиты различного характера.
- Холецистит.
- Гастрит.
- Цирроз печени.
Лечебный рацион может благотворно отразиться при наличии пиелонефрита.
Такие заболевания печени и поджелудочной развиваются вследствие различных факторов:
- инфицирование организма;
- прием вредных продуктов;
- самостоятельное проведение терапии;
- частое употребление алкоголя;
- курение;
- наследственность;
- другое.
Лечение поджелудочной, печени проходит при помощи различных методов, но обязательно соблюдаются распоряжения, которые включены в этот специальный лечебный стол.
Что будет если не соблюдать диету
Диета при болезни печени и поджелудочной железы нужны, чтобы разгрузить данные органы после чрезмерного давления.
Вследствие несоблюдения приема продуктов патология способна обостриться до последующей вспышки. Железа поджелудочная с печенью вновь сорвутся, и тогда больной сталкивается с следующими симптомами:
- болезненность в зоне брюшины и под ребром справа;
- приступы хронического типа;
- приступообразные колики;
- отрыжка;
- тошнота;
- рвота;
- понос.
Затем потребуется вызывать скорую помощь, голодать, ставить капельницы, пить восстанавливающие препараты, возможно и средства при запорах, расстройстве стула, пережив эти мучения снова. Помимо этого, когда заболевание прогрессирует, возникают осложнения, которые иногда заканчиваются оперативным вмешательством.
Самовольно пить медикаменты разрешено только тогда, когда их порекомендовал доктор в случае развития подобной ситуации.
Рекомендации по питанию
Не стоит ждать момента, когда в деятельности печени и поджелудочной случиться сбой, и они будут работать в нормальном режиме. Позаботьтесь об органах сразу, придерживаясь верного рациона. В особенности это относится к людям, которые часто выпивают спиртное, курят, переедают.
Следовать диетического стола нужно, чтобы в печени накапливался гликоген, белок, стимулирующие улучшение деятельности органа. При неправильном потреблении еды отлаживается жир в печени, нарушается холестериновый обмен. Это ведет к промедлению в работоспособности.
Какие продукты полезны для печени и поджелудочной расскажет врач на осмотре больного. В день советуют потреблять до 2,5 литров жидкости.
Советуют ограничить прием в следующих продуктах — мучная, острая, соленая, жирная продукция, исключить сладости. О спиртном и сигаретах вообще забыть.
Неразрешено обжаривать, допускается тушить на воде, также блюда готовятся на пару. Если мясо или рыба отвариваются, когда закипает вода, она сливается, заменяется свежей, и продукты варятся уже до приготовления.
Запрещенные продукты
Каждому пострадавшему, столкнувшемуся с процедурой расстройства деятельности печени и поджелудочной, потребуется быть осведомленным, какие продукты вредны для печени и поджелудочной железы, вызывают ожирение и провоцируют укрупнение органов.
Недопустимо кушать, когда еда жирная, жареная, острая, копченая, консервированная, а также слишком соленая.
В случае излишнего приема отдельных продуктов внутри тканей больной печени и поджелудочной происходят диффузные явления, которые ведут к проблемам непоправимого течения, поскольку здоровые клетки будут сменены рубцовой тканью.
У больного появляются жалобы, болезненные ощущения растут, симптомы обостряются, а излечение стает нелегким и долгим. Разлад пищеварительных процессов ведет к тому, что болезненное проявление расходится и на органы, расположенные рядом.
Поэтому на любой стадии заболевания необходимо соблюдать рацион и придерживаться здорового образа жизни.
Отмечают следующие вредные продукты для печени и поджелудочной железы:
- хлебобулочная продукция;
- яйца вареные и жареные;
- фрукты, овощи не переработанные;
- жирное мясо;
- спиртное;
- чай крепко заваренный, напитки, которые содержат кофеин;
- шоколад;
- другие продукты.
Помимо этого пораженная печень и поджелудочная не способны перенести консервы и колбасную продукцию. Недопустимо вводить в еду острые специи, они вызывают продуцирование сока желудка, что ведет к приступу панкреатита.
Разрешенные продукты
Когда болят органы ЖКТ, диетический стол подразумевает прием разнообразных продуктов для печени и поджелудочной железы, которые позволят направить в русло функциональность и убавить болевые признаки.
Что полезно для печени и поджелудочной железы.
- Постные мясо и рыба.
- Молочные изделия, творог.
- Хлеб вчерашний, сухари, печенье.
- Травяные чаи, узвары.
Из круп дозволено кушать – манку, овсянку, рис, гречку. Для вкуса каши приправьте кусочком сливочного масла и соль.
Супчики варят с использованием овощей. Когда имеется обострение, то их перетирают. Первые блюда с применением круп тщательно разваривают, перетирают, приправляют такими продуктами — сметана, сливочное масло, сливки.
Из нежирной кисломолочной продукции разрешено тертый сыр, творог с нулевым процентом и блюда с его включением. Если у пострадавшего нехватка кальция советуют включить в питание творог кальцинированный.
Фрукты разрешены все, только спелые, некислые. Их разрешено запекать, и кушать сырые.
Из овощей — картошку, морковку, свеклу перетирают и отваривают при обостренной форме, вовремя ремиссии мелко шинкуют либо употребляют сырые.
Общие рекомендации диет стол 5
При лечении патологий существенное значение уделяется питанию при больной печени и поджелудочной. Диета № 5 относится к универсальному базовому рациону, применяется при болезнях органов брюшной полости.
Диетическое потребление продуктов предусматривает облегченность, потому убираются продукты, которые химическим и механическим путем раздражают органы. Заболевания поджелудочной и печени нуждаются в осуществлении режима потребления продуктов, прием дробный, необильный, пища только теплая. Запрещено есть холодную и горячую еду.
Во время обострения рацион налаживает покой по максимуму и благоприятствует устранению болезненного симптома, потому блюда потребляются перетертые и жидкие. Кроме того следуйте правилам — дробно и часто потреблять продукты, особенно это требуется, если имеется заболевание панкреатит. Питание при панкреатите достигает 8 раз в сутки незначительными дозами в 50 -100 грамм.
Изначально стол низкокалорийный, содержать до 60 грамм белков и 50 грамм жиров. Питание включает вареные блюда, по консистенции — полужидкие, предположительно из углеводных продуктов.
Целебное питание при пораженных органах проходит не позже 2 часов до ночного отдыха.
Рецепты блюд
Поскольку лечебный стол, чтобы возобновить печень и поджелудочную, рассчитан на прием лишь отдельных продуктов, будет целесообразным разобрать отдельные рецепты, которые возможно внести в ежедневный прием.
Суп из гречневой крупы
Чтобы сделать кушанье, нужны следующие ингредиенты:
- воды – 100 грамм;
- гречки – 50 грамм;
- молока – 400 грамм;
- сахар, соль.
Сначала вскипятить воду, затем бросить гречневую крупу. Готовить 25 минут. Потом влить стакан молока, соль, сахар и хорошо перемешать.
Салат с морковкой и курагой
Для блюда берут:
- морковку крупного размера – 1 штука;
- курагу – 25 грамм;
- сахар – ½ ложки;
- сметану – 2 ложки.
Морковка промывается, очищается и трется, с применением крупной терки. Курага опускается в горячую воду, дождаться пока она разбухнет. Затем нарезается и заправляется сметаной.
Паровые рыбные котлеты
- Филе рыбы – 400 грамм.
- Морковка — 1 штука.
- Луковица – 1 штука.
- Яйцо – 1 штука.
- Лист лавра.
- Соль.
Филированная рыба, луковица и морковка измельчаются. Следом добавляется яйцо, соль и ингредиенты взбивается в фарш. Чтобы укрепить массу, рекомендовано вкинуть манку, сухарики панировочные.
В чащу пароварочную влить воду, добавить приправ. Слепить котлеты. На приготовление уходит 25 минут.
Примерное меню на неделю
Для преображения диеты для печени и поджелудочной железы поможет меню на каждый день.
В часы первого завтрака – молочный суп, сок абрикосовый.
На ланч – перетертый творог, чай.
В обеденные часы – молочно овощной суп пюре, разваренная на воде рисовая каша, узвар.
Время полдника – запечь кабачок в духовке нафаршированный мясом, отвар шиповника.
На ужин – отварной морской окунь, пюрированные овощи, яблочный сок.
Время первого завтрака – молочная овсяная каша, омлет, сок.
Часы второго завтрака – сырники, компот.
В часы обеда – легкий вермишелевый супчик, куриная запеканка с овощами, чай.
Время полдника – запеканка с овощами.
Ужин – пюрированный отварной картофель, котлеты из курицы, узвар.
Перед сном – кисель.
Время первого завтрака – гречка с молоком, пудинг творожный, чай.
Часы второго завтрака – омлет, персиковый сок.
Обед – тыквенный суп, котлеты на пару, компот.
Во время полдника – сухари, узвар.
В часы ужина – каша овсяная молочная, кнели рыбные, сок.
Перед сном – молочный коктейль.
Часы первого завтрака – каша овсяная, сок.
Второй завтрак – печенье, несладкий чай.
На время обеда – супчик из вермишели, салат из овощей, грудка куриная отварная, сок.
В часы полдника – суфле творожное, чай.
Во время ужина – рыбные кнели, пюрированный картофель, смузи.
Перед сном – 250 мл простокваши.
В часы первого завтрака – рисовый пудинг с яблоками, чай.
Время второго завтрака – омлет, сухарики, чай.
Во время обеда – постный борщ, кнели на пару, кисель.
Полдник – салат с яблока и груши с добавлением меда, коктейль молочный.
На ужин – постные голубцы, смузи.
Перед сном – компот.
Часы первого завтрака – разваренная каша из гречневой крупы, сыр, кисель.
Во время второго завтрака – зефир, чай не крепкий.
Обед – суп гречневый, макароны, вареное куриное мясо, настой травяной.
В часы полдника – пудинг с персиком, чай.
На ужин – мясные котлетки, пюрированные овощи, узвар.
Перед сном – компот.
Во время первого завтрака – творожное суфле с фруктами, компот.
Часы второго завтрака – пюрированные вареные овощи, сок персиковый.
На время обеда – супчик из риса, печеный окунь, чай.
Время полдника – кабачки, начиненные куриным мясом, узвар.
На время ужина – отварной рис, сок.
Перед сном – смузи.
Если появляются болевые симптомы печени и поджелудочной, для лечения назначается диета, без которой невозможно поправить здоровье.
Диета для печени и поджелудочной железы
Печень и поджелудочная железа являются крупными пищеварительными железами, они обеспечивают нормальное функционирование организма. К сожалению, неправильное питание и нездоровый образ жизни могут привести к нарушению работы органов и стать началом развития острых и хронических заболеваний. Во избежание развития осложнений уже поврежденного органа необходимо придерживаться строгой диеты и употреблять в пищу только полезные продукты.
С этой целью была разработана специальная диета для людей, страдающих заболеваниями поджелудочной железы и печени. Подобная мера необходима, т. к. при нарушенной функции органов, прием лекарственных препаратов оказывает дополнительную нагрузку и в целом не приносит должного результата. Работа печени и поджелудочной железы тесно связана, и соблюдение диеты будет благоприятно сказываться сразу для двух органов.
Каким должно быть питание
Не нужно дожидаться момента, когда в работе поджелудочной железы или печени произойдет сбой, и они перестанут нормально функционировать. Необходимо заботиться об этих органах с самого начала и всегда придерживаться правильного питания. Особенно это касается тех людей, которые курят, злоупотребляют алкоголем и страдают частым перееданием.
Диета необходима для накопления в печени гликогена (животного крахмала) и белка, которые стимулируют улучшение работы органа. Неправильный рацион способствует отложению жира в печени и нарушению холестеринового обмена. Это приводит к замедлению ее работы.
Правильно составленная диета состоит из:
- 60% животного белка;
- 20% растительных жиров;
- 20% углеводов.
Следует ограничить употребление кофе, сладкого, мучного, жирного, острого, соленого. От алкоголя и курения лучше вовсе отказаться.
В пищу стоит употреблять только полезные продукты, приготовленные самостоятельно (не полуфабрикаты). В день выпивать до 2, 5 л жидкости, а сладкие соки и газировки лучше заменить домашним компом, минеральной водой, зеленым чаем.
Правильное питание при заболеваниях печени
Печень, помимо пищеварительной функции, служит еще своеобразным барьером, очищая организм от вредных веществ. Естественно, если будет страдать этот орган, то фильтрующая функция печени будет повреждена, а прием лекарственных средств не принесет должного эффекта. Чтобы восстановить нормальное функционирование органа, питание больного должно быть правильным и сбалансированным. Из рациона следует исключить острую, соленую и жареную пищу. Продукты должны употребляться только после тщательной паровой обработки. Для лучшего усвоения питательных веществ, питаться нужно дробно, небольшими порциями.
Для нормализации работы печени нужно употреблять только полезные продукты обогащенные клетчаткой. В рационе должны присутствовать:
- морковь, свекла, капуста, огурцы, помидоры, зелень;
- творог, молочнокислые продукты, свежие сыры;
- печень животных;
- нежирное мясо и рыба — говядина, курица, индейка, пикша, треска;
- каши овсяные, гречневые, злаковые;
- курага, чернослив, изюм, любые сухофрукты;
- бананы, хурма, яблоки, персики:
- вместо сладостей лучше употреблять мед;
- следует пить больше чистой воды;
- зеленый чай, фруктовый компот, отвар шиповника.
Придерживаясь правильного питания, больной должен исключить из своего рациона такие продукты:
- колбасу;
- копчености;
- полуфабрикаты;
- выпечку, хлеб, макароны из мягких сортов пшеницы;
- кофе, газировку, алкоголь, крепкий чай;
- острые приправы;
- солености;
- консервированные продукты.
Рацион больного при заболеваниях поджелудочной железы
Наиболее часто встречающимся заболеванием поджелудочной железы является хронический панкреатит. Функциональная особенность этого органа заключается в выделении панкреатического сока, способствующего расщеплению комков пищи. Если происходит нарушение работы, начинает страдать вся пищеварительная система.
При возникновении этого заболевания назначается строгая диета, которая соблюдается больным на протяжении всей жизни.
- прежде всего, необходимо полностью отказаться от приема алкоголя, острой, жирной и жареной пищи;
- питаться нужно часто небольшими порциями;
- также стоит избегать горячие и холодные блюда, предпочтение лучше отдать еде небольшого подогрева;
- перед употреблением мясо нужно измельчить и подвергнуть хорошей термической обработке;
- при заболевании поджелудочной железы особое внимание следует обратить на первые блюда. Супа готовятся из мяса птицы, говядины, для вкуса можно добавлять нежирную сметану;
- пищу лучше всего готовить на пару и не покупать готовые полуфабрикаты.
Чтобы помочь поджелудочной железе восстановиться и не допустить возможных осложнений необходимо, по возможности, употреблять в пищу только полезные продукты:
- овощные супы;
- из круп наиболее полезными являются гречка, рис, манка;
- подсушенный белый хлеб;
- нежирные сорта рыбы и мяса;
- отвар шиповника и зеленый чай, компоты, морсы;
- простокваша, кефир, нежирный творог, сыр, белок куриного яйца;
- различные свежие фрукты и сухофрукты;
- отварные овощи — свекла, морковь, огурцы, помидоры, морская капуста, кабачки.
Щадящая диета помимо «можно» предполагает много «нельзя». Конечно, сложно отказаться, порой, от любимого лакомства или излюбленного блюда, но если стоит выбор между здоровьем и обычным «хочу», выбор все же лучше сделать в пользу первого.
Продукты, которые следует исключить из рациона:
- рыбные, овощные и мясные консервы;
- копченая и соленая пища;
- жирные сорта мяса и рыбы;
- сладкие газировки и соки, кондитерские изделия;
- свежий хлеб и выпечка;
- грибы;
- капуста, редиска, брюква, шпинат;
- сало;
- кофе, какао, крепкий чай;
- алкоголь.
Рецепты диетического питания
Многим кажется, что питание при нарушении работы печени и поджелудочной железы однообразное, а сочетание полезных продуктов не может быть вкусным. Ошибочное распространенное мнение влечет за собой массу вопросов. При умелом использовании необходимых ингредиентов меню можно менять и обогащать чуть ли не каждый день. Вот несколько готовых рецептов для диеты.
Овощной суп пюре
- 2 картофеля;
- половина кабачка;
- 1 морковь;
- полстакана молока;
- соль;
- 2 столовые ложки муки.
Овощи промыть, очистить, мелко покрошить и сварить по отдельности. Готовые продукты протереть через сито или воспользоваться блендером. Молоко вскипятить, а муку развести в полученном отваре. Добавить это все в полученную массу. Довести суп до кипения, добавить соль по вкусу и сливочное масло.
Морковный салат с курагой
- 1 штука крупной моркови;
- 25 г. кураги;
- ½ ложки сахара;
- 2 чайные ложки нежирной сметаны.
Морковь тщательно промыть, почистить и натереть на крупной терке. Курагу опустить в кипяток и ждать пока набухнет. Далее нарезать курагу соломкой и добавить к моркови. В полученную массу добавить сахар и заправить сметаной. Такой салат будет полезен не только для поджелудочной железы и печени, но и для всего организма в целом.
Паровые котлеты с молочным соусом
- 150 гр. нежирной говядины;
- 2 ломтика хлеба;
- молоко;
- соль;
- яйцо.
Заранее приготовить картофельное пюре. Мясо говядины промыть и 2 раза пропустить через мясорубку, добавить к нему хлеб, размоченный в молоке и соль. Полученную массу перемешать, сформировать котлеты и приготовить на пару. Далее на готовый противень налить немного растительного масла, положить пюре, сверху котлеты и залить молоком. Поставить противень в разогретую духовку на 10 мин, далее достать, полить сверху растопленным сливочным маслом и посыпать порубленной зеленью.