Контривен при Болезние
Контрикал
Состав
На 1 флакон приходится 10 тыс. антитрипсиновых единиц апротинина, вспомогательным веществом является маннитол.
Форма выпуска
Лиофилизированное вещество, во флаконах 5 шт. в контурной упаковке и в комплекте с физиологическим раствором для разведения порошка.
Такая форма, как таблетки, не выпускается.
Фармакологическое действие
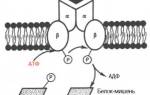
Лекарство по своей структуре является полипептидом и готовится из легочной ткани крупного рогатого скота. Ингибирует калликреин-кининовую систему как в общем, так и отдельные её компоненты. Блокирует протеазы, принимающие активное участие в фибринолизе, плазмин, трипсин и другие ферменты.
Контрикал угнетает фибринолиз и используется при коагулопатиях как гемостатик.
1 антитрипсиновая единица соответствует 1,33 калликреин инактивирующих единиц (КИЕ).
Фармакодинамика и фармакокинетика
Апротинин в желудочно-кишечном тракте инактивируется. Период полувыведения до 10 часов. Выводится почками.
Показания к применению Контрикала
- панкреатит в острой фазе;
- панкреонекроз;
- операции на поджелудочной железе для профилактики аутолиза;
- кровотечения, вызванные активацией фибринолиза (послеоперационные, послеродовые, посттравматические, полименорея);
- все виды шока (травматический, геморрагический, токсический, ожоговый);
- профилактика послеоперационного паротита;
- отек Квинке;
- массивные повреждения мягких тканей вследствие травм;
- профилактика послеоперационных кровотечений и тромбоэмболий легочной артерии.
Также имеются показания к применению Контрикала в комплексной терапии коагулопатий и кровотечений.
Противопоказания
- беременность в I и III триместре;
- ДВС-синдром;
- период кормления грудью;
- непереносимость белка крупного рогатого скота;
- индивидуальная чувствительность к препарату.
Побочные действия
ЦНС: галлюцинации, психотические расстройства, нарушения сознания.
Система пищеварения: в случае быстрого введения могут быть тошнота и рвота.
В случае продолжительных инфузий – флебиты и тромбофлебиты.
Инструкция по применению Контрикала (Способ и дозировка)
Доза зависит от тяжести состояния и клинической картины. Вводят внутривенно капельно. Начальная доза в большинстве случаев равна 500 тыс. КИЕ, для поддержания – 50 тыс. КИЕ в час.
Передозировка
Симптомы не наблюдались. Предположительно, могут усиливаться побочные эффекты.
Взаимодействие
Одновременное применение с гепарином увеличивает время свертывания крови.
Сочетание с реомакродексом способно усиливать сенсибилизацию на оба препарата.
Контрикал ингибирует стрептокиназу, альтеплазу и урокиназу.
Апротинин слабо ингибирует псевдохолинэстеразу, что может приводить к более выраженной миорелаксации и апноэ.
Условия продажи
Условия хранения
Температура, которая не превышает 25°С.
Срок годности
Особые указания
Инструкция на Контрикал указывает на необходимость кожной пробы перед введением препарата для исключения аллергии. Если ранее имелись у пациента аллергические реакции, перед лечением вводят глюкокортикостероиды и антигистаминные препараты.
При ДВС – синдроме и гиперфибринолизе вводят после устранения всех нарушений и одновременно с гепарином.
Если больному за 2-3 дня до начала терапии вводили миорелаксанты, Контрикал используют с осторожностью.
Аналоги Контрикала
Основные аналоги Контрикала: Контривен, Апротекс, Трасилол
Наиболее часто применяемый заменитель – это Гордокс.
Синонимы Контрикала
Апротинин, Гордокс, Апротекс.
Детям
Применяют по показаниям. Дозу определяют в соответствии с массой тела.
При беременности и лактации
Строгим противопоказанием является применение в I и III триместре беременности. Нет данных об эффективности и безопасности применения в период лактации и во II триместре беременности.
Отзывы о Контрикале
Основные имеющиеся на форумах отзывы – от больных панкреатитом. Контрикал широко используют при обострении хронического панкреатита, поскольку он достаточно эффективен при этой патологии. Улучшение наступает буквально после первой капельницы. Но отмечают также, что препарат является сильным аллергеном, а после лечения им может угнетаться ферментативная активность поджелудочной железы.
Цена Контрикала, где купить Контрикал
Купить Контрикал в Москве можно от 605 руб. до 771 руб. В СПб средняя стоимость препарата составляет 645 руб.
Цена Контрикала в ампулах в Украине в среднем около 497 грн.
- Интернет-аптеки России Россия
ЛюксФарма * специальное предложение
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
Обратите внимание!
Отзывы
Как заказать контрикал уколы?
Как можно заказать контрикал 30000ЕД Казахстан город Тараз?
Болезнь Крона
Болезнь Крона – это гранулематозное воспаление различных отделов пищеварительного тракта, характеризующееся хроническим рецидивирующим и прогрессирующим течением. Болезнь Крона сопровождается абдоминальными болями, диареей, кишечными кровотечениями. Системные проявления включают лихорадку, снижение массы тела, поражение опорно-двигательного аппарата (артропатии, сакроилеит), глаз (эписклерит, увеит), кожи (узловатая эритема, гангренозная пиодермия). Диагностику болезни Крона проводят с помощью колоноскопии, рентгенографии кишечника, КТ. Лечение включает диетотерапию, противовоспалительную, иммунодепрессивную, симптоматическую терапию; при осложнениях – хирургическое вмешательство.
МКБ-10
Общие сведения
Болезнь Крона – хроническое заболевание желудочно-кишечного тракта воспалительного характера. При болезни Крона воспалительный процесс развивается во внутренней слизистой оболочке и подслизистых слоях стенки желудочно-кишечного тракта. Поражаться может слизистая на любых участках: от пищевода до прямой кишки, но наиболее часто встречается воспаление стенок конечных отделов тонкого кишечника (подвздошная кишка).
Заболевание протекает хронически, с чередованием острых приступов и ремиссий. Первые признаки болезни (первый приступ), как правило, возникают в молодом возрасте – у лиц 15-35 лет. Патология встречается одинаково часто как у мужчин, так и у женщин. Выявлена генетическая предрасположенность к болезни Крона – если родственники прямой линии страдают этим заболеванием, риск развития его возрастает в 10 раз. Если болезнь диагностирована у обоих родителей, заболевание у таких больных возникает ранее 20 лет в половине случаев. Риск развития болезни Крона повышается при курении (практически в 4 раза), отмечается связь заболевания с оральной контрацепцией.
Причины
Причины развития болезни Крона окончательно не определены. Согласно самой распространенной теории, в возникновении заболевания основную роль играет патологическая реакция иммунитета на кишечную флору, пишу, поступающую в кишечник, другие субстанции. Иммунная система отмечает эти факторы как чужеродные и насыщает стенку кишечника лейкоцитами, в результате чего возникает воспалительная реакция, эрозия и язвенное поражение слизистой. Однако, достоверных доказательств эта теория не имеет.
Факторы, способствующие развитию болезни Крона:
- генетическая предрасположенность;
- склонность к аллергиям и аутоиммунным реакциям;
- курение, злоупотребление алкоголем, лекарственными средствами;
- экологические факторы.
Симптомы болезни Крона
Кишечные проявления заболевания: диарея (при тяжелом течении частота дефекаций может мешать нормальной деятельности и сну), боль в животе (выраженность в зависимости от степени тяжести заболевания), расстройство аппетита и снижение веса. При выраженном изъязвлении стенки кишечника возможно кровотечение и обнаружение крови в кале. В зависимости от локализации и интенсивности кровь может обнаруживаться ярко-алыми прожилками и темными сгустками. Нередко отмечается скрытое внутреннее кровотечение, при тяжелом течении потери крови могут быть весьма значительны.
При длительном течении возможно формирование абсцессов в стенке кишки и свищевых ходов в брюшную полость, в соседние органы (мочевой пузырь, влагалище), на поверхность кожи (в районе ануса). Острая фаза заболевания, как правило, сопровождается повышенной температурой, общей слабостью.
Внекишечные проявления болезни Крона: воспалительные заболевания суставов, глаз (эписклерит, увеит), кожи (пиодермия, узловатая эритема), печени и желчевыводящих путей. При раннем развитии болезни Крона у детей отмечают задержку в физическом и половом развитии.
Осложнения
Осложнениями болезни Крона могут быть следующие состояния.
- Изъязвление слизистой, прободение кишечной стенки, кровотечение, выход каловых масс в брюшную полость.
- Развитие свищей в соседние органы, брюшную полость, на поверхность кожи. Развитие абсцессов в стенке кишечника, просветах свищей.
- Анальная трещина.
- Рак толстой кишки.
- Похудание вплоть до истощения, нарушения обмена вследствие недостаточности всасывания питательных веществ. Дисбактериоз, гиповитаминозы.
Диагностика
Лабораторные методы исследования: общий анализ крови, в котором отмечаются воспалительные изменения, возможна анемия, как следствие регулярных внутренних кровотечений; копрограмма, исследование кала на скрытую кровь. Иногда применяют капсульную эндоскопию пищеварительного тракта – пациент глотает капсулу с мини-видеокамерой и передатчиком. Камера фиксирует картину в пищеварительном тракте по мере продвижения.
Лечение болезни Крона
Поскольку причины заболевания неизвестны, патогенетическое лечение не разработано. Терапия направлена на уменьшение воспаления, приведение состояния пациента к продолжительной ремиссии, профилактика обострений и осложнений. Лечение болезни Крона – консервативное, проводится врачом-гастроэнтерологом или проктологом. К хирургическому вмешательству прибегают только в случае угрожающих жизни осложнений.
Всем больным прописана диетотерапия. Назначают диету №4 и ее модификации в зависимости от фазы заболевания. Диета помогает уменьшить выраженность симптоматики – диареи, болевого синдрома, а также корректирует пищеварительные процессы. У больных с хроническими воспалительными очагами в кишечнике присутствуют нарушения всасывания жирных кислот. Поэтому продукты с большим содержанием жиров способствуют усилению диареи и развитию стеатореи (жирный стул).
В диете ограничено употребление продуктов, оказывающих раздражающее действие на слизистую пищеварительного тракта (острые, копченые, жареные продукты, высокая кислотность пищи), алкоголя, газированных напитков, злоупотребления кофе. Рекомендован отказ от курения. Применяется дробное питание – частые приемы пищи небольшими порциями согласно режиму. При тяжелом течении переходят на парентеральное питание.
Фармакологическая терапия болезни Крона заключается в противовоспалительных мерах, нормализации иммунитета, восстановлении нормального пищеварения и симптоматической терапии. Основная группа препаратов – противовоспалительные средства. При болезни Крона применяют 5-аминосалицилаты (сульфазалин, месазалин) и препараты группы кортикостероидных гормонов (преднизолон, гидрокортизон). Кортикостероидные препараты используются для снятия острых симптомов и не назначаются для длительного применения.
Для подавления патологических иммунных реакций применяют иммунодепрессанты (азатиоприн, циклоспорин, метотрексат). Они уменьшают выраженность воспаления за счет снижения иммунного ответа, выработки лейкоцитов. В качестве антицитокинового средства при болезни Крона применяют инфликсимаб. Этот препарат нейтрализует белки-цитокины – факторы некроза опухоли, которые нередко способствует эрозии и язвам стенки кишечника. При развитии абсцессов применяют общую антибактериальную терапию – антибиотики широкого спектра действия (метронидазол, ципрофлоксацин).
Симптоматическое лечение осуществляют антидиарейными, слабительными, обезболивающими, кровоостанавливающими препаратами в зависимости от выраженности симптомов и степени их тяжести. Для коррекции обмена больным назначают витамины и минералы. Хирургическое лечение показано при развитии свищей и абсцессов (вскрытие абсцессов и их санация, ликвидация свищей), образовании глубоких дефектов стенки с продолжительными обильными кровотечениями, не поддающемся консервативной терапии тяжелом течении заболевания (резекция пораженного участка кишечника).
Прогноз и профилактика
Способов полного излечения болезни Крона на сегодняшний день не разработано вследствие того, что этиология и патогенез заболевания до конца не ясны. Однако, регулярная адекватная терапия обострений и соблюдения диеты и режима, врачебных рекомендаций и регулярное санаторно-курортное лечение способствуют снижению частоты обострений, уменьшению их тяжести и повышению качества жизни.
По мнению специалистов в сфере клинической гастроэнтерологии ключевыми моментами профилактики обострений являются диетотерапия, сбалансированность питания, применение витаминных комплексов и необходимых микроэлементов; избегание стрессов, развитие стрессоустойчивости, регулярный отдых и здоровый режим жизни; умеренная физическая активность; отказ от курения и злоупотребления алкоголем.
Контривен (Contriven)
Форма выпуска, состав и упаковка
- р-р д/ин. 10000 КИЕ/мл амп. 1 мл, № 5, № 10
- р-р д/ин. 10000 КИЕ/мл амп. 5 мл, № 5, № 10
- Апротинин 10000 КИЕ/мл
№ UA/10355/01/01 от 21.12.2009 до 21.12.2014
Фармакологическое действие
Фармакодинамика. Апротинин ингибирует активность протеаз — протеолитических ферментов, которые ускоряют расщепление белков и продуктов их распада — полипептидов. Тормозит действие плазмина, трипсина, плазменного и тканевого калликреина, что обусловливает его терапевтический эффект и применение в качестве антифибринолитика, а также для профилактики и лечения других ферментных систем.
Фармакокинетика. После в/в введения апротинин быстро распределяется во внеклеточном пространстве, кратковременно накапливается в печени и выводится из организма почками в течение 48 ч. Распад молекулы апротинина до неактивных частиц происходит за счет лизосомальной активности почек. Продукты распада экскретируются с мочой.
Дозировка
препарат вводят в виде в/в инъекции (медленно) или в/в капельной инфузии, разводя в 300-500 мл изотонического р-ра натрия хлорида. При введении препарата больной должен находиться в положении лежа. Для определения возможной повышенной чувствительности к препарату за 10 мин до его введения рекомендовано ввести тест-дозу в количестве 1 мл препарата (10 000 КИЕ апротинина).
Если определяется аллергическая реакция на тест-дозу, препарат применять нельзя.
Если во время введения препарата в/в или в виде инфузии возникают реакции гиперчувствительности или непереносимости, введение препарата следует немедленно прекратить.
Взрослым и детям в возрасте старше 15 лет начальная доза составляет 500 000 КИЕ (50 мл препарата) в/в медленно (максимальная скорость — 5 мл/мин).
Для сохранения достигнутого уровня концентрации препарата в крови введение продолжают в виде длительной капельной инфузии (200 000 КИЕ каждые 4 ч).
Детям в возрасте 6–15 лет суточная доза составляет 20 000 КИЕ на кг/массы тела.
Для пожилых пациентов — особых указаний нет.
Нельзя применять препарат, если выявлено помутнение содержимого ампулы. После открытия ампулы р-р необходимо использовать немедленно.
Передозировка
не отмечалась. Антидота не существует.
Лекарственное взаимодействие
препарат не следует смешивать с другими лекарственными средствами, в том числе с бета-лактамными антибиотиками (несовместимы). Запрещается введение препарата вместе с р-рами, содержащими декстран, с ГКС, р-рами для парентерального питания, содержащими аминокислоты и липиды.
В зависимости от дозы Контривен снижает активность стрептокиназы и урокиназы. Может подавлять активность неспецифической холинэстеразы сыворотки крови. У больных со сниженной активностью неспецифической холинэстеразы при одновременном применении апротинина и суксаметония хлорида возможно возникновение апноэ, что обусловлено мышечной релаксацией. Введение препарата в гепаринизированную кровь увеличивает время сворачивания цельной крови.
Побочные действия
при применении препарата (чаще всего при повторных курсах терапии) могут возникнуть анафилактические или анафилактоидные реакции.
В некоторых случаях при введении первой дозы препарата была выявлена анафилактическая реакция. Симптомы анафилактических или анафилактоидных реакций могут варьировать от кожной сыпи, зуда, одышки, тошноты, тахикардии до развития анафилактического шока (что сопровождается недостаточностью кровообращения) и в некоторых случаях может привести к смерти пациента.
При появлении аллергических реакций введение препарата следует немедленно прекратить и при необходимости провести интенсивную терапию (введение адреналина, дополнительной жидкости, ГКС).
Условия и сроки хранения
в сухом, защищенном от света месте при температуре 2–8 ?С.
Показания
кровотечение вследствие активизации фибринолиза.
Противопоказания
повышенная чувствительность к апротинину; диссеминированное внутрисосудистое свертывание крови (ДВС-синдром), І триместр беременности.
Особые указания
препарат можно применять только в условиях стационара. Для выявления возможной повышенной чувствительности к препарату, перед введением его полной дозы (не менее чем за 10 мин), рекомендовано ввести тест-дозу (см. ПРИМЕНЕНИЕ). Пациентам с повышенным риском развития аллергических реакций перед применением Контривена рекомендованы антигистаминные препараты. При появлении аллергических или анафилактических реакций введение препарата следует немедленно прекратить и провести соответствующую терапию.
Риск развития реакций гиперчувствительности или непереносимости особенно высок для пациентов, которым апротинин вводился за 15 дней — 6 мес до начала проводимого лечения. При наличии атопического диатеза введение препарата может вызвать псевдоаллергическую реакцию, в связи с чем вводить препарат пациентам следует при тщательном контроле и обязательном применении тест-дозы. При этом следует помнить, что введение полной дозы препарата может вызвать аллергическую (анафилактическую) реакцию даже в том случае, если тест-доза такой реакции не вызвала. Непосредственно перед введением препарата таким пациентам рекомендуется в/в ввести лекарственные средства, блокирующие Н1- и Н2-гистаминовые рецепторы (например циметидин).
Несовместимость. Контривен не следует смешивать с другими лекарственными средствами, в том числе с бета-лактамными антибиотиками, декстраном, кортикостероидами, препаратами парентерального питания (см. ВЗАИМОДЕЙСТВИЯ).
Применение в период беременности и кормления грудью. Применение препарата во II или III триместр беременности и в период кормления грудью возможно только в том случае, если ожидаемая польза для матери превышает потенциальный риск для плода/ребенка.
Применение препарата в I триместр беременности противопоказано.
Дети. См. ПРИМЕНЕНИЕ. Опыт применения препарата у детей в возрасте до 6 лет недостаточный.
Способность влиять на скорость реакции при управлении транспортными средствами или работе с другими механизмами. Не изучалась
Болезнь Крона
Это заболевание затрагивает всю пищеварительную трубку: от ротовой полости до анального отверстия. Обычно оно начинается в области подвздошной кишки и далее захватывает остальные отделы желудочно-кишечного тракта. Нередко дебют болезни Крона — острый илеит (воспаление подвздошной кишки) — принимают за аппендицит, так как их симптомы абсолютно идентичны.
Болеют, как правило, люди в возрасте 20–40 лет, но нередко заболевание начинается уже в детстве [1] . Мужчины и женщины сталкиваются с этой патологией одинаково часто.
При болезни Крона обычно чередуются периоды обострения и ремиссии, но нередко встречается и хроническое непрерывное течение. Тяжесть заболевания определяется не только тяжестью текущего положения (атаки), но и осложнениями, затрагивающими кишечник и другие органы.
Причины болезни Крона
Почему возникает болезнь и какие патогенетические механизмы лежат в ее основе, точно пока неизвестно. Специалисты не сомневаются, что первопричина болезни Крона — аутоиммунные изменения: состояние, при котором организм принимает собственные белки за чужеродные и начинает активно их уничтожать с помощью иммуноглобулинов и иммунокомпетентных клеток. Но собственно пусковые факторы остаются непонятными до сих пор. У кровных родственников пациентов, страдающих болезнью Крона, вероятность болезни Крона в 10 раз выше, чем в среднем по популяции [2]
Есть предположение, в развитии болезни имеет значение сниженное разнообразие кишечной микрофлоры (особенно анаэробных штаммов) у больных (дисбиоз).
Симптомы болезни Крона
В зависимости от того, насколько распространено и активно воспаление, комплексы симптомов могут быть разными.
Воспалительная (люминальная) форма болезни Крона довольно долго не формирует ярких симптомов. Сам процесс локализован в подслизистой оболочке кишечника, не слишком активен. Поначалу жалобы ограничиваются неясно выраженными болями в животе и общими проявлениями воспаления:
- повышенная температура (обычно около 37),
- головная боль,
- боль в суставах,
- в анализе крови – лейкоцитоз и повышение СОЭ.
На этом этапе болезнь обычно не диагностируется, и так может продолжаться много лет.
По мере того, как воспаление распространяется, присоединяются другие симптомы:
- приступообразные боли в животе,
- постоянные поносы,
- кровь в кале;
- признаки нарушения пищеварения: анемия, исхудание, уменьшение количества белка в плазме крови (гипопротеинемия), отеки.
Если в патологический процесс вовлекается слизистая оболочка желудка или двенадцатиперстной кишки, симптоматика начинает копировать язвенную болезнь, но стандартные методы лечения пептических язв оказываются неэффективны.
При поражении прямой кишки диагностируются длительно незаживающие трещины и рецидивирующие парапроктиты.
При стенозирующей форме на первый план выходят признаки рубцового сужения кишечника и кишечной непроходимости:
- приступообразные боли, обычно в правой подвздошной (над тазовой костью) области;
- рвота;
- вздутый, урчащий, переливающийся кишечник;
- задержка газов и стула;
- заметная при осмотре перистальтика живота.
Свищевая (экстралюминальная) форма – самая тяжелая. Образовавшиеся свищи между петлями кишечника, кишечником и соседними органами (мочевой пузырь, матка) нарушают проходимость кишечника и функции соседних органов. Если содержимое кишечника через сформировавшийся свищ попадает в брюшную полость, начинается перитонит.
Кроме кишечных симптомов, болезнь Крона имеет и внекишечные проявления:
- артриты,
- васкулиты,
- аутоиммунный гепатит,
- эписклерит,
- афтозный стоматит,
- узловая эритема,
- гангренозная пиодермия.
Из-за хронического недостатка питательных веществ и вызванных этим нарушений обмена возникают:
- остеопороз;
- мочекаменная болезнь;
- калькулезный холецистит;
- анемия;
- нарушения свертывающей системы крови;
- отеки.
Осложнения болезни Крона
К осложнениям болезни Крона относят:
- рубцовый стеноз (сужение) кишечника;
- наружные свищи (кишечно-кожные);
- внутренние свищи (межкишечные, кишечно-пузырные, ректовагинальные);
- инфильтрат брюшной полости;
- межкишечные абсцессы;
- анальные трещины;
- парапроктит;
- кишечное кровотечение;
- перфорацию кишки.
Кроме того, болезнь Крона в несколько раз увеличивает вероятность развития рака кишечника.
Диагностика
Основной диагностический критерий — характерные микроскопические изменения в биоптате (образце тканей), взятых из стенки кишечника при эндоскопии или во время экстренной операции.
Кроме того, диагноз можно считать подтвержденным при наличии любых трёх из семи критериев болезни Крона:
- поражена вся пищеварительная трубка от полости рта до ануса;
- прерывистый характер поражения (измененные участки соседствуют с нормальными);
- трансмуральное поражение (на всю глубину стенки кишки): глубокие язвы, абсцессы, трещины, свищи;
- рубцовые сужения;
- гистологически (под микроскопом) обнаруживаются изменения структуры лимфоидной ткани кишечника;
- нормальное содержание муцина в зоне активного воспаления (определяется при гистологии);
- гистологические признаки саркоидной гранулемы — особой формы воспаления.
При эндоскопии слизистая оболочка изменена в виде «булыжной мостовой»: сочетания продольных и поперечных щелевидных язв на отечной поверхности; измененные участки расположены на интактной с виду слизистой.
Полную картину состояния кишечника — наличие сужений, инфильтратов, свищей — может дать МРТ с контрастированием. Если есть техническая возможность, делают капсульную эндоскопию (пациент проглатывает капсулу с видеокамерой). В случае, если высокотехнологические методы недоступны, для подтверждения диагноза проводят рентгенографию брюшной полости с бариевым контрастом.
Чтобы определить общее состояние организма, делают клинический и биохимический анализы крови, мочи. При анализе кала проводят тест на фекальный кальпротектин — маркер активного воспалительного процесса в кишечнике.
Лечение болезни Крона
Если при язвенном колите возможно полное выздоровление, то при болезни Крона бОльшее, что может сделать для пациента врач, – помочь достичь ремиссии и продлить её. Спонтанная (самопроизвольная) ремиссия случается примерно в 30% случаев [3] , но продолжительность ее непредсказуема.
Чтобы прервать обострение, назначают:
- системные местные глюкокортикостероиды (гормональные противовоспалительные препараты): преднизолон, метилпреднизолон, будесонид;
- иммуносупрессоры (поскольку болезнь вызвана чрезмерной активностью иммунитета): азатиоприн, 6-меркаптопурин, метотрексат;
- моноклональные антитела к ФНО-альфа (блокируют особое биологически активное вещество, провоцирующее иммунное воспаление): инфликсимаб, адалимумаб, цертолизумаба пэгол.
Все это время пациент придерживается диетического стола №4.
После того, как пациент выйдет в ремиссию, для ее продления рекомендуют уже упомянутые иммуносупрессоры в виде повторяющихся курсов либо препараты 5-аминосалициловой кислоты (сульфасалазин, месалазин). Кроме того, назначают гастропротекторы (ребамипид) — они уменьшают проницаемость слизистой оболочки, активность воспаления и ускоряют восстановление поврежденной слизистой.
В качестве вспомогательной терапии рекомендуют средства, корректирующие общие изменения в организме: препараты железа при анемии, кальция — при остеопорозе, средства, корректирующие свертываемость крови, противодиарейные, обезболивающие и так далее.
Вызванные болезнью кровотечения, свищи, абсцессы, парапроктиты, анальные трещины требуют немедленного хирургического лечения. Большинство пациентов, страдающих болезнью Крона, вынуждены перенести хотя бы одну операцию, связанную с этим заболеванием.
Прогноз и профилактика
В отличие от язвенного колита, болезнь Крона невозможно полностью излечить ни с помощью терапевтических, ни с помощью хирургических методов [4] . Возможны длительные ремиссии, но заболевание неуклонно прогрессирует. В течение 10 лет после постановки диагноза осложнения развиваются у более чем 90% пациентов [5] . Терапия при болезни Крона остается пожизненной. Специфической профилактики заболевания не существует.
[1] П. В. Главнов, Н. Н. Лебедева, В. А. Кащенко, С. А. Варзин. Язвенный колит и болезнь Крона. Современное состояние проблемы этиологии, ранней диагностики и лечения. Вестник СПбГУ. 2015.
[3] А. И Парфенов. Болезнь Крона: к 80-летию описания. Терапевтический архив, 2013.
[4] Болезнь Крона у взрослых. Клинические рекомендации. Ассоциация колопроктологов России Российская гастроэнтерологическая ассоциация. 2016.
Болевые ощущения при болезни Паркинсона
Боли при болезни Паркинсона – явление очень частое, встречающееся у 60-70% пациентов, вне зависимости от возраста и причин возникновения заболевания. Боли могут появляться уже на первой стадии Паркинсона, иногда задолго до возникновения моторных симптомов и быть предвестником болезни.
В большинстве случаев ошибочно принимаются за развитие сторонних патологичных процессов, а иногда даже полностью игнорируются. Тем не менее, важно вовремя замечать неприятные симптомы и обращаться за квалифицированной помощью. Это поможет купировать симптомы, а порой и остановить развитие Паркинсона.
Причины появления
Боль – частый, но не обязательный симптом Паркинсона, который может возникать в результате нескольких причин:
- Поражений головного мозга, в том числе нейромедиаторных, в результате которых снижается порог чувствительности.
- Поражения мышц, морфологические изменения в них, ригидность.
- Нарушения в проводимости нервных импульсов в результате ущемления, а также нарушение кровообращения.
Справка! Условной причиной можно считать осложнения, которые развились на фоне болезни, например, травмы, заканчивающиеся тяжелыми ушибами, переломами, гипокинезии, пневмонии.
Кроме того, боли при Паркинсоне могут быть совершенно не связаны с основным заболеванием. Чтобы понять, есть ли между ними связь или боль – проявление другой болезни, стоит ответить на несколько вопросов:
- Когда симптом возник? Насторожить должно то, что боль возникает примерно в то же время, что и двигательные расстройства или другие проявления Паркинсона.
- Уменьшаются ли проявления после приема противопаркинсонических препаратов? Это отличный способ проверить причину страданий, но использовать его без назначения врача категорически запрещено!
- Есть ли хронические заболевания? Боль может быть их следствием или же показателем острых форм заболеваний.
- Появление боли совпало с появлением других, не характерных Паркинсону симптомов?
- Какая локализация? Этот параметр может не иметь большого значения, так как неприятный симптом не всегда имеет четкую локализацию.
Выявление истинной причины – важный шаг, который позволяет купировать болевой синдром и значительно улучшить жизнь пациента и ухаживающих за ним людей. Но стоит помнить, что постановкой диагноза занимается исключительно профильный специалист!
Классификация болей
Существует несколько классификаций болей при Паркинсоне, самая популярная – разделение на острую и хроническую формы, при этом хроническая может быть висцеральной и центральной. Также некоторые ученые придерживаются разделения по локализации.
По степени связанности с болезнью Паркинсона, выделяют связанные (при ригидности) и косвенно связанные (появившиеся в результате пролежней, падений и переломов и т.д.). Так, например, если болит рука Паркинсоне, то это может быть связанный симптом, вызванный нервными или мышечными поражениями или косвенно связанный, появившийся на фоне ушиба после падения в результате потери координации движений.
По Левину и Махневу различают вертеброгенные, корешковые и рефлекторные синдромы. А по Дрейку – миогенные, дистонические, корешково-невритические, суставные и редко встречающиеся генерализованные.
Также бывают дневные или ночные боли, вторые характеризуются невозможностью уснуть или частым пробуждением, связанные с акинезией или наоборот, периодическими непроизвольными движениями конечностей.
В 19% случаев возникает необычная форма болезни, определить которую можно по высокоинтенсивной ноющей боли внутренних органов, которая сочетается с сильным мышечным напряжением.
Особенности боли
Пациенты, страдающие от болезни Паркинсона, чаще всего жалуются на «тянущие», «сжимающие», «обжигающие», «тупые» ощущения в шее, плечах, спине, других частях тела. Иногда возникают чувства онемения, покалывания. Боль в спине при Паркинсоне может отдавать во внутренние органы, в руке – в предплечье, в голове – в область шеи, и т.д.
Иногда возникает неопределяемая боль без четкой локации. Неприятные ощущения наблюдаются как в состоянии напряжения, так и в покое, порой даже в ночное время. Постоянный характер встречается редко, значительно чаще – эпизодический, с периодами ремиссии, улучшений.
Может возникать отягощение двигательными нарушениями: боль в мышцах при болезни Паркинсона в сочетании с тремором, ригидностью (патологичным напряжением). В тяжелой стадии – невозможность самостоятельно передвигаться.
Локализация
Почти у половины пациентов с Паркинсоном симптом локализуется с пораженной стороны тела, приблизительно у 10% — с противоположной. Также замечено, что чаще всего она наблюдается в верхних конечностях или, особенно на ранних стадиях, в области плеч или лопаток. Тем не менее, из-за склонности отдавать в другие органы, а также проявляться из-за пораженных нервных окончаний, может возникать практически в любой точке тела.
| Причина боли при Паркинсоне | Как проявляется |
|---|---|
| Поражения нейронов головного мозга | Вызывает головные боли при болезни Паркинсона, реже – в шее, спине, плечах, руках |
| Мышечная ригидность | Боли в спине, предплечье, животе, других мышцах, которые часто отдают во внутренние органы |
| Ущемление нервных окончаний | Характеризуются, как может показаться, болями в совершенно не подходящих местах, иногда даже с здоровой стороны |
| Нарушения кровоснабжения органов | Проявляется в том органе, который больше всего пострадал от нарушений |
Боль при Паркинсоне способна прогрессировать, распространяться, например, из одной части тела на две.
Статистика
Болезнь Паркинсона была неоднократно описана в трудах древних врачей, но впервые выделена в самостоятельное заболевание врачом Паркинсоном лишь в XIX веке. И хотя до сих пор она изучена не полностью, ученые постоянно проводят новые исследования и делают открытия. Так, многие из них касаются болевого синдрома и позволяют получить такую статистику:
- В 20-30% случаев, снять боль при Паркинсоне препаратами дофамина не удается.
- Примерно 25% больных отмечают ночную боль.
- Около 30-35% пациентов отмечают одновременное появления болевого синдрома и двигательных нарушений, в первую очередь тремора.
- В 30% случаев регистрируется множественная локализация БС Паркинсона (проявление в нескольких точках одновременно, при поражении нервных окончаний).
Также интересно то, что у 19% пациентов развивается «размытая» боль, не имеющая четкой локализации.
Лечение
Лечение боли при Паркинсоне начинается с определения ее характера, вида, а также исключения других причин, которые могли ее вызвать. Может потребоваться проведения рентгенографии, УЗД, томографии, забора крови или мочи на анализ, а также консультации с профильным врачом (терапевтом, инфекционистом и т.д.)
В зависимости от вида боли, могут назначаться лекарства, содержащие дофамин или его аналоги, или наоборот, отменяться препараты левадопы, которые часто вызывают побочные эффекты, в том числе и болевой синдром. В некоторых случаях назначаются трициклические антидепрессанты, иногда проводится нейрохирургическое вмешательство, позволяющее не только купировать признаки болезни, но и остановить ее развитие. На первых стадиях широко применяются обычные обезболивающие при болезни Паркинсона, которые лучше всего помогают от головной и мышечной болей.
Дополнительно используются противосудорожные средства, атипичные антипсихотики, ноотропы, миорелаксанты, а также витамины группы В, физиотерапия и ЛФК.
Боли и качество жизни
Пациенты, страдающие от хронических болей при болезни Паркинсона, имеют низкое качество жизни, так как подвержены такими расстройствами, как тревожность, апатия или даже тяжелая депрессия. При этом они больше ограничены в движении (иногда – полностью обездвижены), что приводит к развитию многих осложнений.
Интересно! Врачи доказали, что при возникновении депрессии может понижаться болевой порог, что еще больше усугубляет ситуацию.
Чтобы улучшить качество жизни, врач-невролог может сменить тактику лечения, выписать направление на прием к профильному специалисту – психотерапевту, а дополнительно, назначить качественные обезболивающие при Паркинсоне, которые будут сочетаться с антидепрессантами и препаратами дофамина.
Видео
126