Как лечить обострение хронического Болезниа
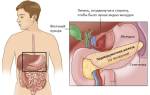
Обострение и лечение хронического холецистита
Вялотекущее воспаление желчного пузыря, которое осложняется внезапным нарушением оттока желчи, называется обострением хронического холецистита. Характеризуется симптомами и лечением, аналогичными холестатическому синдрому. Провокаторами воспаления становятся микробы, постоянные обитатели ЖКТ, которые в силу внешних причин начинают аномально размножаться, – кишечные палочки, стафилококки. Адекватная терапия возможна только при дифференциальной диагностике. Ярко выраженные признаки и многократное повторение приступов свидетельствует о прогрессе заболевания.
Факторы, провоцирующие заболевание
Причины приступа холецистита классифицируют по форме хронической болезни – калькулезная (конкременты в протоках и пузыре) и некалькулезная (камни отсутствуют). Обострение бескаменного вида заболевания провоцируют:
- переедание – употребление в больших количествах острой, жирной, жареной, копченой, маринованной пищи;
- прием алкоголя в высоких дозах;
- длительный стресс, синдром хронической усталости;
- аллергические реакции на продукты питания;
- отсутствие в рационе клетчатки – овощей и фруктов.
Обострение холецистита калькулезной формы усугубляется дополнительными факторами:
- длительными поездками, сопровождающимися тряской (бездорожье);
- большими физическими нагрузками после длительного периода гиподинамии;
- резкими движениями на фоне испуга или после приема пищи.
Стремительность развития обострения зависит от вида болезни, которой страдает больной, – хронический холецистит или острый.
Риск приступа увеличивается при переохлаждении и наличии сопутствующих болезней. Простудные заболевания, воспалительные процессы в других органах, патологии опорно-двигательного аппарата, ожирение могут стать причиной рецидива.
Признаки обострения
Если внешние или внутренние факторы негативно повлияют на холецистит, обострение проявляется стремительно. Главное, вовремя обратить внимание на симптомы и принять меры. При этом самостоятельное лечение и постановка диагноза могут существенно ухудшить состояние больного. Главные признаки и симптомы обострения холецистита – боль и диспепсические нарушения.
Основным признаком обострения заболевания является болевой синдром. Его интенсивность, локализация и длительность зависят от течения холецистита:
- Вид дискинезии желчевыводящих путей – отключение органа, слабая моторика, гипердинамика;
- осложнения воспаления желчного пузыря;
- сопутствующие заболевания ЖКТ.
Боль сосредотачивается с правой стороны брюшной полости, под ребрами, часто иррадиирует под лопатку, в плечо. Она может быть постоянная, ноющего типа. Такие ощущения характерны для сниженной активности желчного пузыря.
Если моторика органа повышена или приступ был спровоцирован миграцией камня, признаком становится желчная колика. В этом случае обострение проявляется болью справа, сильной, схваткообразной, которая хорошо снимается грелкой или горячей водой. После приступов рвоты интенсивность болевых ощущений усиливается до мучительного спазма.
Осложнения заболевания до деструктивных форм усугубляют симптомы обострения холецистита. Колика приобретает опоясывающий характер, усиливается при движении (взмахи правой рукой, наклон туловища, приседание). Чувствуется сильный дискомфорт в области сердца, в плече, подреберье. По мере распространения воспаления боль становится жгучей, невыносимой.
Диарея
При остром холецистите расстройство желудочно-кишечного тракта – классический симптом. Жидкий стул, метеоризм, частые отрыжки чередуются с полной остановкой функции ЖКТ. Диарея и невозможность освободить кишечник приводят к обезвоживанию, интоксикации организма.
Тошнота
Реакция отравленного инфекционной желчью организма естественная – рвота и тошнота. Анаболия не приносит облегчения, наоборот, усугубляет болевой синдром. Рвотные массы темно-желтого цвета, с большим количеством слизи, имеют характерный запах желчи. Диспепсические расстройства необходимо стабилизировать в короткие сроки. В противном случае интоксикация может перейти в критическую стадию.
Температура
Вялотекущий воспалительный процесс в желчном пузыре влияет на общую температуру тела, повышая её до субфебрильных показателей в 37,1-37,3°С. При возникновении гнойных очагов клиническая картина холецистита включает в себя:
- лихорадочное состояние;
- повышение температуры в пределах 39-41°С;
- озноб;
- бредовое состояние;
- ломота в суставах;
- некоторое помутнение сознания.
Горечь в ротовой полости
Нарушенная циркуляция желчи проявляется характерным для холецистита признаком – ощущением горечи во рту. Чаще всего симптом возникает по утрам, когда организм только вступает в активную стадию метаболизма. Неприятный привкус проходит сразу после приема пищи.
Аллергия
Концентрация желчи в желудочно-кишечном тракте приводит к её накоплению в тканях внутренних органов и коже. Агрессивная жидкость, попадая в лимфатическую и кровеносную системы, вызывает аллергические реакции. Они проявляются высыпаниями красного цвета, жжением и зудом кожных покровов. Симптом косвенно указывает на тяжелую форму обострения и требует немедленной медицинской помощи.
Ухудшение общего состояния организма
На фоне обострения холецистита и угнетения иммунной системы в негативный процесс неизбежно втягивается ЦНС. Больной ощущает подавленное состояние, идентичное со стрессовым, раздражительность, нервозность. Часто наблюдаются бессонница и головные боли.
В зависимости от возраста и рода деятельности симптоматика может усугубляться повышенным выделением пота, частым сердцебиением, тремором, онемением конечностей.
Диагностика
Постановка диагноза требует комплексного подхода и занимает длительный период времени. При сборе анамнеза врач обращает внимание на питание больного и образ жизни, в частности, наличие внешних раздражающих факторов, провоцирующих стресс и развитие депрессии. Лабораторные исследования показывают воспаление и вид возбудителя. При подозрении на деструкцию стенок желчного пузыря назначается аппаратная диагностика обострения.
Распознавание хронического холецистита в стадии обострения проходит в несколько этапов:
- внешний осмотр, пальпация брюшной зоны;
- общий, биохимический анализы крови, мочи;
- УЗИ органов брюшной полости;
- компьютерная томография;
- эндоскопическая ретроградная холангиопанкреатография.
Диагностика обострения в обязательном порядке дифференциальная, на предмет выявления воспалительных заболеваний органов брюшной полости: аппендицит, панкреатит, абсцесс печени, прободная язва желудка или двенадцатиперстной кишки. Симптоматика не исключает пиелонефрит и правосторонний плеврит. На основании полученных результатов назначается курсовая терапия.
Лечение
При обострении холецистита лечение начинается с оказания первой помощи. Мероприятия сводятся к поддержанию стабильного состояния и предупреждению критической ситуации до приезда бригады скорой помощи:
- исключается прием любой пищи;
- питье маленькими глотками горячей отфильтрованной воды (не кипяток);
- постельный режим.
Для облегчения болевого симптома возможно употребление обезболивающих препаратов, лучше НПВС (Ибупрофен, Парацетамол). Категорически запрещается принимать теплые ванны и употреблять препараты желчегонного действия.
Лечение у взрослых обострения холецистита при ярко выраженных симптомах проводится в стационаре. Для устранения первопричин болезни назначается медикаментозная терапия:
- Спазмолитики и анальгетики – Атропин, Папаверин, Анальгин, Питофенон, Но-Шпа;
- НПВС – Пироксикам, Баралгин;
- желчегонные средства – Метоклопрамид, Домперидон;
- антибиотики – Тетрациклин, Левомицетин, Доксициклин;
- урсодезоксихолиевая кислота – Урсосан, Урсохол;
- антибактериальные препараты – Офлоксацин, Метронидазол, Бисептол.
По завершению блокады приступа холецистита больному назначается УЗИ желчного пузыря – для определения степени поражения. Если контрольная диагностика показала необратимые изменения в органе – полное перекрытие протоки камнем, прободение, множественные язвы, гнойное растворение стенок пузыря, показано хирургическое вмешательство.
Консервативное лечение хронического холецистита в стадии обострения комбинируется с домашними средствами с целью предупреждения серьезных осложнений и повышения эффективности традиционной терапии. Облегчают состояние отвары на основе лекарственных трав:
- шалфей – 2 столовых ложки залить 400 мл кипяченой воды, настаивать на паровой бане 30-40 минут. Процедить, принимать по 1 ст. л. каждые 2 часа;
- зверобой – 1 столовую ложку залить 250 мл очищенной воды, поставить на медленный огонь, варить 15 минут. Отвар процедить, принимать по 50 мл 3 раза в день, перед едой;
- чистотел, цикорий, грецкий орех – взять в равных пропорциях, тщательно перемешать. 1 ст. л. залить 250 мл воды, кипятить на медленном огне 30 минут, остудить и процедить. Употреблять по 200 мл 3 раза в день.
Несмотря на относительную безопасность народной медицины, подобным лечением обострений хронического холецистита не стоит увлекаться. Некоторые компоненты домашних рецептов способны усугубить состояние больного до критической стадии. Применять лекарственные отвары и настойки следует только после консультации с лечащим врачом.
Диета
Жесткие ограничения в еде – важная часть терапии при холецистите в период обострения. Даже после купирования приступа больному следует полностью пересмотреть свой режим питания. В противном случае тяжелые осложнения и радикальное лечение неизбежны.
Диетический рацион основан на следующих принципах:
- прием пищи малыми порциями, не меньше 5-6 раз в день;
- общая калорийность блюд не должна превышать 500 ккал;
- допускается только свежеприготовленная еда;
- контролировать баланс тепла – не горячая, не холодная;
- тщательно подсчитывать соотношение белков, жиров и углеводов в каждой порции.
Как лечить обострение холецистита при помощи питания, подробно описал советский ученый М.И. Певзнер, автор знаменитой диеты №5. Люди, страдающие патологиями желчного пузыря, должны всю жизнь придерживаться правил здоровой пищи.
Продукты, разрешенные к употреблению, согласно диете:
- приготовленное на пару мясо – птица, постная говядина, кролик;
- злаковые крупы – рис, манка, овсяные хлопья;
- картофель вареный – мундир, пюре, без добавления сливочного масла;
- макаронные изделия из твердых сортов пшеницы;
- салаты из свежих овощей и фруктов;
- обезжиренный творог и сыр;
- компоты из сухофруктов, зеленый чай;
- допускается съедать небольшой кусочек отрубного хлеба.
Несмотря на строгость диеты, привыкание наступает за 7-14 дней. Комбинирование продуктов, запекание овощей и мяса, вкусные натуральные соусы разнообразят меню и не лишат радости жизни, как может показаться с первого взгляда.
Профилактика
Предупредить обострение хронического холецистита можно только при строгом контроле питания и отказе от вредных привычек. Курение, прием алкоголя, переедание рано или поздно станут причиной приступа. Общие рекомендации врачей по профилактике обострений холецистита:
- организовать посильную активность – гиподинамия приводит к регрессу заболевания;
- составить новый режим питания;
- отказаться от употребления алкогольных напитков и курения;
- регулярно проходить профилактические осмотры.
Хронический холецистит – это не приговор, а возможность привести свое здоровье к нормальным показателям. Уже через месяц после употребления правильной пищи, регулярных прогулок и позитивного мышления качество жизни существенно улучшится.
Видео
Хроническое заболевание – это что такое? Причины хронических заболеваний
Хроническое заболевание – это словосочетание, несущее в себе скрытую угрозу. В современных условиях тяжело найти взрослого человека и даже ребенка, у которого в анамнезе нет подобного диагноза. Какие особенности хронических заболеваний, когда они несут серьезную опасность, и как предотвратить их появление, попробуем разобраться подробнее.
Что такое хроническое заболевание?
Специфика хронических болезней скрыта в самом термине, происходящем от греческого слова «хронос» – «время». Заболевания, течение которых протекает длительное время, а симптомы не подлежат полному и окончательному излечению, принято считать хроническими.
Врачи чаще всего выделяют острые и хронические заболевания, в зависимости от клинической картины. Острая форма часто характеризуется высокой температурой и ярко выраженным болевым синдромом. Лечение в этом случае необходимо безотлагательное. Хронические заболевания требуют комплексного подхода, как в обследовании, так и в лечении.
Чаще всего целью лечения хронических заболеваний является не достижение полного излечения, а снижение частоты обострений и более длительный период ремиссий.
Особенности течения хронических болезней
Независимо от области поражения, можно выделить несколько особенностей, характерных для течения заболеваний в хронической форме.
- Острое начало болезни. Основные симптомы ярко выражены, общее состояние больного значительно ухудшается.
- Периоды ремиссии, которые на начальных этапах могут восприниматься больным как излечение. После первых «излечений» симптомы болезни возвращаются, но клиническая картина может быть не столь яркой, как в начале болезни.
- Сглаживание симптомов. В начале хронического заболевания больной может четко определять начало рецидива или периода ремиссии болезни. С течением времени эти явно выраженные стадии заболевания сглаживаются: рецидивы могут проходить не слишком остро, или, наоборот, во время ремиссии болезнь продолжает беспокоить.
Хроническое заболевание – это далеко не приговор. Оно требует более внимательного отношения к своему здоровью и определенной коррекции образа жизни.
Как проводится диагностика?
Диагностировать хронические заболевания можно с помощью обследования у лечащего врача, который назначает соответствующие анализы и методы диагностики.
Хронические заболевания человека могут развиваться быстро и являться следствием неправильного или несвоевременного лечения острой инфекции. В этом случае лечащий врач сразу может обратить внимание, что улучшение состояния больного не наступает и болезнь принимает хроническую форму.
Другой вариант развития хронического заболевания имеет следующую картину. Дисфункция работы какого-либо органа или системы органов не доставляет заметного дискомфорта больному. Состояние ухудшается постепенно в течение длительного промежутка времени. Диагностировать наличие хронической формы врачу может помочь история развития заболевания. Хроническое заболевание в качестве диагноза может быть установлено только после изучения всей клинической картины.
Самые распространенные хронические болезни
Современная экологическая обстановка и не слишком качественные продукты питания приводят к тому, что мало кто может похвастаться отсутствием хронических недугов. Кого-то они беспокоят больше, кого-то меньше, но подобный диагноз в анамнезе есть практически у каждого.
В зависимости от причины хронических заболеваний и тяжести их протекания, подбирается поддерживающая и сдерживающая терапия. Чаще всего встречаются хронические формы у следующих заболеваний:
- Различные формы дерматитов (псориаз, экзема, нейродермит).
- Пиелонефрит.
- Холецистит.
- Язва желудка или двенадцатиперстной кишки.
- Сердечная недостаточность.
- Сосудистые заболевания.
Подобные заболевания чаще всего не подлежат полному излечению и требуют от пациентов постоянных ограничений и поддерживающей терапии на протяжении всей жизни.
Болеют ли дети?
Хроническое заболевание – это такой вид болезни, для диагностики которого необходимо наблюдение за состоянием больного довольно длительный период времени.
Когда речь идет о маленьких детях, говорить о длительном наблюдении за течением заболевания нельзя. Исключение составляют только врожденные пороки в работе органов, которые влияют на развитие и состояние здоровья ребенка.
Но даже в этом случае прогноз для маленьких пациентов всегда более оптимистичен, чем для взрослых. Хронические заболевания детей имеют одну особенность – велика вероятность того, что малыш просто «перерастет» заболевание. Детские органы часто незрелые и не могут полноценно выполнять свои функции. Со временем работа систем организма нормализуется, и даже хронические болезни могут отступить.
Лечение хронических болезней
Хронические заболевания – это не повод не обращаться к врачу, даже зная, что полного излечения практически невозможно добиться.
Важно правильно настроиться: не нужно ждать, что доктор даст «волшебную таблетку», после чего болезнь отступит. Также не стоит доверять навязчивой рекламе и псевдоспециалистам, обещающим мгновенное излечение от болезни, мучающей годами.
Нужно отдавать себе отчет в том, что хроническое заболевание – это серьезный сбой в работе всего организма, который привык к неправильной работе. Задача больного – совместно с доктором правильно направить свой организм на полноценную работу.
Грамотный специалист должен назначить обширный курс обследования, включающий не только беспокоящий орган, но и другие системы организма.
Лечение обычно назначается на длительный срок. Помимо целевых медикаментозных препаратов, оно может содержать препараты для улучшения работы иммунитета, нервной системы, а также витаминные комплексы.
Профилактика возникновения
Любое заболевание легче предупредить, чем лечить. В случае с хроническими болезнями этот принцип также актуален. Нужно внимательно относиться к состоянию своего организма, чтобы не пропустить первые тревожные звоночки. К мерам профилактики хронических заболеваний можно отнести следующие:
- Любые острые инфекционные заболевания нужно обязательно доводить до полного излечения. Факт наступления выздоровления должен подтвердить врач.
- Не переносить инфекционные болезни на ногах, ожидая, что организм сам справится.
- Обращать внимание на неприятные симптомы, которые неоднократно повторяются (например, тяжесть в боку после еды, плохой сон).
- Проходить регулярные обследования, хотя бы в рамках минимума: флюорография, анализ крови и мочи, кардиограмма. Если проводить обследование каждые полгода, даже незначительное ухудшение показателей будет заметно.
Когда нужна неотложная помощь?
При наличии хронических заболеваний больные обычно знают, как выглядит обострение и что нужно предпринимать. Но если обострение болезни наступило внезапно, приступ более острый, чем обычно, сопровождается высокой температурой или необычными симптомами – стоит обратиться за медицинской помощью.
В этом случае нужно немедленно самостоятельно ехать в больницу к своему лечащему врачу либо вызывать бригаду скорой помощи. В случае приезда скорой нужно обязательно сообщить врачу о хроническом заболевании, которое имеется в анамнезе, а также о препаратах, которые больной успел принять до приезда медицинской помощи.
Также не стоит пренебрегать обращением к врачу, если привычные способы купирования обострения не помогают или нужно увеличение дозы препарата.
Хронические болезни могут значительно ухудшать качество жизни, но соблюдая небольшие ограничения и режим, можно добиться длительных периодов ремиссий и долгих лет счастливой жизни.
Обострение и лечение хронического холецистита
Вялотекущее воспаление желчного пузыря, которое осложняется внезапным нарушением оттока желчи, называется обострением хронического холецистита. Характеризуется симптомами и лечением, аналогичными холестатическому синдрому. Провокаторами воспаления становятся микробы, постоянные обитатели ЖКТ, которые в силу внешних причин начинают аномально размножаться, – кишечные палочки, стафилококки. Адекватная терапия возможна только при дифференциальной диагностике. Ярко выраженные признаки и многократное повторение приступов свидетельствует о прогрессе заболевания.
Факторы, провоцирующие заболевание
Причины приступа холецистита классифицируют по форме хронической болезни – калькулезная (конкременты в протоках и пузыре) и некалькулезная (камни отсутствуют). Обострение бескаменного вида заболевания провоцируют:
- переедание – употребление в больших количествах острой, жирной, жареной, копченой, маринованной пищи;
- прием алкоголя в высоких дозах;
- длительный стресс, синдром хронической усталости;
- аллергические реакции на продукты питания;
- отсутствие в рационе клетчатки – овощей и фруктов.
Обострение холецистита калькулезной формы усугубляется дополнительными факторами:
- длительными поездками, сопровождающимися тряской (бездорожье);
- большими физическими нагрузками после длительного периода гиподинамии;
- резкими движениями на фоне испуга или после приема пищи.
Стремительность развития обострения зависит от вида болезни, которой страдает больной, – хронический холецистит или острый.
Риск приступа увеличивается при переохлаждении и наличии сопутствующих болезней. Простудные заболевания, воспалительные процессы в других органах, патологии опорно-двигательного аппарата, ожирение могут стать причиной рецидива.
Признаки обострения
Если внешние или внутренние факторы негативно повлияют на холецистит, обострение проявляется стремительно. Главное, вовремя обратить внимание на симптомы и принять меры. При этом самостоятельное лечение и постановка диагноза могут существенно ухудшить состояние больного. Главные признаки и симптомы обострения холецистита – боль и диспепсические нарушения.
Основным признаком обострения заболевания является болевой синдром. Его интенсивность, локализация и длительность зависят от течения холецистита:
- Вид дискинезии желчевыводящих путей – отключение органа, слабая моторика, гипердинамика;
- осложнения воспаления желчного пузыря;
- сопутствующие заболевания ЖКТ.
Боль сосредотачивается с правой стороны брюшной полости, под ребрами, часто иррадиирует под лопатку, в плечо. Она может быть постоянная, ноющего типа. Такие ощущения характерны для сниженной активности желчного пузыря.
Если моторика органа повышена или приступ был спровоцирован миграцией камня, признаком становится желчная колика. В этом случае обострение проявляется болью справа, сильной, схваткообразной, которая хорошо снимается грелкой или горячей водой. После приступов рвоты интенсивность болевых ощущений усиливается до мучительного спазма.
Осложнения заболевания до деструктивных форм усугубляют симптомы обострения холецистита. Колика приобретает опоясывающий характер, усиливается при движении (взмахи правой рукой, наклон туловища, приседание). Чувствуется сильный дискомфорт в области сердца, в плече, подреберье. По мере распространения воспаления боль становится жгучей, невыносимой.
Диарея
При остром холецистите расстройство желудочно-кишечного тракта – классический симптом. Жидкий стул, метеоризм, частые отрыжки чередуются с полной остановкой функции ЖКТ. Диарея и невозможность освободить кишечник приводят к обезвоживанию, интоксикации организма.
Тошнота
Реакция отравленного инфекционной желчью организма естественная – рвота и тошнота. Анаболия не приносит облегчения, наоборот, усугубляет болевой синдром. Рвотные массы темно-желтого цвета, с большим количеством слизи, имеют характерный запах желчи. Диспепсические расстройства необходимо стабилизировать в короткие сроки. В противном случае интоксикация может перейти в критическую стадию.
Температура
Вялотекущий воспалительный процесс в желчном пузыре влияет на общую температуру тела, повышая её до субфебрильных показателей в 37,1-37,3°С. При возникновении гнойных очагов клиническая картина холецистита включает в себя:
- лихорадочное состояние;
- повышение температуры в пределах 39-41°С;
- озноб;
- бредовое состояние;
- ломота в суставах;
- некоторое помутнение сознания.
Горечь в ротовой полости
Нарушенная циркуляция желчи проявляется характерным для холецистита признаком – ощущением горечи во рту. Чаще всего симптом возникает по утрам, когда организм только вступает в активную стадию метаболизма. Неприятный привкус проходит сразу после приема пищи.
Аллергия
Концентрация желчи в желудочно-кишечном тракте приводит к её накоплению в тканях внутренних органов и коже. Агрессивная жидкость, попадая в лимфатическую и кровеносную системы, вызывает аллергические реакции. Они проявляются высыпаниями красного цвета, жжением и зудом кожных покровов. Симптом косвенно указывает на тяжелую форму обострения и требует немедленной медицинской помощи.
Ухудшение общего состояния организма
На фоне обострения холецистита и угнетения иммунной системы в негативный процесс неизбежно втягивается ЦНС. Больной ощущает подавленное состояние, идентичное со стрессовым, раздражительность, нервозность. Часто наблюдаются бессонница и головные боли.
В зависимости от возраста и рода деятельности симптоматика может усугубляться повышенным выделением пота, частым сердцебиением, тремором, онемением конечностей.
Диагностика
Постановка диагноза требует комплексного подхода и занимает длительный период времени. При сборе анамнеза врач обращает внимание на питание больного и образ жизни, в частности, наличие внешних раздражающих факторов, провоцирующих стресс и развитие депрессии. Лабораторные исследования показывают воспаление и вид возбудителя. При подозрении на деструкцию стенок желчного пузыря назначается аппаратная диагностика обострения.
Распознавание хронического холецистита в стадии обострения проходит в несколько этапов:
- внешний осмотр, пальпация брюшной зоны;
- общий, биохимический анализы крови, мочи;
- УЗИ органов брюшной полости;
- компьютерная томография;
- эндоскопическая ретроградная холангиопанкреатография.
Диагностика обострения в обязательном порядке дифференциальная, на предмет выявления воспалительных заболеваний органов брюшной полости: аппендицит, панкреатит, абсцесс печени, прободная язва желудка или двенадцатиперстной кишки. Симптоматика не исключает пиелонефрит и правосторонний плеврит. На основании полученных результатов назначается курсовая терапия.
Лечение
При обострении холецистита лечение начинается с оказания первой помощи. Мероприятия сводятся к поддержанию стабильного состояния и предупреждению критической ситуации до приезда бригады скорой помощи:
- исключается прием любой пищи;
- питье маленькими глотками горячей отфильтрованной воды (не кипяток);
- постельный режим.
Для облегчения болевого симптома возможно употребление обезболивающих препаратов, лучше НПВС (Ибупрофен, Парацетамол). Категорически запрещается принимать теплые ванны и употреблять препараты желчегонного действия.
Лечение у взрослых обострения холецистита при ярко выраженных симптомах проводится в стационаре. Для устранения первопричин болезни назначается медикаментозная терапия:
- Спазмолитики и анальгетики – Атропин, Папаверин, Анальгин, Питофенон, Но-Шпа;
- НПВС – Пироксикам, Баралгин;
- желчегонные средства – Метоклопрамид, Домперидон;
- антибиотики – Тетрациклин, Левомицетин, Доксициклин;
- урсодезоксихолиевая кислота – Урсосан, Урсохол;
- антибактериальные препараты – Офлоксацин, Метронидазол, Бисептол.
По завершению блокады приступа холецистита больному назначается УЗИ желчного пузыря – для определения степени поражения. Если контрольная диагностика показала необратимые изменения в органе – полное перекрытие протоки камнем, прободение, множественные язвы, гнойное растворение стенок пузыря, показано хирургическое вмешательство.
Консервативное лечение хронического холецистита в стадии обострения комбинируется с домашними средствами с целью предупреждения серьезных осложнений и повышения эффективности традиционной терапии. Облегчают состояние отвары на основе лекарственных трав:
- шалфей – 2 столовых ложки залить 400 мл кипяченой воды, настаивать на паровой бане 30-40 минут. Процедить, принимать по 1 ст. л. каждые 2 часа;
- зверобой – 1 столовую ложку залить 250 мл очищенной воды, поставить на медленный огонь, варить 15 минут. Отвар процедить, принимать по 50 мл 3 раза в день, перед едой;
- чистотел, цикорий, грецкий орех – взять в равных пропорциях, тщательно перемешать. 1 ст. л. залить 250 мл воды, кипятить на медленном огне 30 минут, остудить и процедить. Употреблять по 200 мл 3 раза в день.
Несмотря на относительную безопасность народной медицины, подобным лечением обострений хронического холецистита не стоит увлекаться. Некоторые компоненты домашних рецептов способны усугубить состояние больного до критической стадии. Применять лекарственные отвары и настойки следует только после консультации с лечащим врачом.
Диета
Жесткие ограничения в еде – важная часть терапии при холецистите в период обострения. Даже после купирования приступа больному следует полностью пересмотреть свой режим питания. В противном случае тяжелые осложнения и радикальное лечение неизбежны.
Диетический рацион основан на следующих принципах:
- прием пищи малыми порциями, не меньше 5-6 раз в день;
- общая калорийность блюд не должна превышать 500 ккал;
- допускается только свежеприготовленная еда;
- контролировать баланс тепла – не горячая, не холодная;
- тщательно подсчитывать соотношение белков, жиров и углеводов в каждой порции.
Как лечить обострение холецистита при помощи питания, подробно описал советский ученый М.И. Певзнер, автор знаменитой диеты №5. Люди, страдающие патологиями желчного пузыря, должны всю жизнь придерживаться правил здоровой пищи.
Продукты, разрешенные к употреблению, согласно диете:
- приготовленное на пару мясо – птица, постная говядина, кролик;
- злаковые крупы – рис, манка, овсяные хлопья;
- картофель вареный – мундир, пюре, без добавления сливочного масла;
- макаронные изделия из твердых сортов пшеницы;
- салаты из свежих овощей и фруктов;
- обезжиренный творог и сыр;
- компоты из сухофруктов, зеленый чай;
- допускается съедать небольшой кусочек отрубного хлеба.
Несмотря на строгость диеты, привыкание наступает за 7-14 дней. Комбинирование продуктов, запекание овощей и мяса, вкусные натуральные соусы разнообразят меню и не лишат радости жизни, как может показаться с первого взгляда.
Профилактика
Предупредить обострение хронического холецистита можно только при строгом контроле питания и отказе от вредных привычек. Курение, прием алкоголя, переедание рано или поздно станут причиной приступа. Общие рекомендации врачей по профилактике обострений холецистита:
- организовать посильную активность – гиподинамия приводит к регрессу заболевания;
- составить новый режим питания;
- отказаться от употребления алкогольных напитков и курения;
- регулярно проходить профилактические осмотры.
Хронический холецистит – это не приговор, а возможность привести свое здоровье к нормальным показателям. Уже через месяц после употребления правильной пищи, регулярных прогулок и позитивного мышления качество жизни существенно улучшится.
Видео
Как избавиться от хронических болезней?
Хронические болезни ЛОР-органов нередко протекают с обострениями. Это ухудшает качество жизни пациента, вынуждает обращаться к врачам, проходить курсы антибактериальной и противовоспалительной терапии.
Как избавиться от хронических заболеваний?
Патология ЛОР-органов
Несвоевременное лечение болезней носа, ушей и глотки приводит к переходу патологии в хроническую форму. Это следующие заболевания:
Для них характерно волнообразное течение. Снижение иммунитета, переохлаждение, сопутствующая ОРВИ приводит к обострению хронических болезней. При этом пациенты отмечают:
- Повышение температуры.
- Боли в горле или ушах.
- Осиплость голоса.
- Выделения из носа, постоянная заложенность, нарушение носового дыхания.
- Снижение слуха.
- Появление налетов на миндалинах, неприятный запах изо рта.
При хронической форме сложно полностью избавиться от болезни. Патологический процесс постепенно прогрессирует, происходят изменения в тканях – их атрофия, склероз. Это приводит к частым обострениям, необходимости комплексной и длительной терапии. Как добиться стойкой ремиссии?
Лечение обострений
При частых рецидивах хронического заболевания в первую очередь необходимо выполнить бакпосев. Для этого берется мазок из горла или из носа. Если есть отделяемое из ушей, оно тоже может быть исследовано.
При выполнении анализа врач определяет возбудителей в выросших культурах. Одновременно выясняется чувствительность микроорганизмов к различным антибиотикам. Это позволяет подобрать наиболее подходящий препарат и избежать приема лекарств, к которым бактерии устойчивы.
В носо- и ротоглотке обитает условно-патогенная микрофлора. В обычных условиях она не вызывает развития заболевания. Но при снижении местного или общего иммунитета патология обостряется с появлением соответствующих симптомов.
Бакпосев позволяет провести не только качественный, но и количественный анализ микрофлоры. Благодаря этому врач принимает решение о необходимости назначения антибиотикотерапии. Если количество условно-патогенных микроорганизмов превышает норму, пациенту требуется лечение – для снижения риска рецидива в дальнейшем.
Своевременная санация хронических очагов инфекции – это лучший способ предупредить частые болезни ЛОР-органов.
Профилактика
Даже после комплексного лечения хронической патологии остается риск рецидива. Для его уменьшения необходимо изменить образ жизни и нормализовать питание. Врачи рекомендуют следующие меры:
- Закаливание. Оно включает контрастный душ, обливание прохладной водой, морские купания, плавание в бассейне.
- Сбалансированное питание. Пища должна быть богата витаминами и микроэлементами, для этого следует употреблять больше свежих овощей и фруктов.
- Прием таблетированных витаминов по показаниям (при подтвержденном гиповитаминозе, дефиците микроэлементов).
Кроме того, снижение иммунитета может наблюдаться при анемии. Недостаток железа в организме приводит к ослабеванию защитных сил организма. Следствием этого являются частые простуды, обострения хронических болезней ЛОР-органов и дыхательной системы.
Своевременное восстановление запасов железа в организме укрепляет иммунную систему, повышает устойчивость к вирусам и бактериям, в том числе и к условно-патогенной микрофлоре.
Рецидивы хронической патологии не редкость при беременности, в послеоперационном периоде. В это время организм ослаблен и более подвержен обострению болезней. Профилактикой в таком случае выступает санация очагов инфекции на этапе планирования зачатия и перед операцией. Помогает и избегание контактов с больными ОРВИ людьми.
Хронические болезни могут обостряться при приеме лекарств с иммуносупрессорным действием – глюкокортикоидов, цитостатиков, противоопухолевых антибиотиков. К группе повышенного риска относятся пациенты, требующие длительной или высокодозовой терапии. Им необходимо защищать себя от контактов с вирусоносителями и бактериовыделителями и не посещать общественных мест в период вспышек ОРВИ и гриппа. При появлении первых признаков обострения хронической инфекции следует обратиться к врачу для подбора адекватной терапии. Это поможет предотвратить тяжелую форму болезни.
Для избавления от хронических заболеваний необходима своевременная санация очагов инфекции. Не менее важна и профилактика – закаливание, сбалансированное питание, витаминотерапия.
Как лечить обострение хронического простатита
Простатит переходит в хроническую форму, если не устранена причина воспаления предстательной железы либо предрасполагающие к нему факторы. В ряде случаев заболевание долго развивается без явных признаков и проявляется только во время первого обострения. Впоследствии приступы происходят циклически и самопроизвольно, существенно ухудшая качество жизни мужчины и нередко приводя к осложнениям. Снизить частоту рецидивов можно, если грамотно их купировать и избегать влияния провоцирующих факторов.
Причины обострений
Обострение хронического простатита обычно случается вследствие снижения иммунной защиты организма. Основные причины:
- Переохлаждение. Снижение местного иммунитета приводит к активизации условно патогенной микрофлоры;
- Длительное половое воздержание на фоне малоподвижного образа жизни (полнокровие, венозный застой в органах малого таза);
- Проникновение инфекции при незащищенном половом контакте или из других органов;
- Сильный стресс;
- Ожирение;
- Физическое перенапряжение;
- Злоупотребление алкоголем (влияние алкоголя на простатит) и острыми специями.
Чаще всего причиной обострений простатита являются кишечная палочка и энтерококк фекальный. Вывести их из предстательной железы достаточно сложно. Врачи считают, что активизация данных патогенов происходит на фоне колитов, энтероколитов, любого дисбиоза кишечника. Одновременное прохождение лечения у гастроэнтеролога в разы повышает эффективность терапии у уролога.
Обострение также может случиться на фоне простудного заболевания, гиповитаминоза, в период межсезонья. От приступов не застрахованы даже системные пациенты, соблюдающие все предписания врача и избегающие провоцирующих факторов. Раз в 3-4 года простатит и им дает о себе знать. У некоторых мужчин частые обострения связаны с конституциональными особенностями: низкая скорость кровообращения, слабый иммунитет. С такими факторами бороться сложнее, требуется дополнительная поддержка организма.
Симптомы обострения
Симптомокомплекс обострения хронической формы простатита включает специфические и неспецифические признаки. К первой группе относятся следующие:
- Боль после семяизвержения – типичный симптом обострения, поскольку проталкивание эякулята в уретру обеспечивается именно сокращением простаты;
- Нарастающие болезненные ощущения в области промежности, поясницы, прямой кишки. Дискомфорт усиливается при дефекации. Может возникать тупая боль на всей протяженности мочеиспускательного канала;
- Запах мочи становится резким, меняется ее цвет;
- Вероятны слизистые выделения из уретрального отверстия;
- Позывы к мочеиспусканию при обострении учащаются, но большинство из них непродуктивны (мало мочи);
- При длительном сидении в паху возникает жжение;
- Возможно появление крови в эякуляте;
- Преждевременная эякуляция, нарушение эрекции.
Неспецифические признаки простатита в стадии обострения выражаются в общем недомогании, слабости, нервозности, нарушениях сна. Мужчина может быть излишне раздражительным или апатичным. У некоторых поднимается температура тела, болит и кружится голова.
В чем опасность обострений
Частые обострения хронической формы простатита не только изматывают мужчину морально и физически, лишая его возможности вести полноценную жизнь, но и опасны осложнениями. Ткани предстательной железы на фоне постоянных воспалений перестают нормально функционировать. В результате может начаться их разрастание (гиперплазия) или абсцесс.
При обострении воспаления патогены из простаты могут перемещаться в соседние органы, приводя к уретритам, циститам, воспалениям кишечных стенок. При отсутствии лечения вероятно развитие пиелонефрита и почечной недостаточности. Инфекция может опуститься в яички, спровоцировав орхит и эпидидимит.
Эпидидимит (лат. epididymitis) — воспаление придатка семенника, характеризующееся воспалительным процессом, гиперемией, припухлостью и отёчностью в области мошонки. Различают острую и хроническую формы.
Периодические обострения приводят к нарушению потенции и бесплодию. Секрет простаты составляет существенную долю эякулята, поэтому при дисфункции органа ухудшаются показатели спермограммы.
Наиболее страшным осложнением является онкология. Между хроническим простатитом и раком простаты прямой связи нет, но многие врачи считают, что частые обострения существенно увеличивают риск развития злокачественных процессов.
Лечение
Лечение обострений хронического простатита требует внимательной диагностики и индивидуального подхода. Самостоятельно принимать антибиотики нельзя – вещество может оказаться неактивным против возбудителя, чем спровоцирует его активизацию и смазанность клинической картины. Самолечение травами и БАДами особого вреда не принесет, но будет потеряно время, за которое можно было бы эффективнее купировать рецидив. Если пациент уже был у врача и лечился от обострений, то на предыдущие назначения ориентироваться не стоит − причина очередного рецидива может быть уже другой.
Для диагностики при обострении простатита необходимы следующие исследования:
- ТРУЗИ.
- Общий анализ крови и мочи.
- Соскоб на половые инфекции и бакпосев простатического сока.
Врач может назначить дополнительные анализы (например, спермограмма) или инструментальные виды обследований.
Медикаменты
До получения результатов анализов сильная боль при обострении купируется нестероидными противовоспалительными препаратами («Нурофен», «Ибупрофен»). Применяются как свечи, так и таблетки. Назначение может быть дополнено спазмолитиками для снятия спазмов гладкомышечной ткани. С этой же целью можно принимать альфа-адреноблокаторы. Если воспаление сопровождается очень сильной болью, то возможно внутримышечное введение новокаина.
Воспаление при обострении простатита вызывает сильный отек тканей железы, что затрудняет отток мочи и провоцирует сильные боли. Для купирования симптома прописываются антигистаминные средства. Представителями последнего поколения являются «Кетотифен», «Прималан».
Улучшение микроциркуляции крови способствует снятию отечности и ускорению регенерации тканей, поэтому в терапию при обострении включают кроворазжижающие средства («Эскузан», Трентал»). При бактериальном простатите данные препараты не используются, чтобы не спровоцировать распространение патогенов. Для устранения отеков и снижения концентрации болезнетворных микроорганизмов назначаются мочегонные средства.
В первые 2 недели лечения рецидива пациент получает дезинтоксикационную и антибактериальную терапию. Антибиотики, назначаемые при обострении хронического простатита, подбираются на основании результатов анализов. Это могут быть фторхинолоны, макролиды, нитромидазолы, тетрациклины, защищенные пенициллины. При необходимости назначаются противогрибковые или противовирусные препараты.
Для облегчения симптомов обострения врач может порекомендовать микроклизмы со следующими средствами:
- Травы-антисептики (ромашка, зверобой, календула);
- Медикаменты («Димексид», раствор йода);
- Растительные масла (касторовое, облепиховое).
После снятия основных симптомов обострения необходимо восстановить ткани простаты. Для этого применяются биодобавки («Простамол», «Простатилен», «Простанорм»), ректальные свечи («Виферон») и курс физиотерапии.
К хирургическому лечению прибегают при обширной гиперплазии или абсцессах. В тяжелых случаях предстательная железа удаляется полностью.
Во время терапии важно обеспечивать своевременное опорожнение кишечника. При необходимости назначают слабительные, пробиотики. Рацион должен включать достаточный объем клетчатки (крупы, овощи). Полезны тыквенное масло и семечки, а также мед. В период обострения рекомендуется соблюдать диету: исключить острое, жареное, кофе, спиртное, соленья и маринады, меньше простых углеводов (подробнее о питании при простатите).
Физиотерапия
Физиотерапия (помогает ли физиотерапия при простатите) применяется в качестве дополнительного восстановительного лечения в период ремиссии. Устранить последствия обострения хронического простатита помогают следующие процедуры:
- Электро- и ультрафонофорез. В первом случае доставка лекарств к тканям стимулируется электротоком, во втором – ультразвуком.
- Магнитотерапия с применением ректального излучателя.
- Массаж простаты вручную или при помощи электростимулятора.
- Грязевые ванны.
- Лазерная терапия (безболезненный метод усиления микроциркуляции крови).
Улучшить функционирование простаты помогает регулярное выполнение упражнений Кегеля (уже после снятия отека и купирования инфекционного процесса).
Народные средства
Народные методы при обострении простатита можно применять только в качестве вспомогательной линии терапии и после согласования с врачом.
Для облегчения симптомов можно попробовать следующие средства:
- Луковый настой. Натереть 3 луковицы, залить 600 мл кипятка, настоять сутки. Пить по 50 мл ежечасно;
- Петрушка. Столовую ложку смеси из семян, корней и листьев залить 100 мл кипятка, настаивать сутки. Пить 4-5 раз до еды. При простатите также полезен сок петрушки;
- Полынь. На протяжении первых 3 дней обострения рекомендуется проглатывать по столовой ложке порошка из сухой травы каждые 2-3 часа (запивать теплой водой), включая ночное время. Последующие 4 дня порошок принимают только днем, но не менее 5 раз;
- Чеснок. 5 измельченных зубчиков залить 500 мл кипятка, настоять 12 часов. Пить по 100 мл трижды в день до еды.
При обострении простатита полынь можно применять и для спринцевания: по 50 мл настоя впрыскивается в уретру и прямую кишку. Рецепт настоя: чайная ложка сырья заливается стаканом кипятка, выдерживается 1-2 часа. Примерно на 3-4 день спринцеваний из уретры может появиться гнойное отделяемое простаты (при его наличии).
При обострении хорошо помогает ректальное введение тампонов, пропитанных прополисом (читайте также про свечи с прополисом от простатита). Для приготовления раствора 30 г твердого вещества растапливают в стакане растительного масла на паровой бане.
На полное купирование всех симптомов обострения может потребоваться 1-1,5 месяца. Болевые ощущения при грамотной терапии проходят через 2-3 дня. При облегчении важно не прекращать прием лекарств и процедуры, иначе временной интервал между рецидивами сократится.
Профилактика обострений
Чтобы минимизировать вероятность рецидивов, врачи рекомендуют выполнять следующие правила:
- Не передерживать мочу. Мочеиспускание должно происходить своевременно.
- Наладить стул и не допускать запоров.
- Не оттягивать момент семяизвержения. Многие пациенты с обострениями хронического простатита злоупотребляли практикой «сухого» оргазма или часто задерживали эякуляцию для продления полового акта. Ряд специалистов уверены, что задержка семяизвержения – это та же модель патологического полнокровия в органах малого таза.
Регулярная половая жизнь, ходьба пешком, занятия в спортзале (особенно приседания) помогают поддерживать простату в тонусе. Можно включить в программу специальную серию упражнений от доктора Бубновского (отведения ног с применением эластичной ленты-эспандера). В крайнем случае, если ни на что из этого не хватает времени, то в качестве профилактики застойного простатита хорошо подойдут тренировки лобково-копчиковой мышцы по Кегелю.
Заключение
Обострение хронического простатита всегда начинается внезапно, симптомы нарастают быстро. Первыми на помощь придут обезболивающие средства, но затем необходимо обратиться к врачу за диагностикой. Чем качественнее будет купирован рецидив, тем больше времени пройдет до следующего.