Диабетическая фетопатия плода
Диабетическая фетопатия плода при гестационном сахарном диабете беременных
Женщина, которая не страдает тяжелыми заболеваниями и является абсолютно здоровой, не может быть на сто процентов уверена в том, что ее беременность протекает нормально, без осложнений.
А вот что касается беременных мамочек, имеющих сахарный диабет, то здесь все еще сложнее.
Каждая молодая женщина, страдающая данным недугом и желающая завести ребенка, подвергает риску не только свою жизнь, но и жизнь еще не рожденного малыша.
Серьезные сбои в эндокринной системе впоследствии могут привести к фетопатии плода при диабете беременных.
Что такое диабетическая фетопатия
Диабетическая фетопатия – это опасное заболевание, которое появляется в результате присутствия диабета у женщины, которая носит ребенка под сердцем. В ее организме можно обнаружить систематическое повышение концентрации уровня глюкозы.
Это крайне негативно сказывается на функционировании крупных сосудов, органов выделительной системы и поджелудочной железы малыша.
Известно, что у женщин, страдающих высоким уровнем сахара в крови, ход беременности будет зависеть от нескольких немаловажных факторов:
- тип заболевания;
- основные особенности лечения;
- наличие каких-либо серьезных осложнений.
Если женщина в положении страдает заболеванием, сопровождающимся высокой концентрацией глюкозы, то это говорит о том, что ее беременность будет протекать весьма непросто. Как правило, беременность завершается не естественными родами, а проведением кесарева сечения.
Развитие диабетической фетопатии и риски для новорожденных
В большинстве случаев это приводит к появлению серьезных проблем с сосудами.
Очень важно отметить, что диабетическая фетопатия плода, равно, как и инфекционная, может возникнуть в случае, если у пациентки было обнаружено хроническое повышение концентрации глюкозы в крови до зачатия или когда гипергликемия возникла в период вынашивания зародыша.
Диабетическая эмбриофетопатия имеет такой механизм появления: через плаценту к плоду поступает большое количество сахара, в результате чего поджелудочная железа начинает усиленно вырабатывать собственный гормон в неисчислимом объеме. Повышенное содержание сахара под влиянием инсулина попросту превращается в жировые скопления, в результате чего нерожденный малыш начинает расти в быстром темпе вместе с одновременным отложением запасов липидов.
При гестационном диабете, когда поджелудочная железа отказывается продуцировать необходимое количество инсулина, заметное ухудшение состояния здоровья может наблюдаться примерно с двадцатой недели вынашивания малыша. На данном этапе плацента правильно выполняет свою основную функцию, что ускоряет образование хорионического гонадотропина. А вот контринсулярный гормон снижает чувствительность определенных тканей к гормону поджелудочной железы, что делает трансформации гликемии весьма неустойчивыми.
Нюансы, влияющие на развитие заболевания
Как известно, диабетическая фетопатия плода определяется по УЗИ. Но, желательно, наблюдаться у специалиста как можно чаще для того, чтобы сохранить жизнь малышу. Обычно на возникновение данного заболевания способны оказать влияние следующие нюансы:
- если ранее уже был перенесен гестационный сахарный диабет;
- возраст женщины, носящей ребенка, превышает двадцать пять лет;
- в случае, если масса плода больше четырех килограмм;
- когда женщина в положении имеет лишний вес;
- если будущая мать во время беременности стремительно набирает массу тела, которая к ее окончанию достигает отметки больше двадцати килограмм.
Мало кто знает, что все вышеперечисленные факторы оказывают сильное влияние на растущий организм в утробе матери. Поскольку большое количество глюкозы проникает непосредственно в кровь малыша, то уже к двенадцатой неделе вынашивания плода его поджелудочная железа не в состоянии продуцировать собственный инсулин.
В результате данного явления есть вероятность возникновения компенсаторной гиперплазии клеток органа, что способно привести к гиперинсулинемии. В итоге это может стать толчком к моментальному снижению уровня сахара, неестественному набору веса ребенком, а также возникновению различных серьезных осложнений.
Симптомы заболевания
Определить наличие заболевания в организме малыша можно по следующим, ярко выраженным признакам:
- большая масса тела, которая может достигать более шести килограмм;
- нетипичный оттенок кожных покровов, который колеблется от бурого к фиолетовому;
- наличие петехиальной сыпи, которая проявляется в виде мелких подкожных кровоизлияний;
- отечность мягких тканей;
- опухшее лицо;
- весьма большой живот, который появляется благодаря большому скоплению жировых отложений;
- широкий, хорошо развитый плечевой пояс;
- короткие нижние и верхние конечности;
- расстройство дыхания;
- желтуха;
- сниженный мышечный тонус;
- потеря сосательного рефлекса;
- пониженная активность, которая моментально сменяется гиперактивностью.
Не следует тянуть с походом к доктору, поскольку даже один день может ухудшить состояние новорожденного.
Причины возникновения недуга
Диабетическая эмбриофетопатия может возникнуть в результате таких заболеваний, как:
О пользе чайного гриба для диабетиков вы можете почитать тут.
Все о пользе и вреде топинамбура при сахарном диабете вы узнаете из этой статьи.
Лечение диабетической фетопатии плода
Если недуг был обнаружен во время беременности, то на протяжении всего срока женщина должна самостоятельно контролировать гликемию и уровень артериального давления.
Если необходимо, то ей следует назначить дополнительную терапию с использованием инсулина.
Для профилактики уровень сахара нужно контролировать через каждые несколько часов. При необходимости концентрацию сахара корректируют при помощи инсулина или глюкозы. Последний метод позволяет предупредить возникновение гипогликемии.
Не стоит забывать о приеме специальных витаминов, которые крайне необходимы во время вынашивания. Также нужно соблюдать должную диету и следить за тем, чтобы суточная калорийность блюд не превышала 3200 килокалорий. Обязательно нужно прислушиваться к советам докторов для того, чтобы состояние ребенка было стабильным.
Женщинам стоит серьезнее отнестись к собственному здоровью и состоянию малыша, поэтому в интересном положении следует к минимуму свести чрезмерно сладкие и жирные блюда. А вот к окончанию беременности рацион следует обогатить легкоусвояемыми углеводами, в частности свежими фруктами.
Во время рождения ребенка важно тщательно следить за гликемией.
Если концентрация глюкозы будет слегка понижена, то тогда женщине будет трудно родить малыша из-за недостаточного количества энергии.
Это может закончиться весьма плачевно: мать может потерять сознание во время рождения малыша или в худшем случае даже впасть в так называемую гипогликемическую кому.
Поэтому важно заботиться о собственном здоровье и не допускать таких непредвиденных реакций организма.
Предостережение. Если есть подозрения на то, что у женщины гипогликемия, то нужно немедленно купировать ее быстрыми углеводами. Достаточно будет выпить один стакан обычной сладкой воды и общее состояние моментально стабилизируется.
Если диабет осложнен гипертонией, необходимость правильного питания нельзя игнорировать. Основные принципы питания при сочетании заболеваний изложены в этом материале.
Диабетическая фетопатия представляет собой тяжелое и нежелательное явление, которое способно серьезно навредить не только матери, но и ее еще не родившемуся малышу. Поэтому, если мать страдает диабетом, то ей нужно гораздо серьезнее отнестись к беременности.
Регулярные посещения доктора, тщательное соблюдение сбалансированной диеты, употребление витаминов, контролирование уровня глюкозы в крови в период беременности гарантируют благоприятный исход. При ответственном отношении можно не переживать о здоровье будущего малыша, поскольку ему не будет ничего угрожать.
Диабетическая фетопатия
Беременность – это особое состояние женщины, при котором ее организм и организм будущего ребенка чрезвычайно уязвимы. Если беременная женщина страдает от диабета, очень важно предусмотреть одно из тяжелейших осложнений – фетопатию плода.
Диабетическая фетопатия. Что это?
Диабетическая фетопатия (или эмбриофетопатия) – это патология плода, развивающаяся, если мать во время беременности страдает сахарным диабетом, и постоянно держится повышенный уровень сахара в крови. Для ДФ характерны нарушения функционирования органов будущего ребенка (поджелудочной железы, почек, сосудистой системы). Если во время беременности у плода диагностирована фетопатия, то это является показанием для кесарева сечения.
Благоприятное родоразрешение зависит от многих факторов:
- типа сахарного диабета;
- сопровождающих диабет осложнений;
- выбранного типа лечения (медикаментозного или нет);
- правильного ведения беременности;
- степени компенсации СД.
Признаки диабетической фетопатии
Основные симптомы патологии:
- избыточные жировые отложения у плода;
- непропорциональные размеры плода;
- макросомия (масса плода свыше 4 кг);
- нарушения в развитии;
- родоразрешение не в срок;
- нарушение дыхания;
- кардиомегалия (увеличение внутренних органов плода – почек и печени);
- пассивность плода.
Нередки случаи, когда голова плода гораздо меньше его плечиков. Такое явление вызывает проблемы при родах и чаще всего не проходит без травм для мамочки, т. к. головка выводится без проблем, а вот с плечами возникают трудности. Для начала – сначала освобождают руку плода зачастую во вред малышу.
Макросомия
Макросомия – явление, характерное для диабетической фетопатии новорожденных, когда масса малыша и его рост значительно выше нормы. Во время фетопатии нарушается обмен полезными веществами между мамой и малышом, и плод недополучает необходимые элементы. Как результат – изменение в массе плода в сторону увеличения, и различные патологии.
Самое распространенное мнение среди практикующих специалистов – основная причина возникновения пороков в развитии выражается в гипоинсулинемии и гипогликемии на первых стадиях беременности, также сопутствующими неблагоприятными факторами могут быть:
- проблемы с сосудами;
- проблемы с метаболизмом липидов;
- гипоксия.
Причины возникновения макросомии:
- неблагоприятное ведение беременности;
- гестационный диабет у мамочки;
- декомпенсированный СД 1 и 2 типа.
В связи с перенасыщением крови глюкозой у беременной женщины, поджелудочная железа у плода начинает выделять превышающее норму количество инсулина. Слишком большое количество глюкозы, поступающее к малышу, быстро расходится, однако, для нормального развития ребенка требуется определенное количество, и весь излишний инсулин перерабатывается в жир, отсюда и проблемы с массой.
Потому, если не наладить гликемию, это пагубно скажется на здоровье плода, из-за наращивания лишней жировой клетчатки и осложнит нормальное формирование внутренних органов малыша, а также тканей его тела.
Диагностика
Ультразвуковое исследование (УЗИ) является общепринятым методов выявления патологий плода, т. к. с его помощью возможна визуализация процессов развития внутри утробы.
Рекомендуемая система прохождения исследования, для мамочек, страдающих СД:
- За 1 триместр – 1 раз. Акушер-гинеколог должен направлять на УЗИ при первом посещении женской консультации;
- За 2 триместр – 1 раз. На данной стадии, это поможет выявить какие-либо возможные патологии развития у плода;
- За 3 триметр – 2-3 раза. В случаях, когда у мамочки диагностирован инсулинозависимый СД, ультразвуковое исследование проводится примерно на 30–32 неделях беременности, после – 1 раз в неделю вплоть до родоразрешения.
Какие проблемы можно выявить при ультразвуковом исследовании?
- эхонегативная зона (подвержена область костей черепа, а также кожа новорожденных);
- 2-й контур головы (на 3 триместре нормой является до 2 мм, более 3 мм – уже патология);
- сдвоенный контур (случается из-за отеков мягких тканей, и при излишнем подкожном жире у плода);
- макросомия;
- непропорциональное тело младенца;
- многоводие.
Биофизическое исследование плода
Проводится в целях обнаружения патологий морфофункционального развития мозга плода – это самое тяжелое выявление эмбриопатии. Для диагностики этого недуга, врачам потребуется не менее 90 минут для слежения за двигательной активностью развивающегося младенца, а также сердечным ритмом и его дыхательными движениями.
Допплерометрия
Допплерометрия – это процедура, аналогичная ультразвуковому исследованию, концентрирующаяся на центральной нервной системе плода. Назначается на 30 неделе, для оценки состояния.
Лечение диабетической фетопатии
На протяжении всей беременности женщине необходимо самостоятельно контролировать гликемию, а также артериальное давление. Если требуется – назначают инсулинотерапию. Для профилактики женщина должна проверять уровень сахара ежедневно, период проверки – каждые 3 часа (не более 4-х часов). В целях корректировки уровня гликемии используется глюкоза или инулин (во избежание гипогликемии).
Немаловажным фактором является соблюдение диеты. Она должна быть сбалансирована, и включать в себя необходимые для полноценного развития плода витамины и микроэлементы (можно принимать дополнительно разрешенные аптечные препараты). Соблюдая диету, женщина не должна превышать потребление 2800–3200 ккал в сутки, также не стоит пренебрегать советами своего лечащего врача. Питание должно составлять минимум жирной пищи, ближе к родоразрешению рацион питания беременной необходимо разнообразить легкоусвояемыми углеводами.
Во время родоразрешения
Изначально с помощью ультразвукового исследования следует определить, когда подойдет оптимальный срок родоразрешения. При нормальном течении беременности, без каких-либо осложнений, роды будут более благоприятны на 37 неделе. Если существует риск угрозы жизни или подрыва здоровья будущей мамочки или ребенка, роды спровоцируют ранее 36 недель. При необходимости назначаются ранние сроки, как правило, это происходит при 100% угрозе жизни мамочки, к сожалению, в таких случаях о спасении жизни плода речь даже не ведется.
Подобные радикальные меры предпринимаются при таких осложнениях:
- осложненный гестоз;
- многоводие;
- наличие ангиопатии;
- недостаточность почек;
- диабетическая нефропатия;
- гипоксия растущего младенца;
- патология жизнедеятельности ребенка внутри утробы;
- устойчиво повышенная гипергликемия и т.п.
Отслеживание гликемии во время родоразрешения – является обязательным и необходимым. Во время сужения маточных стенок организмом поглощается довольно большой объем глюкозы, и если уровень сахара в крови на низкой отметке, то у рожающей женщины практически не будет энергии, что существенно осложнит роды, во время которых велика вероятность потери сознания, или того хуже – впадение в гипогликемическую кому.
Время родов не должно превышать 8–10 часов. В таком случае, кесарево сечение – единственный вариант, для успешного извлечения плода, за которым следует медикаментозное лечение антибиотиками. Если роды затянулись, специалисты считают необходимым ввод раствора соды, дабы предупредить формирование кетоацидоза у беременной. При токсикозе, во время родов, неизбежным решением будет назначение содовых клизм и кислородных ингаляций.
После родов
В целях избежать развития гипогликемии и других осложнений из-за нее, по истечении получаса после родов, новорожденному вводят раствор глюкозы (5%). Каждые 2 часа необходимо кормить ребенка материнским молоком.
Это явление довольно часто наблюдается у новорожденных, связано оно с прекращением поступления привычной нормы глюкозы в кровь от матери, и предупредить такое состояние способно материнское молоко, т. к. оно насыщено в полной мере необходимыми питательными веществами.
Профилактика диабетической фетопатии
Профилактические действия, как несложно догадаться, сводятся к одному – до зачатия ребенка (приблизительно от 4 месяцев до полугода) женщина необходимо наладить компенсацию сахарного диабета в организме, для сохранения гликемии в норме как до, так и на протяжении беременности. Это значит, что за полгода нужно соблюдать предписанную доктором диету, без пропуска каких-либо пунктов и пренебрежения «невкусной пищей».
Ни в коем случае нельзя забывать ежедневно и внимательно следить за уровнем глюкозы в крови, не допуская гипогликемии или гипергликемии, соблюдая назначенную дозировку инсулина, подходящую под определенный вид диеты, назначенной специалистом.
Нельзя пренебрегать ультразвуковыми исследованиями. УЗИ может вовремя предупредить о неблагоприятных развитиях, к примеру, диабетической фетопатии. Строго соблюдайте все рекомендации и предписания акушера-гинеколога!
Фетопатия плода при гестационном сахарном диабете беременных
Беременность у женщин с нарушением метаболизма глюкозы требует постоянного врачебного контроля, так как из-за повышенного сахара крови у ребенка могут возникать множественные патологии, иногда несовместимые с жизнью. Фетопатия плода включает в себя аномалии развития органов, врожденные заболевания, асфиксию в утробе и сразу после рождения, преждевременные роды и травмы во время них, обусловленные чрезмерным весом ребенка.
Причиной фетопатии могут стать диабет 1 типа, гестационный диабет, начальные изменения в обмене веществ — нарушение толерантности к глюкозе, а с учетом тенденции омоложения заболевания и диабет 2 типа. Всего век назад девочки с диабетом просто не доживали до фертильного возраста. И даже с появлением препаратов инсулина забеременеть и успешно выносить ребенка могла только каждая двадцатая женщина, из-за высокого риска врачи настаивали на аборте. Сахарный диабет практически лишал женщину возможности стать матерью. Сейчас благодаря современной медицине вероятность родить здорового малыша при достаточной компенсации заболевания составляет около 97%.
Диабетическая фетопатия плода — что это такое?
К диабетической фетопатии относят патологии, возникающие у плода вследствие постоянной или периодической гипергликемии у матери. Когда терапия сахарного диабета недостаточна, нерегулярна или вообще отсутствует, нарушения развития у ребенка начинаются уже с 1 триместра. Исход беременности мало зависит от срока заболевания диабетом. Решающее значение имеют степень его компенсации, своевременная коррекция лечения, учитывающая гормональные и метаболические изменения во время вынашивания ребенка, наличие осложнений диабета и сопутствующих заболеваний на момент зачатия.
Правильная тактика лечения при беременности, разработанная грамотным врачом, позволяет добиться стабильно нормальной глюкозы крови – о норме сахара в крови. Диабетическая фетопатия у ребенка в этом случае отсутствует полностью или наблюдается в минимальном объеме. Если нет серьезных внутриутробных пороков развития, своевременная терапия сразу после рождения позволяет скорректировать недостаточное развитие легких, устранить гипогликемию. Обычно нарушения у детей с легкой степенью диабетической фетопатии устраняются уже к концу неонатального периода (первый месяц жизни).
Если при беременности часто возникала гипергликемия, периоды низкого сахара чередовались с кетоацидозом, у новорожденного могут наблюдаться:
- повышенный вес,
- расстройства дыхания,
- увеличение внутренних органов,
- проблемы с сосудами,
- нарушения жирового обмена,
- отсутствие или недоразвитие позвонков, копчика, бедренных костей, почек,
- пороки сердца и мочевыводящей системы,
- нарушение формирования нервной системы, больших полушарий мозга.
У женщин с некомпенсированным сахарным диабетом во время вынашивания ребенка наблюдаются тяжелые гестозы, резкое прогрессирование осложнений, особенно нефропатии и ретинопатии, часты инфицирования почек и родовых путей, высоковероятны гипертонические кризы и инсульты.
Чем чаще возникает гипергликемия, тем выше риск прерывания беременности — в 4 раза по сравнению со средними показателями на ранних сроках. Чаще начинаются преждевременные роды, на 10% выше риск рождения мертвого ребенка.
Основные причины возникновения
Если в крови матери избыток сахара, он будет наблюдаться и у плода, так как глюкоза способна проникать через плаценту. Она непрерывно поступает к ребенку в количестве, превышающем его энергетические потребности. Вместе с сахарами проникают аминокислоты и кетоновые тела. Гормоны поджелудочной железы (инсулин и глюкагон) в кровь плода не переносятся. Вырабатываться в организме ребенка они начинают только с 9-12 недели беременности. Таким образом, первые 3 месяца закладка органов и их рост происходит в сложных условиях: глюкоза засахаривает белки тканей, свободные радикалы нарушают их строение, кетоны отравляют формирующийся организм. Именно в это время образуются пороки сердца, костей, мозга.
Когда у плода начинает вырабатываться собственный инсулин, его поджелудочная железа становится гипертрофированной, из-за избытка инсулина развивается ожирение, нарушается синтез лецитина.
| Причина фетопатии при диабете | Негативное влияние на новорожденного |
| Гипергликемия | Молекулы глюкозы способны связываться с белками, что нарушает их функции. Высокий уровень сахара в сосудах препятствует их нормальному росту и тормозит процессы восстановления. |
| Избыток свободных радикалов | Особенно опасен при закладке органов и систем плода — в большом количестве свободные радикалы способны изменить нормальную структуру тканей. |
| Гиперинсулинемия в сочетании с повышенным поступлением глюкозы | Увеличенная масса тела новорожденного, усиленный рост из-за избытка гормонов, увеличение объема органов, несмотря на их функциональную незрелость. |
| Изменения в синтезе липидов | Дистресс-синдром новорожденных — нарушение дыхания из-за слипания альвеол легких. Происходит из-за недостатка сурфактанта – вещества, выстилающего легкие изнутри. |
| Кетоацидоз | Токсическое воздействие на ткани, гипертрофия печени и почек. |
| Гипогликемия из-за передозировки препаратов | Недостаточное снабжение плода питательными веществами. |
| Ангиопатия у матери | Гипоксия плода, изменение состава крови — увеличение числа эритроцитов. Задержка развития вследствие плацентарной недостаточности. |
Симптомы и признаки фетопатии
Диабетическая фетопатия у новорожденных хорошо видна визуально, такие дети значительно отличаются от здоровых малышей. Они крупнее: 4,5-5 кг и более, с развитым подкожным жиром, большим животом, часто отекшие, с характерным лунообразным личиком, короткой шеей. Плацента также гипертрофирована. Плечи ребенка гораздо шире головки, конечности кажутся короткими по сравнению с телом. Кожа красная, с синюшным оттенком, часто наблюдаются мелкие кровоизлияния, напоминающие сыпь. У новорожденного обычно присутствует чрезмерное оволосение, он обильно покрыт смазкой.
Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость – Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы, по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до 6 июля могут получить средство – БЕСПЛАТНО!
Сразу после рождения могут наблюдаться следующие симптомы:
- Расстройства дыхания из-за того, что легкие не могут расправиться. В последующем возможны остановки дыхания, одышка, частые громкие выдохи.
- Желтуха новорожденных, как признак патологии печени. В отличие от физиологической желтухи, самостоятельно не проходит, а требует лечения.
- В тяжелых случаях могут наблюдаться недоразвитие ног, вывихи бедер и стоп, сращивание нижних конечностей, неправильное строение гениталий, уменьшение объема головы из-за недоразвития мозга.
Из-за резкого прекращения поступления сахара и избытка инсулина у новорожденного развивается гипогликемия. Ребенок бледнеет, у него уменьшается тонус мышц, затем начинаются судороги, падает температура и давление, возможна остановка сердца.
Необходимая диагностика
Диагноз диабетической фетопатии ставится в период беременности на основании данных о гипергликемии у матери и наличии у нее сахарного диабета. Патологические изменения у плода подтверждаются ультразвуковыми исследованиями.
В 1 триместре на УЗИ обнаруживается макросомия (увеличенные рост и вес ребенка), нарушенные пропорции тела, большой размер печени, избыток околоплодных вод. Во 2 триместре с помощью ультразвука можно выявить пороки нервной системы, костных тканей, органов пищеварения и мочевыделения, сердца и сосудов. После 30 недели беременности на УЗИ видны отечные ткани и избыточное количество жира у ребенка.
Также беременной с сахарным диабетом назначают ряд дополнительных исследований:
- Биофизический профиль плода представляет собой фиксацию активности ребенка, его дыхательных движений и ритма сердца. При фетопатии ребенок активнее, промежутки сна короче обычного, не более 50 минут. Могут наблюдаться частые и длительные замедления сердцебиения.
- Доплерометрия назначается на 30 неделе для оценки функции сердца, состояния сосудов плода, достаточности кровотока в пуповине.
- КТГ плода для оценки наличия и частоты сердцебиения на больших сроках, выявления гипоксии.
- Анализы крови начиная со 2 триместра каждые 2 недели для определения гормонального профиля беременной.
Диагностика диабетической фетопатии у новорожденного проводится на основании оценки внешнего вида ребенка и данных анализов крови: увеличенного числа и объема эритроцитов, повышенного уровня гемоглобина, падения сахара до 2,2 ммоль/л и ниже спустя 2-6 часов после рождения.
Как лечить диабетическую фетопатию
Рождение ребенка с фетопатией у женщины, больной сахарным диабетом, требует особой медицинской помощи. Начинается она еще во время родов. Из-за крупного плода и высокого риска гестоза обычно назначают плановые роды на 37 неделе. Более ранние сроки возможны только в тех случаях, когда дальнейшая беременность угрожает жизни матери, так как выживаемость недоношенного ребенка с диабетической фетопатией очень низка.
Из-за высокой вероятности гипогликемии у матери во время родов регулярно отслеживается уровень глюкозы крови. Низкий сахар своевременно корректируется путем внутривенного ведения раствора глюкозы.
В первое время после появления на свет лечение малыша с фетопатией заключается в коррекции возможных нарушений:
- Поддержание в норме уровня глюкозы. Назначают частые кормления каждые 2 часа, лучше материнским молоком. Если этого недостаточно для устранения гипогликемии, внутривенно небольшими порциями вводят 10% раствор глюкозы. Ее целевой уровень в крови ребенка – около 3 ммоль/л. Большего повышения не требуется, так как необходимо, чтобы гипертрофированная поджелудочная железа перестала вырабатывать излишки инсулина.
- Поддержка дыхания. Для поддержки дыхания используют различные методы оксигенотерапии, возможно введение препаратов сурфактанта.
- Отслеживание температуры. Температура тела ребенка с диабетической фетопатией поддерживается на постоянном уровне 36,5 -37,5 градусов.
- Коррекция электролитного баланса. Недостаток магния восполняется 25% раствором сульфата магния, нехватка кальция – 10% раствором глюконата кальция.
- Ультрафиолет. Терапия желтухи заключается в сеансах ультрафиолетового облучения.
Какие бывают последствия
У новорожденных с диабетической фетопатией, которым удалось избежать врожденных пороков развития, симптомы заболевания постепенно деградируют. К 2-3 месяцам такого малыша трудно отличить от здорового. Вероятность заболеть в дальнейшем сахарным диабетом у него невысока и объясняется в основном генетическими факторами, а не наличием фетопатии в младенчестве.
Дети, рожденные от матерей с сахарным диабетом, часто имеют склонность к ожирению и нарушения липидного обмена. К 8-летнему возрасту масса тела у них обычно выше средней, в крови повышено содержание триглицеридов и холестерина.
Диабетическая фетопатия
Диабетическая фетопатия — симптомокомплекс, развивающийся у детей, рожденных от матерей с сахарным диабетом (СД) или гестационным диабетом. Основные симптомы у новорожденных — избыточная масса тела, дыхательные расстройства, врожденные аномалии развития и стойкое снижение сахара в крови. Диагностика включает общеклинические и биохимические анализы, УЗИ внутренних органов, ЭКГ, рентген органов грудной клетки. Лечение симптоматическое, включает в себя инфузионную терапию, введение растворов глюкозы, электролитов, дыхательную поддержку, фототерапию.
МКБ-10
Общие сведения
Диабетической фетопатией (ДФ) страдают новорожденные от матерей, диабет у которых плохо поддавался коррекции при беременности. Нарушения внутриутробного развития связаны с влиянием на плод материнской гипергликемии ‒ высокого сахара крови. Несмотря на возможности современной медицины, у трети беременных с СД рождаются дети с симптомами диабетической фетопатиии. Частота ДФ в неонатологии составляет 3,5-8%. Причем почти 2% младенцев имеют несовместимые с жизнью патологии. В литературе можно встретить синонимы диабетической фетопатии: «синдром новорожденного от матери с гестационным диабетом» или «синдром младенца от матери, которая страдает сахарным диабетом»
Причины
Диабетическая фетопатия плода развивается, если уровень сахара у беременной стабильно выше 5,5 ммоль/л. Риск формирования ДФ зависит от тяжести и степени компенсации диабета у матери. Чаще всего декомпенсированным течением сопровождается инсулинозависимый СД (1-го типа), реже ‒ инсулинонезависимый диабет (2-го типа). В ряде случаев ДФ развивается на фоне транзиторного диабета беременных (гестационного СД).
Если первые два вида диабета – это хронические состояния, существующие независимо от беременности, то гестационный СД дебютирует после 20-й недели гестации. Вероятность ДФ повышается у детей, матери которых имеют факторы риска:
Также играет роль верно подобранная схема сахароснижающих препаратов. Причем важна не только дозировка, но и режим приема лекарства женщиной, своевременная коррекция схемы в зависимости от течения беременности, соблюдение диеты, приверженность к лечению.
Патогенез
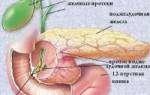
В основе диабетической фетопатии ‒ дисбаланс в маточно-плацентарно-плодовой системе. Запускается каскад гормональных реакций, которые оказывают патологическое влияние на рост и развитие будущего младенца. На фоне материнской гипергликемии глюкоза транспортируется к плоду в количестве, превышающем его потребности. Поскольку инсулин не проникает через плаценту, поджелудочная железа плода начинает активно продуцировать собственный гормон. Гиперинсулинизм плода стимулирует гиперплазию тканей.
Как результат, возникает макросомия (крупные размеры плода) с диспропорциональным отложением жира, увеличением сердца, печени, надпочечников. Но активность этих органов у плода низкая вследствие функциональной незрелости. То есть рост систем организма опережает их функциональное развитие. Высокие темпы роста требуют большего потребления кислорода тканями. Так развивается хроническая кислородная недостаточность.
Гиперинсулинизм тормозит дозревание ЦНС и легких. Поэтому с первых суток жизни у младенца развиваются дыхательные и неврологические расстройства. Если избыточное поступление глюкозы происходит в первом триместре беременности, то под влиянием гипергликемии у плода формируются пороки развития.
Симптомы диабетической фетопатии
Различают несколько симптомокомплексов заболевания. Клиника зависит от сроков развития диабетической фетопатии. Поражение до 12-ти недель гестации вызывает врожденные аномалии, задержку внутриутробного развития, гибель плода. Такое состояние называют диабетической эмбриофетопатией. Поражение после 12-й недели провоцирует полисистемную недостаточность, эндокринные нарушения, макросомию.
Дети с диабетической фетопатией в 2/3 случаев рождаются с избыточной массой тела. Это крупные (свыше 4 кг) или гигантские (свыше 5 кг) плоды. Макросомия влечет за собой родовой травматизм, поэтому нередко сочетание ДФ с асфиксией, переломами ключицы, внутричерепными кровоизлияниями. Треть новорожденных на фоне диабетической фетопатии имеют задержку физического развития. Их масса, длина, окружность груди и головы ниже среднестатистических.
Характерный внешний вид младенцев: лицо одутловатое, шея короткая и толстая, багровый колорит кожи. При осмотре отмечается увеличение печени и селезенки, отеки конечностей, нарушение ритма сердца. Несмотря на внушительные размеры, функционально дети напоминают недоношенных. Это связано с незрелостью тканей на фоне ускоренного развития. Такие новорожденные вялые, со сниженным мышечным тонусом, угнетенными рефлексами.
В периоде неонатальной адаптации типично затяжное течение желтухи, синдром угнетения ЦНС. Часто возникают проблемы со вскармливанием, дети быстро теряют первоначальный вес и долго его восстанавливают. Сразу после рождения могут развиться респираторные нарушения, сопровождаемые одышкой, кислородозависимостью. В 25% случаев диагностируется кардиопатия с сердечной недостаточностью.
Из-за повышенного внутриутробно уровня инсулина несколько суток после рождения сохраняется гипогликемия. Клинически она проявляется апатией, сонливостью, отказом от еды. При тяжелой гипогликемии формируется судорожная готовность, развиваются судороги. Типичные аномалии развития: синдром каудальной дисгенезии (отсутствие или недоразвитие крестцового и копчикового отделов позвоночника), пороки сердца, аплазия почек, удвоение мочеточников.
Осложнения
Примерно у 25-30% младенцев с явлениями диабетической фетопатии отмечаются неврологические дисфункции в будущем. Из них 2-3% детей имеют такие тяжелые патологии, как ДЦП, эпилепсия. Треть новорожденных угрожаемы по нарушению углеводного обмена, у 2% развивается ювенильный сахарный диабет. Функциональные расстройства со стороны сердечно-сосудистой системы сохраняются у половины детей с ДФ.
Диагностика
Диагностика диабетической фетопатии при наличии характерных признаков не составляет большой сложности. Патология может быть заподозрена уже на сроке 22- 24 недели при проведении УЗИ плода. Окончательный диагноз устанавливают в родильном доме на основании данных осмотра и обследования. Алгоритм диагностических мероприятий:
- Сбор материнского анамнеза. Имеются данные за сахарный диабет, гестационный диабет или нарушение толерантности к глюкозе во время последней гестации. Беременность протекает на фоне гестоза, плацентарной недостаточности. Характерны чередования эпизодов гипогликемии с гипергликемией.
- Антропометрияноворожденного. Производится измерение массы, длины тела, окружностей головы и груди. Обычно полученные цифры выше среднестатистических по специальным оценочным таблицам. По педиатрическим перцентильным графикам антропометрические показатели новорожденных с ДФ выходят за 90-й перцентиль.
- Клинический осмотр. У новорожденного типичный вид: излишнее отложение жира на туловище, относительно короткие конечности. Лицо ребенка лунообразное, кожа багрового цвета. Пальпаторно определяется увеличение печени, селезенки, при перкуссии расширены границы сердечной тупости. Развивается клиника дыхательной недостаточности (учащение ЧД, раздувание крыльев носа). При осмотре могут быть заподозрены или выявлены врожденные пороки.
- Лабораторные данные. Характерный признак ДФ — гипогликемия (глюкоза ниже 2,6-2,2 мМоль/л). Она появляется с первых часов жизни и сохраняется на протяжении 3-х суток и более. Также отмечаются полицитемия (увеличение уровня гемоглобина, эритроцитов, гематокрита), снижение кальция и магния в крови.
- Инструментальное обследование. ЭКГ, УЗИ сердца — данные за гипертрофию миокарда, кардиопатию или порок сердца. Рентгенография ОГК — увеличение размеров сердца, при сопутствующей недоношенности — данные за болезнь гиалиновых мембран.
Обычно диагноз устанавливает неонатолог, по необходимости к оценке состояния новорожденного подключается детский эндокринолог. В ходе обследования ДФ дифференцируют с транзиторной гипогликемией, синдромом Беквита-Видемана. Если у новорожденного на первый план выходят нарушения дыхания, то нужно исключить врожденную пневмонию, сепсис.
Лечение диабетической фетопатии
Реанимационные мероприятия
Если ребенок с ДФ рождается в состоянии асфиксии, в первую очередь требуется проведение реанимационного пособия. Производится санация ротоглотки, носоглотки, вспомогательная вентиляция мешком и маской, подача кислорода. Если состояние младенца не улучшается, то проводится интубации трахеи и искусственная вентиляция легких аппаратом. Если на фоне асфиксии возникает брадикардия, начинают непрямой массаж сердца, вводят внутривенно раствор адреналина.
Новорожденные с признаками диабетической фетопатии функционально незрелые, поэтому при уходе за ними руководствуются принципами выхаживания недоношенного ребенка:
- перевод в палату/отделение патологии новорожденных;
- профилактика переохлаждения (кувез, столик с подогревом);
- вскармливание альтернативными методами (из бутылочки, через желудочный зонд). Для кормления используется материнское молоко, при его отсутствии — адаптированная молочная смесь.
Симптоматическое лечение
Терапия диабетической фетопатии посиндромная. Так как симптомы очень вариабельны, то и схема терапии индивидуальна. Основная проблема детей при диабетической фетопатией — гипогликемия. Для ее коррекции используют растворы глюкозы — 10% или 12,5%. Вводят глюкозу струйно и в виде длительной инфузии. При неэффективности такой схемы терапии подключают антагонисты инсулина (глюкагон, гидрокортизон).
Коррекцию гипогликемии проводят под постоянным мониторингом сахара крови. Важно поддерживать его на уровне выше 2,6 ммоль/л. При нарушениях концентрации электролитов крови внутривенно вводят растворы 10% глюконата кальция и 25% сульфата магния.
При полицитемии проводят инфузионную терапию или частичное заменное переливание крови. Желтуху лечат с помощью ламп фототерапии. Дыхательные расстройства в зависимости от тяжести требуют кислородотерапии или ИВЛ. При кардиомиопатии, сердечной недостаточности применяют сердечные гликозиды, бета-адреноблокаторы. Седативные препараты используют для купирования судорог.
Хирургическое лечение применяется для коррекции врожденных пороков развития. Исходя из вида аномалии и состояния ребенка, вмешательство проводится экстренно или планово. Чаще всего выполняются операции по поводу пороков сердца.
Прогноз и профилактика
Прогноз у детей с диабетической фетопатией без врожденных пороков, как правило, благоприятный. До 4-го месяца жизни признаки ДФ исчезают без последствий. Однако у детей сохраняется риск развития нарушений жирового и углеводного обмена, неврологических отклонений. Поэтому 1 раз в год рекомендуется проведение глюкозотолерантного теста, консультация детского невролога и эндокринолога.
Профилактика диабетической фетопатии — выявление беременных с разными типами диабета. Ведение беременности осуществляется совместно с эндокринологом. Важна адекватная коррекция сахара крови у будущей мамы. Родоразрешение предпочтительнее в перинатальных центрах или специализированных роддомах.
Признаки и методы диагностики диабетической фетопатии
Диабетическая фетопатия – что это?
Диабетической фетопатией называется состояние, при котором у ребенка в период внутриутробного развития появляются осложнения. Они спровоцированы повышенным уровнем сахара в крови беременной женщины. Чаще всего это происходит при латентном сахарном диабете или плохо компенсированной болезни.
Патогенез заболевания изучен давно, поэтому врачи без затруднений определяют фетопатию уже после первого триместра беременности. Смертность новорожденных с этой патологией значительно выше, чем у обычных детей после рождения. Поэтому важно уделять особое внимание женщинам с сахарным диабетом и тем, кто имеет склонность к данному заболеванию.
Фетопатия у новорожденного не считается самостоятельной патологией. Это состояние представляет целый симптомокомплекс нарушений в организме ребенка. Для женщин с сахарным диабетом первого типа риск развития врожденных патологий у будущего малыша превышен в 4 раза, чем среднестатистическое значение для популяции.
Причины развития
В развитии патогенеза фетопатии особое значение принимает состояние здоровья матери. У женщин встречаются разные формы сахарного диабета. Больше всего ребенок страдает при диабете первого типа. У матерей новорожденных с фетопатией в 80% случаев диагностировался гестоз второй половины беременности. До 10% женщин страдали сахарным диабетом второго типа. Первый диагностировался в половину реже.
Первый тип сахарного диабета оказывает неблагоприятное воздействие на развитие плода, вызывая его страдания на протяжении всей гестации. Отрицательное влияние болезни начинается со второго триместра и продолжается до родов.
Биологические и химические процессы в организме обеспечивают поступление питательных веществ, витаминов и минералов к ребенку от матери. Вместе с остальными веществами эмбрион получает глюкозу. В норме она составляет не более 20% от общего количества, содержащегося в материнском организме. На ранних сроках беременности из-за установления нового гормонального фона происходит снижение выработки сахара. Если женщина ранее использовала инсулин, то можно заметить снижение потребности в нем. Когда в матке формируется плацента, обмен веществ между мамой и малышом происходит непосредственно через кровь. В организм будущего ребенка поступает сахар, а инсулин отсутствует. Это приводит к избыточному содержанию глюкозы, что ведет к неблагоприятным последствиям.
Характерные признаки
Симптомы фетопатии определяются у новорожденного сразу. Яркость клинической картины позволяет своевременно принять меры для нормализации состояния младенца.
- Избыточный вес, который несвойственен для новорожденных детей. Из-за активного поступления глюкозы в организм ребенка поджелудочная железа матери стремится выделить больше инсулина. Под действием гормона происходит преобразование сахаров в жировую массу. Отложения локализуются на жизненно важных органах – сердце, печени, почках. Характерным признаком является скопление подкожно-жировой клетчатки в области живота, плечевого пояса, тазобедренного сустава.
- Угнетение дыхательной функции. После появления на свет дети с фетопатией испытывают трудности с дыханием. Проблемы появляются из-за того, что во время внутриутробного развития в легких недостаточно синтезируется сурфактант. Отсутствие вещества приводит к затруднению раскрытия легких.
- Резкая гипогликемия. После рождения ребенка и отсечения пуповины глюкоза перестает поступать в избыточном количестве. Одновременно сохраняются высокие показатели инсулина. Это состояние требует незамедлительного проведения терапии, поскольку может вызвать серьезные осложнения – неврологические патологии, умственные расстройства.
- Желтуха. Пожелтение кожных покровов происходит из-за накопления в организме билирубина. Печень младенца еще не может справиться с таким количеством биологического соединения.
Последствия фетопатии для детей после рождения могут быть связаны с нарушением минерального обмена. Нередко у них диагностируются неврологические отклонения.
Симптомы на УЗИ
В течение гестационного срока женщина не менее трех раз посещает кабинет ультразвуковой диагностики. Во время обследования специалист оценивает параметры эмбриона, его активность, развитие и прочие критерии. Важно, чтобы они соответствовали сроку гестации и не вызывали опасений.
Диабетическая фетопатия не возникает внезапно. Данное состояние можно определить задолго до рождения ребенка.
Ранняя диагностика позволяет подготовиться к рождению малыша с патологией и по возможности уменьшить неблагоприятное влияние глюкозы еще во время вынашивания.
Для младенца с фетопатией характерно обнаружение несоответствия установленному сроку беременности. При ультразвуковом обследовании видно, что ребенок имеет большой вес. Этот признак указывает на избыточное поступление глюкозы. При измерении окружности живота и головы определяются завешенные параметры, не укладывающиеся в стандартные нормы. У женщин с сахарным диабетом частым осложнением беременности бывает многоводие.
Реже бывает противоположный механизм развития осложнений. При избыточном использовании инсулина или неправильно рассчитанной дозе в начале беременности женщина сталкивается с задержкой развития эмбриона. Это происходит из-за малого объема поступающей глюкозы.
Методы коррекции
Если диагноз определен еще на этапе беременности, женщина должна пройти расширенное обследование. На основании полученных результатов регулируется доза инсулина и даются индивидуальные клинические рекомендации. Важным моментом, принимающим участие в нормализации показателей глюкозы, является питание. Ошибочно полагать, что уровень сахара повышается только от употребления сладкого.
Для женщин, вынашивающих ребенка с диабетической фетопатией, требуется подбор особого рациона и соблюдение правил питания на протяжении всего гестационного срока.
После рождения младенца врачи оценивают тяжесть его состояния. При необходимости принимаются следующие меры:
- вводится раствор глюкозы перорально или внутривенно – зависит от состояния малыша;
- назначаются препараты магния и кальция для капельного введения с целью нормализации минерального обмена;
- обработка кожных покровов ультрафиолетом или фототерапия рекомендуется при пожелтении эпидермиса и слизистых оболочек.
В дальнейшем ребенок должен регулярно обследоваться врачами. В первый год жизни анализ на сахар необходимо сдавать не реже одного раза в месяц. Это нужно для того, чтобы своевременно выявить развитие сахарного диабета и принять меры для его коррекции.
Прогноз для ребенка
При своевременной диагностике и проведении коррекционных мероприятий прогноз для ребенка благоприятный. Однако у детей с диабетической фетопатией на протяжении всей жизни сохраняется повышенный риск развития сахарного диабета. Поэтому особое внимание родители должны уделять его рациону питания и общему состоянию здоровья. Не следует игнорировать назначенные визиты к врачу. По возможности рекомендуется иметь домашний глюкометр, чтобы держать под контролем уровень глюкозы в разные периоды жизни.
При развитии сахарного диабета придерживаться здорового образа жизни и принимать назначенные медикаменты необходимо неукоснительно.
Основой профилактики диабетической фетопатии считается рациональный подход к новому состоянию и общему самочувствию. Если сахарный диабет диагностирован у женщины давно, перед планированием беременности необходимо пройти обследование и убедиться, что на данный момент нет противопоказаний для зачатия. Во время вынашивания следует соблюдать врачебные рекомендации, проходить скрининги и сдавать анализы. При беременности важно постоянно следить за уровнем глюкозы в крови и при необходимости корректировать дозы принимаемых лекарственных средств.