Билиарная патология что это
Билиарная патология и абдоминальная боль
Большинство заболеваний билиарного тракта сопровождается различной степенью выраженности болями. В настоящее время боль определяется как спонтанное субъективное ощущение, возникающее вследствие поступления в центральную нервную систему патологических импульсов с периферии, в отличие от болезненности, которая определяется при обследовании, например, пальпации [1]. При этом тип и степень выраженности боли не всегда находятся в прямой зависимости от интенсивности факторов, ее вызывающих.
Абдоминальная боль возникает как при функциональных, так и при органических заболеваниях желчного пузыря и желчных путей.
По механизму развития все функциональные нарушения билиарного тракта подразделяют на первичные и вторичные. При этом в структуре билиарных функциональных расстройств первичные нарушения занимают сравнительно небольшое место, их частота колеблется в пределах 10-15%.
Значительно чаще (в 85-90%) встречаются вторичные функциональные расстройства, возникающие в результате развития органической билиарной патологии.
Для диагностики заболеваний билиарного тракта применяются скриннинговые и уточняющие методы обследования. Для оценки функционального состояния желчного пузыря ведущим методом является ультразвуковое исследование с изучением фракции выброса после желчегонного завтрака. В настоящее время следует признать, что наиболее информативным методом в диагностике функциональных нарушений сфинктерного аппарата является динамическая холесцинтиграфия. Весьма перспективным методом можно считать и прямую раздельную манометрию общего желчного и панкреатического протоков.
Основными причинами возникновения абдоминальной боли при билиарной патологии является спазм гладкой мускулатуры, перерастяжение стенки желчного пузыря и желчных протоков в результате развития билиарной гипертензии, механическое раздражение стенки желчного пузыря и протоковой системы билиарным сладжем или конкрементом. В связи с этим различается и характер боли. Они могут возникать внезапно или усиливаться постепенно, продолжаться в течение минут или часов, сохраняться длительно или рецидивировать с различной периодичностью, быть локализованными или распространенными.
Тесная анатомо-функциональная взаимосвязь билиарной системы с гастропанкреатодуоденальной зоной обуславливает смешанный характер болей при билиарной патологии, при этом абдоминальная боль редко встречается в виде самостоятельного симптома, а часто сочетается с другой симптоматикой желудочно-кишечного тракта (тошнотой, рвотой, горечью во рту, изжогой, чувством переполнения в желудке, метеоризмом, поносами, запорами и т.д.)
Для купирования абдоминальной боли при билиарной патологии используют различные релаксанты гладкой мускулатуры. Широкое распространение получили антихолинергические средства, которые блокируют мускариновые рецепторы клеточной мембраны, в результате чего снижается внутриклеточная концентрация кальция, что в конечном итоге приводит к расслаблению мышечной клетки. Существенным недостатком являются известные побочные эффекты при применении антихолинэргических препаратов. Они противопоказаны при глаукоме, аденоме предстательной железы, беременности и т.д., что ограничивает применение их у значительной части больных.
В клинической практике часто применяют спазмолитические средства (дротаверин, бенциклан, папаверин), механизм действия которых сводится к ингибированию фосфодиэстеразы, активации аденилатциклазы. Однако эти препараты оказывают генерализованный эффект на всю гладкую мускулатуру, в том числе кровеносных сосудов и мочевыводящих путей. Спазмолитический эффект этих препаратов не продолжительный, а при длительном применении может развиваться гипомоторная дискинезия желчного пузыря и дисфункция сфинктерного аппарата желчных путей. В связи с чем эти препараты применяются кратковременно, в основном, для купирования болевого приступа.
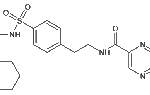
Среди миотропных спазмолитиков заслуживает внимание мебеверин гидрохлорид (Дюспаталин), который оказывает прямое блокирующее влияние на быстрые натриевые каналы клеточной мембраны миоцита, что нарушает приток натрия в клетку, в связи с этим замедляются процессы деполяризации и предотвращается последовательность событий, приводящих к мышечному спазму, а, следовательно, и к развитию болей.
Мебеверин гидрохлорид блокирует так же наполнение депо внеклеточным кальцием, поэтому при активации ?1- адренорецепторов в его присутствии депо вновь не заполняется. В связи с этим отток ионов калия из клетки является кратковременным, а стойкого снижения мышечного тонуса не происходит [2].
Таким образом, мебеверин гидрохлорид купирует спазм, но не вызывает стойкую атонию гладкой мускулатуры, т.е. не нарушает моторику желудочно-кишечного тракта.
Преимуществом мебеверина гидрохлорида перед указанными выше спазмолитическими средствами является то, что он не оказывает влияния на мускариновые рецепторы в связи с чем отсутствуют такие побочные эффекты как сухость во рту, нарушение зрения из-за спазма аккомодации, тахикардия, задержка мочи, а также не вызывает гипотонию.
Последними исследованиями показано, что мебеверин гидрохлорид оказывает положительный эффект при билиарной патологии [3,4]. Нами обследовано 20 больных ЖКБ (17 женщин и 3 мужчины, средний возраст 44,5±2,2 года) и 20 с постхолецистэктомическим синдромом (16 женщин и 4 мужчины, средний возраст 45,8±3,1 года). Жалобы на постоянные боли в правом подреберье давящего или распирающего характера предьявляли 31 пациент, у 9 они возникали приступообразно и носили интенсивный характер. У 32 пациентов отмечены диспепсические расстройства в виде чувства горечи во рту, тошноты, отрыжки. Все пациенты принимали Дюспаталин по 1 капсуле 2 раза в сутки. У больных ЖКБ через 7 дней боли в правом подреберье уменьшились у 14 (70%). Через 14 дней полностью исчезли у 17 пациентов (85%), а у 3 (15%) уменьшилась их продолжительность и интенсивность. У больных с постхолецистэктомическим синдромом (ПХЭС) в течение первой недели лечения интенсивность болей в правом подреберье снизилась у 13 (65%), а через 14 дней боли полностью исчезли у 8 (40%), значительно уменьшились по интенсивности и продолжительности у 10 (50%). Отсутствие положительной динамики в купировании болей отмечено только у 2 больных. По данным ЭГДС и компьютерной рН-метрии в 70% случаев исчезал выявленный до начала исследования дуодено-гастральный рефлюкс, что явилось причиной исчезновения диспепсических расстройств у этих больных. На фоне терапии у 3 из 5 пациентов ПХЭС с гипераминотрансфераземией отмечена нормализация показателей АСТ и АЛТ. По данным УЗИ из 11 пациентов с ПХЭС, исходно имевших расширенный от 9 до 14 мм общий желчный проток, у 5 через 2 недели лечения Дюспаталином зарегистрированы нормальные показатели его ширины, а у 4 наметилась тенденция к уменьшению просвета общего желчного протока. Побочных эффектов при применении Дюспаталина не отмечено ни у одного пациента.
Представляют интерес и новые данные, полученные Савельевым В.С. с соавт. [5]. Авторы убедительно показали, что на фоне приема Дюспаталина улучшается желчеотток и снижаются показатели уровней как общего холестерина (ХС), так и ХС липопротеинов низкой плотности.
Таким образом, на фоне лечения Дюспаталином у большинства больных ЖКБ и ПХЭС отмечается положительная динамика в клинической симптоматике, купируются боли и исчезают диспепсические расстройства. Устранение дисфункции сфинктера Одди способствует уменьшению билиарной гипертензии, что приводит к нормализации ширины просвета общего желчного протока, улучшению лабораторных показателей. Хороший клинический эффект и отсутствие побочных эффектов делают Дюспаталин препаратом выбора в лечении больных с билиарной патологией.
Литература
- Яковенко Э.П. Абдоминальный болевой синдром: этиология, патогенез и вопросы терапии. Клиническая фармакология и терапия, 2002, 11(1), с.1-4.
- Роль Дюспаталина в лечении функциональных заболеваний желудочно-кишечного тракта. РМЖ. Болезни органов пищеварения. Том 3, №2, 2002, с.70-72.
- Ильченко А.А., Селезнева Э.Я. Мебеверин в купировании болей при желчнокаменной болезни. Экспериментальная и клиническая гастроэнтерология, 2002, №3, с.57-58.
- Ильченко А.А., Быстровская Е.В. Опыт применения Дюспаталина при функциональных нарушениях сфинктера Одди у больных, перенесших холецистэктомию. Экспериментальная и клиническая гастроэнтерология, 2002, №4, с.21-22.
- Савельев В.С., Петухов В.А., Каралкин А.В., Фомин Д.К. Внепеченочные билиарные дисфункции при липидном дистресс-синдроме: этиопатогенез, диагностика и принципы лечения. РМЖ. Болезни органов пищеварения. Том 4, №2, 2002, с.62-69.
Билиарный панкреатит
Билиарный панкреатит – это хроническое воспалительное заболевание поджелудочной железы, которое возникает в результате поражения печени и ЖВП (желчевыводящих протоков). Проявляется желчной коликой, диспепсическими явлениями, желтухой, сахарным диабетом и снижением веса. Диагноз ставится после проведения УЗИ гепатобилиарной системы, КТ или МРТ органов брюшной полости, ряда функциональных тестов. Назначается медикаментозная терапия. Обязательным условием для излечения является соблюдение строгой диеты и отказ от спиртного. Хирургическое вмешательство проводится при наличии конкрементов в желчном пузыре.
МКБ-10
Общие сведения
Билиарный панкреатит – персистирующее заболевание поджелудочной железы, тесно связанное с воспалительными и другими заболеваниями гепатобилиарной системы. Во всем мире заболеваемость панкреатитом за последние десятки лет выросла более чем в два раза; при этом в России этот показатель среди взрослых возрос в три раза, а среди детей – в четыре. Одним из наиболее частых условий возникновения хронического панкреатита является ЖКБ (желчнокаменная болезнь) – панкреатит при ней выявляется в 25-90% случаев.
Обострения заболевания обычно связаны с миграцией камня по желчевыводящим путям. В этой ситуации больному рекомендуется оперативное лечение. Если же пациент отказывается от операции, его следует предупредить о том, что при повторной колике объем вмешательства может быть намного шире. Своевременное лечение заболеваний желчевыводящих протоков приводит к снижению частоты панкреатитов билиарного генеза.
Причины
Еще более тридцати лет назад ведущие специалисты-гастроэнтерологи указывали, что заболевания желчевыводящих путей являются причиной развития панкреатита более чем у 60% больных. Билиарный панкреатит может возникать при следующих заболеваниях: ЖКБ, аномалии строения желчных и панкреатических протоков, дискинезия желчного пузыря, ДЖВП, хронический холецистит, цирроз печени, патология фатерова соска (воспаление, спазм, стриктура, закупорка камнем). Спровоцировать обострение хронического панкреатита может прием продуктов или медикаментов, обладающим желчегонным действием, резкое похудание.
Патогенез
Существует несколько механизмов развития билиарного панкреатита. Первый реализуется посредством распространения инфекции с ЖВП на поджелудочную железу по лимфатическим путям. Второй возникает при наличии камней в общем желчном протоке, приводящих к развитию гипертензии в протоках панкреас с последующим отеком поджелудочной железы.
Третий механизм заключается в забрасывании желчи в панкреатические протоки при патологии фатерова сосочка (места открытия общего протока печени и панкреас в двенадцатиперстную кишку). В результате происходит повреждение самих протоков и ткани поджелудочной железы, развивается воспалительный процесс. Последний будет усугубляться при воспалительных заболеваниях печени, поскольку при них в забрасываемой в панкреас желчи содержится огромное количество свободных радикалов и перекисных соединений, которые значительно повреждают панкреас.
Исследования в области современной гастроэнтерологии открыли еще один механизм воспалительного процесса при билиарном панкреатите – формирование билиарного сладжа. При холецистите и последующей дисфункции желчного пузыря нарушается физико-химическое состояние желчи, некоторые ее компоненты выпадают в осадок с формированием микрокамней – это и есть билиарный сладж. При продвижении по ЖВП этот осадок травмирует слизистую, вызывая сужение протоков и фатерова сосочка. Стеноз последнего приводит к нарушению выделения желчи в 12-ти перстную кишку и ее забросу в панкреатические протоки, а также к застою секрета в протоках панкреас.
В следствие застоя, активация содержащихся в секрете панкреатических ферментов происходит не в полости кишечника, а в протоках. Повреждается защитный барьер панкреас, и инфекция легко проникает в ткань железы. Крупные камни желчного пузыря могут вызывать закупорку общего желчного протока или сфинктера Одди, что тоже приведет к рефлюксу желчи в протоки поджелудочной железы.
Симптомы билиарного панкреатита
Клиника данного заболевания сходна с другими болезнями ЖКТ: язвой желудка и двенадцатиперстной кишки, опухолями кишечника, антральным гастритом, вирусным гепатитом, опухолями панкреас, хроническим бескаменным холециститом и другими. Поэтому при наличии нижеперечисленных симптомов следует в первую очередь исключить эти заболевания, к тому же они могут поддерживать хронический воспалительный процесс в поджелудочной железе.
В 90% случаев доминирующим при панкреатите является болевой синдром. Боли в животе могут локализоваться в эпигастрии, иррадиировать в оба подреберья, правое плечо, спину. Обычно боли появляются через 2-3 часа после еды или ночью, иногда сразу после употребления газированных напитков, провоцирующих спазм сфинктера Одди. Чаще всего боль возникает после нарушения диеты – употребления жирной, жареной, острой и экстрактивной пищи. Боли могут сопровождаться повышением температуры, тошнотой, появлением горечи во рту. При полной закупорке фатерова соска камнем появляется механическая желтуха – окрашивается кожа, слизистые.
При развитии воспалительного процесса в тканях поджелудочной железы нарушается ее эндо– и экзокринная функция. Эндокринные расстройства характеризуются нарушениями обмена углеводов (гипергликемией или гипогликемией во время приступа), а экзокринные – ферментной недостаточностью поджелудочной железы с последующими сбоями в пищеварении. У пациента отмечается жидкий стул несколько раз в сутки, при этом кал сероватой окраски, жирный, зловонный. Беспокоит метеоризм, бурчание в животе. Диспепсические явления также включают отрыжку, изжогу, снижение аппетита. На фоне поноса, повышенной потери жиров, нарушения пищеварения происходит снижение массы тела. Нарастают явления недостаточности витаминов и минералов.
Осложнения
Билиарный панкреатит при отсутствии должного лечения может иметь ряд осложнений. К ранним относят нарушение функции других органов и систем (шок, острая печеночная недостаточность, ОПН, дыхательная недостаточность, энцефалопатия, желудочно-кишечные кровотечения, непроходимость кишечника, абсцесс панкреас, панкреонекроз, диабетическая кома, желтуха механического генеза) и поздние осложнения (псевдокисты, асцит, свищи, сужение кишечника).
Диагностика
В клинических и биохимических анализах крови при хроническом билиарном панкреатите отмечаются воспалительные изменения, повышение уровня билирубина, холестерина и щелочной фосфатазы, снижение и нарушение соотношения основных белков. Уровень амилазы в крови и моче повышается в 3-6 раз. Изменения в копрограмме обычно наступают после утраты функции более чем 90% экзокринных клеток: это непереваренные мышечные волокна, крахмал, нейтральный жир. Проводится ряд тестов с введением в желудок веществ, которые под действием панкреатических ферментов должны расщепляться с высвобождением специфических маркеров. По наличию этих маркеров в крови судят о внешнесекреторной функции поджелудочной железы.
Проведение УЗИ гепатобилиарной системы и УЗИ поджелудочной железы позволяет оценить наличие конкрементов в ЖВП и панкреатических протоках, общее состояние поджелудочной железы. Наиболее эффективно в плане выявления камней эндоскопическое или внутрипротоковое УЗИ. Более информативным методом (до 90%) является КТ желчевыводящих путей, особенно, если она проводится с введением контрастного вещества. ЭРХПГ и МРПХГ также широко используются в диагностике заболеваний желчевыводящих и панкреатических протоков.
Лечение билиарного панкреатита
В лечении принимает участие не только гастроэнтеролог, но и эндоскопист, хирург. Главным условием прекращения прогрессирования заболевания и предупреждения обострений является излечение основного заболевания. При необходимости проводится удаление камней или улучшение состояния фатерова соска (желательно эндоскопическим методом).
При обострении патологии лечение должно включать снятие болевого синдрома (анальгетики и спазмолитики), коррекцию внешней и внутренней секреторных функций поджелудочной железы, дезинтоксикацию, профилактику инфекционных осложнений (антибиотики). Обычно в первые трое суток обострения рекомендуется лечебное голодание, следует пить негазированные щелочные минеральные воды. После возобновления питания следует ограничить количество жиров в рационе, строго учитывать прием углеводов. Пища должна приниматься частыми порциями, с соблюдением механического и термического щажения.
Для уменьшения разрушительного действия активированных панкреатических ферментов назначается соматостатин, ингибиторы протонной помпы, ингибиторы протеаз. Для восстановления ферментативной дисфункции поджелудочной железы назначаются микросферические ферменты, а для нормализации уровня сахара в крови – сахароснижающие средства. Хирургическое лечение проводится только при наличии конкрементов и патологии сфинктера Одди.
Прогноз и профилактика
Прогноз билиарного панкреатита при своевременном лечении калькулезного холецистита и холангита благоприятный. Отказ от своевременной операции может привести к ухудшению процесса, при последующем обострении может потребоваться расширенное оперативное вмешательство. При несоблюдении диетических рекомендаций, отказе от лечения, употреблении алкоголя исход неблагоприятный.
Профилактикой данной формы хронического панкреатита является своевременная диагностика и лечение заболеваний гепатобилиарной системы, при необходимости – хирургическое удаление конкрементов. При наличии симптомов билиарного панкреатита для профилактики обострений следует соблюдать диету, избегать употребления желчегонных продуктов и медикаментов. Необходимо регулярно проходить обследование у гастроэнтеролога (ежегодно).
Билиарный панкреатит
Билиарный панкреатит рассматривается, как вторичное воспалительное поражение поджелудочной железы при патологии печени и желчных путей (гепатобилиарной системы). Это разновидность хронического панкреатического заболевания, при котором каждое обострение следует за или совпадает с приступами желчекаменной болезни (регистрируется по разным авторам от 25 до 90%).
Отмечается рост этого вида панкреатита среди взрослых в 3 раза, а у детей — в 4. Наблюдения связывают его с отказом пациентов от оперативного лечения при зарегистрированной миграции камня по желчевыводящим протокам из-за надежд на консервативную терапию.
Чаще болеют полные женщины. Некоторые авторы, утверждают, что билиарнозависимые изменения поджелудочной железы стоят на первом месте по частоте поражения, вытесняя алкогольный панкреатит.
В МКБ-10 практически не дается пояснения что такое билиарный панкреатит. По типу течения он может быть отнесен к острым и хроническим. А по коду К 86.1 — «прочие панкреатиты» без уточнения происхождения.
Механизм развития
Вовлечение в воспаление поджелудочной железы при болезнях печени, желчного пузыря и протоков возможно несколькими способами. Инфекция переходит на паренхиму железы по лимфатическим сосудам, панкреатит протекает по типу паренхиматозного, но захватывает протоки. Механическое препятствие в виде камня в общем желчном ходе создает повышенное давление, способствует застою секрета в главном протоке железы и ее отеку.
Нарушается работа фатерова сосочка двенадцатиперстной кишки, через который выходят вместе секрет поджелудочной железы и желчь. Создаются условия для заброса желчи в панкреатический проток с последующим воспалением. В данном случае имеет значение активный гепатит.
Патология печени вызывает переход в желчь значительного количества перекисных соединений и свободных радикалов. Они являются сильными поражающими факторами при попадании в ткань поджелудочной железы.
Образование билиарного сладжа (осадка) — возникает при холециститах и холангитах из-за нарушения физических и химических свойств желчи. Часть компонентов выпадает в осадок в виде солей, микрокамней. Двигаясь они травмируют слизистую, усиливают воспаление и отечность фатерова сосочка, закупоривают выход.
В результате желчь не поступает в двенадцатиперстную кишку, а перебрасывается в проток поджелудочной железы, где и так повышено давление из-за застоя. Следствием является активация ферментов панкреатического сока, разрушение защитного барьера, открытие ворот для инфекционных агентов.
Какие заболевания способствуют возникновению билиарного панкреатита?
Приведенные варианты патогенеза типичны для многих болезней гепатобилиарной системы. Поэтому билиарнозависимый панкреатит возникает как дополнение и осложнение:
- желчекаменной болезни (в 2/3 случаев);
- врожденных аномалий желчных и панкреатических протоков;
- нарушения моторной функции (дискинезии) желчного пузыря и путей;
- хронического холецистита;
- гепатитов и цирроза печени;
- локальной патологии фатерова соска в связи с воспалением, спастическим сокращением, закупоркой камнем, рубцовыми изменениями;
- паразитарных поражений печени и желчного пузыря.
Провоцирующими факторами могут быть:
- нарушение питания, употребление продуктов, стимулирующих желчевыделение;
- лечение медикаментами с желчегонными свойствами;
- резкое снижение веса.
Билиарнозависимый панкреатит протекает в острой или чаще в хронической форме. Острый — возникает на фоне приступа желчекаменной болезни, резко утяжеляет состояние больного, является причиной летальных исходов. Хронический — длится до полугода и более. Обострения сменяются ремиссиями. Исход зависит от результатов лечения желчных путей, соблюдения диеты.
Симптомы билиарного панкреатита
Самыми типичными проявлениями билиарного панкреатита являются: болевой синдром и кишечная диспепсия, вызванная внешнесекреторной недостаточностью.
Характеристика болевого синдрома
Боли возникают у 90% пациентов, только в редких случаях возможен безболевой вариант течения. Локализуются в области эпигастрия, иррадиируют в обе стороны, в правое плечо, поясницу.
Боли возникают через 2,5–3 часа после еды, по ночам. Острая боль может возникнуть сразу после питья газированной воды. Она вызывает спазм сфинктера Одди и провоцируют боль. Наиболее распространенной причиной является нарушение диеты: прием жирной и жареной пищи, алкоголя, острых соусов и приправ, маринадов и солений, копченостей.
Признаки ферментативной недостаточности
Воспалительный процесс в клетках поджелудочной железы нарушает как эндокринную, так и экзокринную функцию. Поражение островков Лангерганса вызывает снижение продуцирования инсулина с гормональными расстройствами углеводного обмена. Во время приступа возможно значительное повышение или понижение уровня глюкозы в крови.
Экзокринные (внешнесекреторные) изменения касаются отсутствия поступления достаточного количества ферментов поджелудочной железы в тонкий кишечник. Секрет железы содержит более 20 видов ферментов, обеспечивающих расщепление жиров, белков и перевод их в усвояемые биологические вещества. Билиарный панкреатит при хроническом течении вызывает постепенное замещение секретирующих клеток на рубцовую ткань.
Недостаточность поджелудочной железы проявляется кишечной диспепсией:
- жидким стулом по нескольку раз в день со зловонным калом, покрытым жирной пленкой (стеаторея);
- метеоризмом;
- чувством «бурчания» в животе;
- пониженным аппетитом;
- тошнотой;
- отрыжкой и изжогой.
Дополнительные симптомы
Со временем пациенты теряют вес. Появляются признаки авитаминоза (сухость кожи, трещины в углах рта, ломкость волос, ногтей, кровоточивость десен) и потери электролитов. Интоксикация поступающими в кровь шлаками вызывает тошноту, повышение температуры.
Поражение нервной регуляции отражается на работе сфинктеров. У пациентов возникает рефлюксный заброс желчи в желудок, признаки гастрита, чувство горечи после отрыжки.
Дифференциальная диагностика
Клинические признаки билиарнозависимого панкреатита могут скрываться за другой патологией желудочно-кишечного тракта. Поэтому в диагностике необходимо исключить:
- язвенную болезнь желудка и двенадцатиперстной кишки;
- опухоли кишечника;
- антральный гастрит;
- вирусные гепатиты;
- опухоли поджелудочной железы;
- хронический некалькулезный холецистит.
Билиарный панкреатит: что это такое, виды, признаки
Что такое билиарный панкреатит
В данной статье рассматривается, что такое билиарный панкреатит, каковы причины появления заболевания, а также симптомы и методы его лечения.
Причины развития билиарного панкреатита
Основной причиной появления билиарнозависимого панкреатита хронического типа является развитие первичных патологий. К ним относятся следующие заболевания:
- желчекаменная болезнь (в том числе, билиарный сладж), которая проявляется в виде загустения желчи и выпадения ее в осадок в форме микроскопических кальцинатов и других разновидностей конкрементов;
- врожденные изменения в работе желчевыводящих протоков;
- хронический холецистит в запущенной форме;
- печеночная недостаточность при отсутствии своевременного лечения;
- дискинезия желчевыводящих путей и/или желчного пузыря;
- появление кистозного новообразования в желчевыводящем протоке, которое препятствует естественному отводу желчи из желчного пузыря или печеночных протоков;
- холангит в запущенной форме;
- холестаз, который проявляется в виде застоя желчи;
- цирроз печени;
- патологические нарушения в работе фатерова соска, из-за которого желчь попадает в двенадцатиперстную кишку.
Негативное воздействие вышеуказанных патологий при образовании билиарного панкреатического процесса в паренхиматозной железе, провоцирует развитие следующих патологических нарушений:
- возникновение воспалительного процесса;
- нарушение целостности и функционирования железистой структуры поджелудочной;
- активация дегенеративных процессов;
- развитие пролиферации в соединительной ткани.
Симптомы патологии
Билиарный панкреатит бывает двух видов – хронический и острый. При этом второй тип имеет сходные клинические проявления с обострением первого типа, а также обладает следующими симптомами:
- болезненные ощущения опоясывающего характера в левом подреберье;
- регулярная тошнота и рвота;
- субфебрильная лихорадка (повышение температуры до 37,1–38°C) и более высокая температура в течение долгого времени;
- пожелтение кожных покровов, ногтей, белков глаз;
- нарушения в работе кишечника в виде запоров, повышенного газообразования и диареи.
Нестойкая форма ремиссии билиарного панкреатита хронического типа проявляется в следующих симптомах:
- снижение или полная потеря аппетита;
- тошнота;
- рвота при отсутствии или нарушениях диеты;
- запоры, повышенное газообразование или диарея в хронической форме;
- потеря веса;
- повышенная температура в пределах субфебрильной лихорадки.
Несмотря на то, что симптомы билиарного панкреатита сходны с признаками других типов этой патологии, они обладают своими отличительными чертами:
- болезненные ощущения в животе при приеме желчегонных препаратов и продуктов питания со схожим эффектом;
- боль сопровождает больного длительное количество времени;
- чаще возникают запоры, а не диарея, как при иных формах патологии;
- желчные колики в основном появляются в правой, а не левой подреберной зоне;
- часто билиарный панкреатит сопровождается желтухой;
- у многих пациентов появляется отрыжка с характерным горьким привкусом и частое ощущение горечи во рту.
Диагностика билиарного панкреатита
Первичная диагностика проводится при визуальном осмотре пациента, которая включает пальпацию брюшины и сбор информации об истории предыдущих заболеваний. Для окончательного подтверждения диагноза врач направляет больного на следующие процедуры:
- ультразвуковое исследование печени;
- биохимический анализ крови для выявления повышенной концентрации трасамилазы;
- холангиопанкреатография с использованием контрастных веществ;
- KT (компьютерная томография) и MPT (магнитно-резонансная томография).
Лечение
Лечение билиарнозависимого панкреатита должно быть направлено не на устранение симптомов болезни, а на нормализацию работы ЖКТ и печени. Методика устранения болевого синдрома зависит от его характера:
- при спазмах в желчном пузыре применяют препараты спазмолитического действия (к примеру, «Дюспаталин» или «Дебридат»;
- при атонических процессах используют средства с панкреатическим действием («Домперидон», «Метоклопрамид», «Эглонил» и т. п.).
Чтобы восстановить состав желчи и ее свойства, врач назначает препараты геростабилизирующего действия со спазмолитическим эффектом. К ним относятся «Одестон» и «Гепатофальк планта».
Если на начальной стадии заболевания у больного в желчном пузыре появились микроскопические камни, то эффективным может стать прием медикаментов. Для достижения положительного результата врач назначает летолитическую терапию. При этом применяют такие препараты как «Урсофальк» или «Урсосан», которые способствуют растворению камней.
Однако такое лечение назначают только тем пациентам, у которых отсутствует закупорка желчевыводящих путей из-за микроскопических пигментных или кальциевых конкрементов. Также к противопоказаниям для такой терапии относится период после проведения КТ, УЗИ брюшной полости и холецистографии.
Лечение билиарного панкреатита может подразумевать не только медикаментозную терапию, но хирургическое вмешательство. Одну из самых важных ролей в стабилизации состояния пациента отводят специальной диете.
При данной патологии необходимость в хирургическом вмешательстве появляется в следующих случаях:
- Запущенная форма желчекаменной болезни, при которой размер конкрементов не поддается медикаментозному лечению и дроблению с помощью процедуры ЭУВЛ (экстракорпоральная ударно-волновая литотрипсия). Такжеоперация нужна тогда, когда камни закупоривают желчевыводящие протоки, препятствуя отводу желчи в кишечник. При таких симптомах проводят холицитэскомию.
- Появление аденомы в фатеровом соске.
- Рубцовые сужения, а также появление стриктур.
В большинстве случаев врачи проводят эндоскопическое хирургическое вмешательство, при котором делается микроскопический надрез, и используются микроинструменты, а также специальная увеличивающая видеокамера. В некоторых случаях требуется открытая форма лапаратомической операции.
В дооперационный период пациенту назначают курс приема препарата «Ротацеф». Это антибиотик с профилактическим эффектом от появления инфекционных заражений в период до хирургического вмешательства.
Профилактика
После перевода хронической формы билиарнозависимого панкреатита в ремиссию для предотвращения перехода болезни в стадию обострения, врачи рекомендуют применять настои, отвары или чаи из лекарственных трав. Наиболее эффективными являются:
- календула аптечная;
- бессмертник песчаный;
- семена укропа;
- полынь горькая;
- тысячелистник обыкновенный.
Кроме того, нужно соблюдать диету № 5. Она подразумевает употребление в пищу продуктов, имеющих благоприятное воздействие на пораженные органы ЖКТ и их слизистые оболочки. Диета должна быть дробной и максимально сбалансированной. Из рациона исключаются следующие продукты и блюда:
- копченые и чрезмерно соленые блюда (маринованные и соленые овощи, вяленная, соленая, копченая рыба и т. п.);
- газированные и спиртсодержащие напитки;
- жаренные и жирные блюда;
- острые продукты и специи;
- фрукты и овощи, способствующие газообразованию (к примеру, белокочанная капуста);
- кислые блюда, продукты, овощи, фрукты и ягоды;
- крепкие напитки, содержащие кофеин (чай, кофе).
Прогноз
Если лечение билиарного панкреатита начать своевременно и соблюдать все рекомендации врача, включая строгое соблюдение диеты, то прогнозы на восстановление поврежденных органов ЖКТ довольно благоприятные. При запущенных формах заболевания для достижения положительных результатов не обойтись без хирургического вмешательства.