Симптомы острого Болезниа по авторам
Симптомы острого панкреатита по авторам: именные признаки острой формы
Симптом Воскресенского при панкреатите и некоторые др. клинические проявления являются наиболее важными признаками именно этого заболевания. Панкреатит — воспалительно-дистрофическая болезнь тканей поджелудочной железы.
Патология характеризуется хроническим и быстро прогрессирующим течением. Отсутствие требуемого медикаментозного лечения приводит к дисфункции поджелудочной железы, то есть, орган перестает работать.
Причин патологии много. К ним относят злоупотребление спиртными напитками в течение 3-10 лет, некоторые болезни желчевыводящий системы (обычно у женщин), неправильное питание с малым содержанием белковых веществ и жиров, наследственную предрасположенность.
Обычно пациенты жалуются на болезненные ощущения различной локализации. На фоне обострения болевой синдром острый, не дает покоя больному, локализуется в верхней области живота, иррадиируют в спину. При хроническом течении боль менее выражена.
Симптоматика Воскресенского
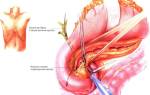
Симптом автора Воскресенского имеет другое название — клиническое проявление ложной нечувствительности. Этиология его развития обусловлена воспалением инфильтрации забрюшинного пространства.
При пальпации медицинский специалист не чувствует пульсацию брюшного отдела аорты в зоне скрещивания данного кровеносного сосуда с поджелудочной железой. В норме должна наблюдаться пульсация на пять сантиметров выше пупка и на четыре сантиметра левее его оси.
Это клиническая картина базируется на том, что внутренний орган отек, существенно увеличился в своем размере, тем самым произошло перекрытие крупного сосуда.
Прощупать пульсацию можно самостоятельно. Для этого пациент ложится на спину, размешает пальцы, как указано выше. Если все в порядке, то он ощущает пульсирование, при острой форме панкреатита оно отсутствует.
Всецело на данный клинический признак полагаться нельзя. В некоторых случаях данный симптом свидетельствует о других патологических состояниях:
- Опухолевые новообразования поджелудочной железы.
- Увеличение в размере лимфатических узлов.
- Выраженное газообразование.
Симптом по авторам, в частности, по Воскресенскому может не дать представление о клинической картине у тучных пациентов. Правильный диагноз ставится после инструментальных и лабораторных исследований, физикального осмотра недостаточно.
При подозрении на острый аппендицит данный симптом наиболее показателен. Однако проверка происходит другим методом. В медицинской практике признак имеет другое название — симптом рубашки. При пальпации рубашку больного, который располагается на спине, опускают и натягивают на теле, а посредством скользящего движения ребра ладони проводят по животу по направлению сверху вниз. Это действие повторяется с двух сторон. При остром аппендиците у пациента наблюдается болевой синдром в правой подвздошной зоне.
Это проявление объясняется раздражением брюшины, которое возникает вследствие воспалительных процессов в аппендиксе.
Симптомы по авторам
Панкреатит по коду МКБ-10 бывает инфекционным и острым, с гнойными осложнениями, подострым, геморрагическим. К86.0 означает хроническое заболевание алкогольной этиологии, К86.1 — другие виды заболевания хронической формы.
Классических симптомов на фоне острого заболевания всего три — это болезненные
ощущения, повышенное газообразование, рвота. Это триада Мондора при панкреатите.
Симптом Мейо Робсона при панкреатите определяется болезненными ощущениями в месте проекции поджелудочной железы. Это левая сторона реберно-позвоночного узла. Такой признак наблюдается в 45% клинических картин. Определяется признак посредством легкого нажатия на эту точку. Если наблюдается усиление боли, это говорит о воспалении внутреннего органа.
Симптомы острого панкреатита по авторам:
- Признак Керте. Основной симптом — болевой синдром при пальпации в зоне, которая располагается выше пупка на пять сантиметров от центральной линии. Обычно диагностируется в 65% от всех случаев заболеваемости. Кроме этого, признак данного автора положительный при обнаружении напряжения мышечных тканей в зоне эпигастрия.
- Симптом Кача определяют как интенсивный болевой синдром при попытке пальпации участка в проекции хвоста поджелудочной железы. Место размещения точки — область поперечного отростка 8-ого грудного позвонка. В большинстве случаев симптом положительный на фоне течение хронической формы заболевания. В некоторых картинах наблюдается в виде высокой восприимчивости кожного покрова в данной зоне.
- Признак Раздольского выявляется при острой форме болезни. Он характеризуется резкой болью, которая развивается во время перкуссии по кожному покрову в области проекции внутреннего органа. Базируется на воспалительных процессах в брюшине.
Симптом Чухриенко выявляется в 38% картин. Состоит в наличии болевых ощущений при толчкообразных движениях брюшной стенки кистью по направлению снизу вверх.
Дополнительные симптомы
Кроме написанного выше, можно выделить и другие специфические признаки, которые носят фамилии врачей. Признак Мондора выявляется при остром течении заболевания. Он обусловлен изменением кожного покрова больного. На теле пациента появляются пятна синего цвета. Этиология основывается на проникновении токсинов, которые вырабатываются железой.
Симптом Гротта. Этот признак характеризуется болевым синдромом в определенных точках, каждая из которых имеет свое название, предстает подтверждением присутствия воспалительного процесса в определенной части внутреннего органа.
Признак Дежардена обуславливается болью в области, которая располагается на четыре сантиметра выше пупка по линии, соединяющейся с подмышечной впадиной с правой стороны. При острой форме заболевания диагностируется в 70% случаев.
Характерные признаки острого панкреатита развиваются внезапно. Обычно воспалительный процесс провоцируется вследствие потребления жирных и тяжелых продуктов питания, спиртных напитков, курения. Под воздействием этих факторов у пациента наблюдаются следующие клинические проявления:
- Интенсивная мучительная боль в подложечной области.
- Увеличение температуры тела.
- Желтушность кожного покрова (не во всех случаях).
- Приступ тошноты, рвоты.
- Увеличивается живот в объеме.
- Нарушается работа пищеварительного тракта.
Нередко присутствуют признаки шокового состояния. К ним относят вялость, понижение артериального давления, тахикардию, брадикардию, трудности с дыханием, одышку, бледность кожи и пр. Эти симптомы не всегда говорят о воспалении поджелудочной железы, так как могут свидетельствовать о других заболеваниях. Однако их появление — это повод вызвать бригаду медиков. Нередко наряду с панкреатитом диагностируется холецистит.
Для лечения используются лекарственные препараты, назначается специальная диета. В некоторых случаях требуется хирургическое лечение. К хирургии прибегают при наличии осложнений заболевания, для устранения болезненных ощущений.
Что такое симптом Воскресенского расскажет эксперт в видео в этой статье.
Смотрите видео: как вылечить гастрит эрозивный быстро в домашних условиях натуральными препаратами!
Грипп
Острый холецистит – опасное заболевание, требующее обязательного лечения.
Из статьи вы узнаете, какие симптомы имеет острый холецистит, какое лечение будет наиболее эффективно для избавления от болезни, а также какая диета при остром холецистите поможет восстановиться быстрее всего.
Особенности болезни
Острый холецистит – это воспалительный процесс в желчном пузыре. Главная его особенность – внезапное нарушение оттока желчи вследствие блокады.
Чаще всего причиной нарушения движения желчи являются камни, которые блокируют пузырный проток.
Примерно у половины людей с диагностированным острым холециститом, помимо камней, имеется также бактериальное заражение желчи – на анализе в ней обнаруживаются кокки, сальмонеллы, кишечные палочки и т. д. – все эти микроорганизмы также способы привести к воспалению органа.
В редких случаях врачи диагностируют бескаменный тип болезни, однако это состояние возникает из-за наличия в органе инфекции, вызванной, как правило, какой-либо другой патологией.
Бескаменный вид болезни может быть вызван сепсисом, травмой, ожогом, тяжелыми полиорганными болезнями и пр.
Приступ холецистита чаще диагностируют у женщин, чем у мужчин, однако риск его возникновения с возрастом становится выше – это справедливо для обоих полов.
Некоторые врачи предполагают, что данное заболевание чаще диагностируют у женщин вследствие гормонального фона, который более благоприятен для развития болезни.
Классификация острого холецистита насчитывает всего две разновидности заболевания – катаральную и деструктивную (ее также называют гнойной).
Деструктивная форма также имеет свою классификацию: она может быть флегмонозной, флегмонозно-язвенной, гангренозной или перфоративной – это зависит от того, на какой стадии находится воспаление.
Приступ холецистита всегда появляется внезапно, симптомы заболевания ярко выражены и доставляют человеку заметный дискомфорт.
У некоторых людей приступ проходит с осложнениями, в частности, разрывом желчного пузыря и перитонитом.
Именно поэтому игнорировать начавшийся приступ нельзя – острый холецистит не лечится самостоятельно в домашних условиях, при подозрении на него нужно сразу же обратиться к врачу.
Понять, что пора вызывать «Скорую», вам помогут симптомы, которые чаще всего появляются при этой болезни.
Характерные проявления болезни
Симптомы, по которым можно узнать острый приступ болезни, обычно очень яркие, поэтому ее диагностика редко вызывает сложности.
Кроме того, сильное и резкое ухудшение состояния обычно дает человеку понять, что ему требуется неотложная помощь, даже если его причину не удается установить самостоятельно.
Первая и самая яркая особенность начавшегося приступа холецистита – резкая боль в животе. Как правило, ее локализация – правое подреберье, но со временем она может перейти и на другие области живота.
Первая боль появляется внезапно, но затем долго не утихает и может длиться в течение 6 и более часов.
Помимо болей, у человека могут появиться такие симптомы, как рвота и тошнота. Они не связаны с приемом пищи и могут проявляться как реакция на боль.
Тошнота и рвота могут быть как однократными, так и многократными, но чаще всего они имеют волнообразный характер, то угасая, то появляясь вновь.
Приступ болезни вызывает у человека сильную сухость во рту – если попросить больного открыть рот, то можно будет заметить, что его язык стал сухим и обложенным.
Данные признаки можно перепутать с проявлениями и другой болезни, поскольку появление сильных болей в животе характерно для многих заболеваний органов брюшной полости.
Но существуют и более характерные симптомы, по которым можно предположить у человека приступ холецистита.
В первую очередь, помочь в этом может локализация болей – во время приступа они ощущаются в основном в правом подреберье.
Обычно спазм усиливается, если постучать ребром ладони по реберной дуге, а при пальпации мягких тканей правого подреберья человеку становится сложнее дышать – эти симптомы крайне характерны для приступа болезни.
Проще всего определить характер резких болей в животе и их причину именно с помощью пальпации, т. к. этот симптом возникает самым первым, когда приступ только начался.
Если лечение не оказывается, то через некоторое время у человека, помимо болей, начинается лихорадка, но ее характер не слишком интенсивный.
Характер приступа острого холецистита у пожилых людей может несколько отличаться: симптомы бывают менее выражены, характер боли не такой интенсивный, но появляется резкая слабость, усталость.
Остальные признаки похожи – тошнота, рвота, температура. Симптомы бескаменной формы болезни также практически идентичны приступу острого каменного холецистита, но лихорадка может иметь более интенсивный характер, а у некоторых больных наблюдается вздутие живота.
Методы диагностики
Неотложная помощь при холецистите должна быть оказана как можно раньше. При первых же признаках приступа нужно вызвать «Скорую помощь» для госпитализации больного.
В больнице, перед тем как назначить лечение, проводится дифференциальная диагностика, которая необходима, чтобы точно установить причину сильных болей в животе и других симптомов, характерных не только для холецистита, но и для других заболеваний органов брюшной полости.
Чаще всего дифференциальная диагностика нужна, чтобы отличить приступ холецистита от дискинезии желчных путей, прободной язвы желудка, печеночной колики, острого панкреатита и аппендицита.
Отличить данную болезнь от других иногда можно по внешним признакам: например, печеночная колика, с которой нередко путают острый холецистит, также отличается резкой болью в правом подреберье, однако для нее не свойственны некоторые другие симптомы, например, повышение температуры во время приступа.
Первая дифференциальная диагностика, необходимая для постановки точного диагноза, – биохимический анализ крови.
По нему можно увидеть, есть ли в организме признаки воспалительного процесса, интоксикации и других реакций.
Чаще всего у пациентов с острым холециститом можно выявить лейкоцитоз, нейтрофилез, лимфопению и ускоренное оседание эритроцитов.
Один из самых эффективных способов диагностики приступа холецистита – УЗИ или рентген.
Посредством ультразвукового исследования можно выявить характер заболевания, увидеть деформации желчного пузыря (например, насколько утолщены стенки органа) и его плотность, увидеть содержимое органа (наличие камней, гнойных процессов) и воспалительный инфильтрат, который невозможно обнаружить во время пальпации.
Терапия при холецистите
Острый холецистит – серьезное заболевание, требующее срочной врачебной помощи, поэтому тем, кто заподозрили у себя приступ холецистита, нужно сразу же обратиться к врачу.
В зависимости от типа заболевания и возможных осложнений, лечение может быть как консервативным, так и хирургическим.
Консервативное лечение имеет комплексный характер и включает как медикаменты для нормализации оттока желчи и снятия симптомов, так и дополнительные методы восстановления – правильное питание, отказ от алкоголя, устранение заболеваний, способных спровоцировать повторный приступ болезни, и т. д.
Проще всего проходит лечение холецистита без камней, однако этот тип болезни встречается реже всего.
При его диагностировании назначают антибактериальные препараты, уничтожающие вредоносные бактерии и нормализующие микрофлору желчного пузыря. Для снятия болей назначают спазмолитики.
Они необходимы и для облегчения оттока желчи, т. к. расширяют желчные протоки. Если осложнения острого холецистита, например, гнойные поражения органа, отсутствуют, лечение может проводиться и в домашних условиях, но под обязательным контролем врача-гастроэнтеролога.
Если диагностика острого холецистита обнаружила наличие камней в желчном пузыре, то консервативное лечение уже невозможно – необходимо удаление органа.
В редких случаях, при противопоказаниях к операции, может быть назначена консервативная терапия, однако если есть возможность удаления, то врачи советуют согласиться на операцию.
Без операции в большинстве случаев приступ холецистита повторяется снова, но характер его течения становится более тяжелым, с гнойными осложнениями и дальнейшим переходом болезни в хроническую форму.
Независимо от того, наблюдаются ли у пациента осложнения острого холецистита, всем больным после приступа назначается определенное питание.
В первые два дня разрешается употребление только жидкости (вода или сладкий чай), далее питание включает в основном жидкие блюда – супы, каши либо вареную мягкую пищу.
Восстановление и профилактика
Всем, кто пережили приступ холецистита, необходимо перейти на правильное питание, чтобы не спровоцировать повторное появление болезни.
Это важно и в том случае, если лечение прошло без осложнений и имело консервативный характер.
Питание при холецистите должно быть частым, но есть нужно небольшими порциями, по 5-6 раз в день.
Питание при холецистите вполне может быть разнообразным, самое главное – отказаться от продуктов, которые могут спровоцировать повторный приступ болезни, а также нарушают отток желчи и раздражают орган.
Диета при остром холецистите не должна включать жирное мясо, бобовые культуры, специи, выпечку, грибы, продукты, содержащие эфирные масла (лук, щавель и пр.), маринованную и копченую пищу.
Правильное питание при заболевании состоит из мяса и рыбы нежирных сортов, свежих фруктов и овощей, каш, нежирного молока и молочных продуктов, растительного масла, которым можно заправлять блюда.
Кроме того, рекомендуется включить в повседневное питание больше груш, гречневых и овсяных каш, свеклы и свекольного сока, т. к. эти продукты особенно полезны для желчного пузыря.
Для скорейшего восстановления состояния, а также при осложнениях острого холецистита или после операции рекомендуется пересмотреть не только питание, но также полностью отказаться от алкоголя, крепкого чай и кофе. Даже при отсутствии осложнений употребление этих напитков необходимо строго ограничить.
Правильное питание поможет не только быстрее восстановить здоровье после приступа, но это также хорошая профилактика острого холецистита.
Хорошим методом предотвращения болезни являются также физические нагрузки, т. к. они препятствуют образованию камней в желчном пузыре, что в большинстве случаев и становится причиной приступа.
Лучше всего уделять физическим нагрузкам не менее получаса в день, при отсутствии возможности заниматься спортом поможет ходьба.
Профилактика ожирения и своевременное лечение болезней желудочно-кишечного тракта также поможет предотвратить развитие болезни, т. к. часто холецистит бывает спровоцирован каким-либо другим заболеванием.
Своевременное лечение острого холецистита, если болезнь протекает без серьезных осложнений, как правило, полностью устраняет неприятные симптомы и проблемы органа и позволяет человеку вернуться к привычной жизни.
Однако неотложная помощь при остром холецистите необходима, даже если приступ проходит без осложнений.
Не стоит пытаться купировать болезнь самостоятельно или вылечить ее народными средствами – при первых же характерных симптомах сразу же обратитесь к врачу.
Грипп
Острый холецистит – опасное заболевание, требующее обязательного лечения.
Из статьи вы узнаете, какие симптомы имеет острый холецистит, какое лечение будет наиболее эффективно для избавления от болезни, а также какая диета при остром холецистите поможет восстановиться быстрее всего.
Особенности болезни
Острый холецистит – это воспалительный процесс в желчном пузыре. Главная его особенность – внезапное нарушение оттока желчи вследствие блокады.
Чаще всего причиной нарушения движения желчи являются камни, которые блокируют пузырный проток.
Примерно у половины людей с диагностированным острым холециститом, помимо камней, имеется также бактериальное заражение желчи – на анализе в ней обнаруживаются кокки, сальмонеллы, кишечные палочки и т. д. – все эти микроорганизмы также способы привести к воспалению органа.
В редких случаях врачи диагностируют бескаменный тип болезни, однако это состояние возникает из-за наличия в органе инфекции, вызванной, как правило, какой-либо другой патологией.
Бескаменный вид болезни может быть вызван сепсисом, травмой, ожогом, тяжелыми полиорганными болезнями и пр.
Приступ холецистита чаще диагностируют у женщин, чем у мужчин, однако риск его возникновения с возрастом становится выше – это справедливо для обоих полов.
Некоторые врачи предполагают, что данное заболевание чаще диагностируют у женщин вследствие гормонального фона, который более благоприятен для развития болезни.
Классификация острого холецистита насчитывает всего две разновидности заболевания – катаральную и деструктивную (ее также называют гнойной).
Деструктивная форма также имеет свою классификацию: она может быть флегмонозной, флегмонозно-язвенной, гангренозной или перфоративной – это зависит от того, на какой стадии находится воспаление.
Приступ холецистита всегда появляется внезапно, симптомы заболевания ярко выражены и доставляют человеку заметный дискомфорт.
У некоторых людей приступ проходит с осложнениями, в частности, разрывом желчного пузыря и перитонитом.
Именно поэтому игнорировать начавшийся приступ нельзя – острый холецистит не лечится самостоятельно в домашних условиях, при подозрении на него нужно сразу же обратиться к врачу.
Понять, что пора вызывать «Скорую», вам помогут симптомы, которые чаще всего появляются при этой болезни.
Характерные проявления болезни
Симптомы, по которым можно узнать острый приступ болезни, обычно очень яркие, поэтому ее диагностика редко вызывает сложности.
Кроме того, сильное и резкое ухудшение состояния обычно дает человеку понять, что ему требуется неотложная помощь, даже если его причину не удается установить самостоятельно.
Первая и самая яркая особенность начавшегося приступа холецистита – резкая боль в животе. Как правило, ее локализация – правое подреберье, но со временем она может перейти и на другие области живота.
Первая боль появляется внезапно, но затем долго не утихает и может длиться в течение 6 и более часов.
Помимо болей, у человека могут появиться такие симптомы, как рвота и тошнота. Они не связаны с приемом пищи и могут проявляться как реакция на боль.
Тошнота и рвота могут быть как однократными, так и многократными, но чаще всего они имеют волнообразный характер, то угасая, то появляясь вновь.
Приступ болезни вызывает у человека сильную сухость во рту – если попросить больного открыть рот, то можно будет заметить, что его язык стал сухим и обложенным.
Данные признаки можно перепутать с проявлениями и другой болезни, поскольку появление сильных болей в животе характерно для многих заболеваний органов брюшной полости.
Но существуют и более характерные симптомы, по которым можно предположить у человека приступ холецистита.
В первую очередь, помочь в этом может локализация болей – во время приступа они ощущаются в основном в правом подреберье.
Обычно спазм усиливается, если постучать ребром ладони по реберной дуге, а при пальпации мягких тканей правого подреберья человеку становится сложнее дышать – эти симптомы крайне характерны для приступа болезни.
Проще всего определить характер резких болей в животе и их причину именно с помощью пальпации, т. к. этот симптом возникает самым первым, когда приступ только начался.
Если лечение не оказывается, то через некоторое время у человека, помимо болей, начинается лихорадка, но ее характер не слишком интенсивный.
Характер приступа острого холецистита у пожилых людей может несколько отличаться: симптомы бывают менее выражены, характер боли не такой интенсивный, но появляется резкая слабость, усталость.
Остальные признаки похожи – тошнота, рвота, температура. Симптомы бескаменной формы болезни также практически идентичны приступу острого каменного холецистита, но лихорадка может иметь более интенсивный характер, а у некоторых больных наблюдается вздутие живота.
Методы диагностики
Неотложная помощь при холецистите должна быть оказана как можно раньше. При первых же признаках приступа нужно вызвать «Скорую помощь» для госпитализации больного.
В больнице, перед тем как назначить лечение, проводится дифференциальная диагностика, которая необходима, чтобы точно установить причину сильных болей в животе и других симптомов, характерных не только для холецистита, но и для других заболеваний органов брюшной полости.
Чаще всего дифференциальная диагностика нужна, чтобы отличить приступ холецистита от дискинезии желчных путей, прободной язвы желудка, печеночной колики, острого панкреатита и аппендицита.
Отличить данную болезнь от других иногда можно по внешним признакам: например, печеночная колика, с которой нередко путают острый холецистит, также отличается резкой болью в правом подреберье, однако для нее не свойственны некоторые другие симптомы, например, повышение температуры во время приступа.
Первая дифференциальная диагностика, необходимая для постановки точного диагноза, – биохимический анализ крови.
По нему можно увидеть, есть ли в организме признаки воспалительного процесса, интоксикации и других реакций.
Чаще всего у пациентов с острым холециститом можно выявить лейкоцитоз, нейтрофилез, лимфопению и ускоренное оседание эритроцитов.
Один из самых эффективных способов диагностики приступа холецистита – УЗИ или рентген.
Посредством ультразвукового исследования можно выявить характер заболевания, увидеть деформации желчного пузыря (например, насколько утолщены стенки органа) и его плотность, увидеть содержимое органа (наличие камней, гнойных процессов) и воспалительный инфильтрат, который невозможно обнаружить во время пальпации.
Терапия при холецистите
Острый холецистит – серьезное заболевание, требующее срочной врачебной помощи, поэтому тем, кто заподозрили у себя приступ холецистита, нужно сразу же обратиться к врачу.
В зависимости от типа заболевания и возможных осложнений, лечение может быть как консервативным, так и хирургическим.
Консервативное лечение имеет комплексный характер и включает как медикаменты для нормализации оттока желчи и снятия симптомов, так и дополнительные методы восстановления – правильное питание, отказ от алкоголя, устранение заболеваний, способных спровоцировать повторный приступ болезни, и т. д.
Проще всего проходит лечение холецистита без камней, однако этот тип болезни встречается реже всего.
При его диагностировании назначают антибактериальные препараты, уничтожающие вредоносные бактерии и нормализующие микрофлору желчного пузыря. Для снятия болей назначают спазмолитики.
Они необходимы и для облегчения оттока желчи, т. к. расширяют желчные протоки. Если осложнения острого холецистита, например, гнойные поражения органа, отсутствуют, лечение может проводиться и в домашних условиях, но под обязательным контролем врача-гастроэнтеролога.
Если диагностика острого холецистита обнаружила наличие камней в желчном пузыре, то консервативное лечение уже невозможно – необходимо удаление органа.
В редких случаях, при противопоказаниях к операции, может быть назначена консервативная терапия, однако если есть возможность удаления, то врачи советуют согласиться на операцию.
Без операции в большинстве случаев приступ холецистита повторяется снова, но характер его течения становится более тяжелым, с гнойными осложнениями и дальнейшим переходом болезни в хроническую форму.
Независимо от того, наблюдаются ли у пациента осложнения острого холецистита, всем больным после приступа назначается определенное питание.
В первые два дня разрешается употребление только жидкости (вода или сладкий чай), далее питание включает в основном жидкие блюда – супы, каши либо вареную мягкую пищу.
Восстановление и профилактика
Всем, кто пережили приступ холецистита, необходимо перейти на правильное питание, чтобы не спровоцировать повторное появление болезни.
Это важно и в том случае, если лечение прошло без осложнений и имело консервативный характер.
Питание при холецистите должно быть частым, но есть нужно небольшими порциями, по 5-6 раз в день.
Питание при холецистите вполне может быть разнообразным, самое главное – отказаться от продуктов, которые могут спровоцировать повторный приступ болезни, а также нарушают отток желчи и раздражают орган.
Диета при остром холецистите не должна включать жирное мясо, бобовые культуры, специи, выпечку, грибы, продукты, содержащие эфирные масла (лук, щавель и пр.), маринованную и копченую пищу.
Правильное питание при заболевании состоит из мяса и рыбы нежирных сортов, свежих фруктов и овощей, каш, нежирного молока и молочных продуктов, растительного масла, которым можно заправлять блюда.
Кроме того, рекомендуется включить в повседневное питание больше груш, гречневых и овсяных каш, свеклы и свекольного сока, т. к. эти продукты особенно полезны для желчного пузыря.
Для скорейшего восстановления состояния, а также при осложнениях острого холецистита или после операции рекомендуется пересмотреть не только питание, но также полностью отказаться от алкоголя, крепкого чай и кофе. Даже при отсутствии осложнений употребление этих напитков необходимо строго ограничить.
Правильное питание поможет не только быстрее восстановить здоровье после приступа, но это также хорошая профилактика острого холецистита.
Хорошим методом предотвращения болезни являются также физические нагрузки, т. к. они препятствуют образованию камней в желчном пузыре, что в большинстве случаев и становится причиной приступа.
Лучше всего уделять физическим нагрузкам не менее получаса в день, при отсутствии возможности заниматься спортом поможет ходьба.
Профилактика ожирения и своевременное лечение болезней желудочно-кишечного тракта также поможет предотвратить развитие болезни, т. к. часто холецистит бывает спровоцирован каким-либо другим заболеванием.
Своевременное лечение острого холецистита, если болезнь протекает без серьезных осложнений, как правило, полностью устраняет неприятные симптомы и проблемы органа и позволяет человеку вернуться к привычной жизни.
Однако неотложная помощь при остром холецистите необходима, даже если приступ проходит без осложнений.
Не стоит пытаться купировать болезнь самостоятельно или вылечить ее народными средствами – при первых же характерных симптомах сразу же обратитесь к врачу.
Симптомы в хирургии (стр. 1 из 2)
Симптомы при аппендиците
Симптом Воскресенского: признак острого аппендицита; при быстром проведении ладонью по передней брюшной стенке (поверх рубашки) от правого реберного края вниз больной испытывает боль.
Симптом Ровзинга: признак острого аппендицита; при пальпации в левой подвздошной области и одновременном надавливании на нисходящий отдел ободочной кишки давление газов передается на илеоцекальную область, что сопровождается болью.
Симптом Ситковского: признак аппендицита; при положении больного на левом боку в илеоцекальной области появляется боль.
Симптом Бартомье-Михельсона: признак острого аппендицита; болезненность при пальпации слепой кишки, усиливающаяся при положении на левом боку.
Симптом Думбадзе: признак острого аппендицита; болезненность в области пупка.
Симптом Образцова (псоас-симптом): признак хронического аппендицита; усиление боли во время пальпации в илеоцекальной области при приподнятой правой ноге.
Симптом Волковича: признак хронического аппендицита; а) гипотрофия или атрофия мышц передней брюшной стенки в илеоцекальной области; б) усиление боли при отведении слепой кишки кнаружи.
Симптомы при холецистите
Симптом Мерфи: признак о. холецистита; больной в положении на спине; кисть левой руки располагается так, чтобы большой палец поместился ниже реберной дуги, приблизительно в точке расположения желчного пузыря. Остальные пальцы руки – по краю реберной дуги. Если попросить больного сделать глубокий вдох, то он прервется, не достигнув вершины, из-за острой боли в животе под большим пальцем.
Симптом Ортнера: признак о. холецистита; больной в положении на спине. При постукивании ребром ладони по краю реберной дуги справа определяется болезненность.
Симптом Мюсси-Георгиевского (френикус-симптом): признак о. холецистита; болезненность при надавливании пальцем над ключицей между передними ножками m. SCM.
Симптом Кера (1): признак холецистита; боль при вдохе во время пальпации правого подреберья.
Симптом Боаса (1): признак холецистита; участок гиперестезии в поясничной области.
Симптом Захарьина: признак о. холецистита; боль при поколачивании или надавливании на область проекции желчного пузыря.
Симптомы при панкреатите
Симптом Мейо-Робсона: признак о. панкреатита; болезненность в области левого реберно-позвоночного угла.
Симптом Воскресенского: признак о. панкреатита; исчезновение пульсации аорты в подчревной области.
Симптом Кача: признак хронического панкреатита; кожная гиперестезия в зонах иннервации Th8 сегмента слева.
Заворот сигмовидной кишки
Симптом Обуховской больницы: признак заворота сигмовидной кишки; расширенная и пустая ампула прямой кишки при ректальном исследовании.
Язвенная болезнь желудка
Симптом Крымова: признак прободения язвы желудка или ДПК ; болезненность при пальпации пупка кончиком пальца.
Симптом Боаса (2): признак язвы желудка; болевая точка в области спины слева рядом с Th12
Симптом “шум плеска”: при стенозе желудка.
Симптом Пастернацкого: признак почечной патологии; чувствительность или боль при поколачивании в поясничной области с последующим кратковременным повышением или усилением эритроцитурии.
Симптом Гюйона: признак опухоли почки – патологическая подвижность (баллотирование) увеличенной почки.
Заболевания щитовидной железы
Симптом Мебиуса: признак тиреотоксикоза; при фиксации взгляда на близком предмете глаза не могут долго находится в положении конвергенции, и один из них вскоре отходит кнаружи.
Симптом “телеграфного столба” – общий тремор при тиреотоксикозе (“гудит”).
Симптом Грефе: признак тиреотоксического экзофтальма; при переводе взгляда сверху вниз верхнее веко сначала несколько отстает, а потом догоняет оболочку глазного яблока; при этой появляется полоска склеры между верхним веком и радужкой.
Симптом Кохера: признак тиреотоксического экзофтальма; верхнее веко передвигается кверху быстрее, чем глазное яблоко.
Симптом Вальсальвы: признак загрудинного “ныряющего” зоба; при кашле или натужевании появляется и виден на шее зоб.
Симптом Кера (2) – признак внутрибрюшинного кровотечения: сильная боль в левом плече.
Симптом Розанова (симптом “ваньки-встаньки”): признак внутрибрюшинного кровотечения при разрыве селезенки; больной лежит на левом боку с поджатыми к животу бедрами; при попытке повернуть больного на спину или на другой бок, он тот час же переворачивается и занимает прежнее положение.
Симптом Купера: отношение грыжевого выпячивания к лонному бугорку является дифференциально-диагностическим признаком для отличия паховой грыжи от бедренной. Указательным пальцем прощупывают лонный бугорок и определяют отношение к нему выпячивания. При бедренных грыжах лонный бугорок прощупать снаружи от грыжевого выпячивания не удается, при паховых он прощупывается.
Симптом Тренделенбурга: признак варикозного расширения вен и недостаточности венозных клапанов; находящемуся в горизонтальном положении больному предлагают держать ногу поднятой до спадения вен, после чего прижимают большую подкожную вену и просят больного быстро принять положение стоя. При наличии этой патологии, после отнятия пальцев, вены сразу же наполняются.
Проба Мощковича: признак облитерирующей ангиопатии; после снятия эластической повязки интенсивность и скорость реактивной гиперемии на больной ноге менее выражена.
Симптом Гаккенбруха-Сикара: врач прикладывает руку к бедру в месте впадения большой подкожной вены в бедренную и предлагает больному покашлять: при этом ощущается толчек (положительный симптом), указывающий на недостаточность клапанов вены.
Симптом (проба) Казаческу: признак тромбооблитерирующих заболеваний артерий; вдоль всей нижней конечности по передней поверхности тупым предметом проводят черту; обрыв покраснения указывает на уровень расстройства кровообращения в конечности.
Симптом Дельбе-Пертеса: в положении больного стоя (при наполненных венах) накладывают эластический бинт в верхней трети бедра, препятствующий оттоку по венам в центральном направлении. Если в этом положении больной походит 3-5 минут и объем наполненных кровью вен уменьшится (положительный симптом), то это означает, что глубокие вены проходимы, если же вены не опадут, то это указывает на непроходимость глубоких вен голени (отрицательный симптом).
Симптом (проба) Коллинза-Виленского: больного укладывают, поднимая обе ноги. После побледнения кожи стоп больной садится с опущенными с кровати ногами. Наблюдают за заполнением вен тыла стоп, в норме они заполняются в течение 6-7 секунд. Запаздывание заполнения вен свидетельствует о нарушении кровообращения.
Симптом Добровольской: признак артериовенозной аневризмы. После подсчета пульса на лучевой артерии и определения артериального давления прижимают приводящую к аневризме артерию выше аневризматического мешка, при этом пульс урежается на 10-15 ударов в минуту, а давление повышается на 10-12 мм рт. ст., чего не наблюдается при артериальной аневризме.
Симптом Щеткина-Блюмберга: после мягкого надавливания на переднюю брюшную стенку резко отрывают пальцы. При воспалении брюшины возникает болезненность, большая при отрывании исследующей руки от брюшной стенки, чем при надавливании на нее.
Симптом Крюкова: признак абсцесса печени; болезненная точка в межреберье, соответствующем наиболее близкому расположению абсцесса к поверхности тела.
Симптом Курвуазье: прощупывается увеличенный, растянутый и безболезненный желчный пузырь у больных механической желтухой. Определяется при окклюзии общего желчного протока опухолью головки поджелудочной железы.
Симптом Валя: признак непроходимости кишечника; локальный метеоризм или выпячивание проксимального отдела кишечника.
Симптом баллотирования надколенника: указывает на наличие в суставе жидкости – выпота или крови. Встречается при синовитах, артритах, гемартрозе.
Симптом Белера: симптом повреждения мениска коленного сустава: усиление боли в коленном суставе при ходьбе “пятясь назад”.
Симптом Вайнштейна: признак привычного вывиха плеча; больному предлагают отвести оба плеча на 90° и согнуть предплечье под прямым углом, в таком положении проверяют возможность ротационных движений плеча кнаружи – на стороне поражения ротация ограничена.
Симптом Веренея: признак перелома костей таза; при осторожном сдавливании таза руками в поперечном направлении (на уровне гребней подвздошных костей) появляется боль.
Симптом Гориневской – симптом “прилипшей пятки”: признак перелома верхней ветви лобковой кости – больные не могут поднять вытянутую ногу, подтягивают ее к туловищу. При пассивном поднятии больной ее удерживает.
Симптом “выдвижного ящика”: основной симптом при в диагностике полных разрывов или отрывов крестообразных связок коленного сустава. Больной должен расслабить мышцы бедра и согнуть колено до прямого угла. При разрыве передней крестообразной связки голень легко можно выдвинуть кпереди по отношению к бедру (положительный симптом), а при разрыве задних крестообразных связок – голень “выдвигается” кзади (положительный симптом заднего выдвижного ящика).
Линия Розер-Нелатона: линия, соединяющая седалищный бугор с передней верхней остью подвздошной кости. При переломе шейки бедра или вывихе его большой вертел стоит выше этой линии.
Симптом Корнева – симптом “вожжей”: ранний признак туберкулеза грудных и поясничных позвонков; при движении или поколачивании молоточком отмечается появление напряженных мышечных тяжей, идущих от пораженного позвонка к лопаткам.
Симптомы и болезни
Найдите заболевание по первой букве
Разделы
Область медицины, изучающая вопросы акушерства и гинекологии, профилактики и лечения гинекологической патологии, медицинского наблюдения за течением беременности, оказания врачебной помощи в процессе родов и в послеродовом периоде
Раздел медицины, изучающий аллергические реакции и заболевания, причины их возникновения, механизмы развития и проявления, методы их диагностики, профилактики и лечения.
раздел клинической медицины, занимающийся изучением методов защиты организма от операционной травмы и ее последствий, а также от патологических нарушений, вызванных непосредственно хирургическим заболеванием, путем управления жизненно важными функциями организма во время операции и в послеоперационном периоде
Раздел медицины, изучающий желудочно-кишечный тракт (ЖКТ) человека, его строение и функционирование, его заболевания и методы их лечения.
Раздел медицины, изучающий болезни крови и их лечение
Дерматовенерология – это раздел медицины, занимающийся диагностикой, лечением и профилактикой заболеваний кожи, а также инфекций, передающихся преимущественно половым путем.
Группа заболеваний, вызываемых проникновением в организм патогенных (болезнетворных) микроорганизмов, вирусов и прионов.
Раздел медицины, занимающийся изучением сердечно-сосудистой системы человека: строения и развития сердца и сосудов, их функций, а также заболеваний, включая изучение причин их возникновения, механизмов развития, клинических проявлений, вопросов диагностики, а также разработку эффективных методов их лечения и профилактики
Проктоло́гия, или Колопроктоло́гия — отрасль медицины, изучающая болезни толстой кишки, заднего прохода и параректальной области.
Группа медико-биологических научных дисциплин, которая изучает нервную систему как в норме, так и в патологии
Раздел медицины, изучающий доброкачественные и злокачественные опухоли, механизмы и закономерности их возникновения и развития, методы их профилактики, диагностики и лечения
Не существует единого, широко принимаемого определения редких заболеваний. Некоторые определения полагаются на количество людей, живущих с заболеванием, другие могут включать иные факторы, например, доступность лечения болезни или возможность облегчения её течения.
Оториноларингология — это раздел медицины и медицинская специальность, которая специализируется на диагностике и лечении патологий уха, горла, носа, а также головы и шеи.
область медицины, изучающая глаз, его анатомию, физиологию и болезни, а также разрабатывающая методы лечения и профилактики глазных болезней
Психиатрия — отрасль клинической медицины, изучающая психические расстройства через призму методологии медицины, методы их диагностики, профилактики и лечения.
Болезни, поражающие дыхательные пути, включая носовые ходы, бронхи и легкие.
Раздел медицины, занимающийся изучением зубов, их строения и функционирования, их заболеваний, методов их профилактики и лечения, а также болезней полости рта, челюстей и пограничных областей шеи.
Процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, нормализация нарушенных процессов жизнедеятельности и выздоровление, восстановление здоровья.
Отрасль хирургии, занимающаяся трансплантацией — пересадкой ткани или органов на другое место или в другой организм.
Область медицины, изучающая острые и хронические заболевания, которые лечатся при помощи оперативного метода.