Диета при увеличении поджелудочной железы
Диета при заболевании поджелудочной железы
- Эффективность: лечебный эффект через 3-6 месяцев
- Сроки: от 3 месяцев до года
- Стоимость продуктов: 1700-1900 рублей в неделю
Общие правила
В основе заболевания поджелудочной железы лежит воспалительный процесс с дегенеративными изменениями в паренхиме органа, который при остром панкреатите могут привести к панкреонекрозу, а при хронической, часто рецидивирующей форме — к развитию фиброза паренхимы и склерозированию ткани железы. При этом нарушается переваривающая функция железы (преимущественно белков), а затем и внутрисекреторной, при которой в патологический процесс вовлекается инсулярный аппарат, что проявляется нарушением углеводного обмена и развитием гипергликемии, глюкозурии.
Основные симптомы заболевания: тошнота, приступ боли (острой опоясывающей или иррадиирущей в левую половину поясницы или грудной клетки), общая слабость, вздутие живота, диарея, рвота, повышение температуры тела и значительно реже — желтуха. Лечение панкреатита комплексное, важнейшим компонентом которого является лечебное питание. Более того, именно правильное лечебное питание способно нормализовать обменные процессы в организме, включая поджелудочную железу и улучшить ее функцию.
Диета при заболевании поджелудочной железы, основные принципы
Диета при болезни поджелудочной железы, прежде всего, должна быть направлена на уменьшение болевого синдрома, снижение секреторной функции поджелудочной железы, снижение гиперферментемии, восстановление нарушенных процессов метаболизма. К основным принципам диетотерапии больных с острым/хроническим панкреатитом в стадии обострения относятся:
- голод и парентеральное питание при выраженных метаболических и клинических признаках наличия в поджелудочной железе аутолитического процесса;
- перевод пациента в кратчайшие сроки на полноценное питание (особенно касательно нормы белка);
- постепенное расширении диеты путем включение в пищевой рацион новых продуктов и блюд;
- постепенное увеличение калорийности рациона и объема дневного рациона при расширении диеты;
- обеспечение максимального щажения поджелудочной железы и органов ЖКТ от неблагоприятных факторов воздействия.
Наряду с соблюдением постельного режима и медикаментозным лечением с целью снижения секреции ферментов желудка и поджелудочной железы больному острым/хроническим панкреатитом в стадии обострения назначается 2-3 дневное голодание. В этот период разрешается употреблять не газированную минеральную воду Боржоми комнатной температуры, дробно по 250 мл 4-5 раз — в общей сложности 1-1,5 л/сутки и отвар шиповника (1-2 стакана).
С 3-го дня при нетяжелом течении панкреатита больным назначается протертый (первый) вариант Диеты № 5П. Диета низкокалорийная (1500-1800 Ккал: 60-80 г белков (25 г белков животного происхождения), 50-60 г жиров, 200-300 г углеводов), максимально щадящая, дневной рацион включает продукты, обеспечивающие физиологическую норму белка с резким ограничением в рационе жиров и легкоусвояемых углеводов.
Ограничиваются тугоплавкие жиры и простые углеводы (мед, сахар, кондитерские изделия, варенье). Исключаются блюда, стимулирующие секрецию поджелудочного сока и содержащие много клетчатки.
В меню включаются блюда полувязкой, жидкой и полужидкой консистенции; 50 г белых сухарей; 5–6 г поваренной соли: это супы из крупы на слабом овощном отваре или воде (слизистые или тщательно протертые), суп-крем из хорошо вываренного мяса; паровые котлеты, суфле, кнели; куриные яйца, приготовленные всмятку, белковый омлет (1–2 в неделю); паровой пудинг из свежего творога; пудинги/пюре из овощей, приготовленные на пару (цветная капуста, кабачки, картошка, морковь), протертые каши на воде, кисели, желе, протертые компоты из свежих/сухих фруктов, муссы на аспартаме, фруктозе, некрепкий чай, отвар шиповника; в готовые блюда добавляют сливочное масло.
Вводить в рацион другие продукты и блюда запрещается. Питьевой режим для больных — 2 л/сутки свободной жидкости. Питание при заболевании ПЖ дробное (6–8 раз/сутки), объем принимаемой пищи в одной порции не более 300 г.
Через 5-10 дней при стихании обострения больного переводят на непротёртый (второй) вариант Диеты 5П, которую пациент должен соблюдать на протяжении всего периода заболевания и перехода к стадии стойкой клинической ремиссии (3-12 месяцев). Ее целью является предотвращение рецидивов и прогрессирования панкреатита, корректировка возникших нутриционных нарушений.
В основе диеты в период стихании обострения и стадии ремиссии при хроническом панкреатите—повышенное содержание в рационе питания белка (110–120 г/сутки, 60% — белки животного происхождения) при резком ограничение жиров до 60–70 г/сутки (20% растительные), а в отдельных случаях (при выраженной стеаторее) до 30–50 г/сутки и ограничение углеводов до 300 г/сутки, преимущественно моно- и дисахаридов, а в случаях, если развивается сахарный диабет их полностью исключают.
Также категорически запрещено включать в рацион продукты, стимулирующих секрецию пищеварительных соков и богатые экстрактивными веществами. Важно добавлять в рацион питания таких больных жирорастворимые витамины и ферментные препараты. Количество поваренной соли уменьшают до 6–8 г/сутки. Энергоценность этого варианта Диеты № 5П — 2500-2700 Ккал.
Меню и набор продуктов во втором варианте диеты расширен. В рацион питания включается подсушенный пшеничный хлеб или сухари до 200-300 г в день. Разрешены овощные за исключением капусты и крупяные супы (кроме пшена), также с добавлением вермишели. Вне периода обострения можно добавлять немного сметаны или масла. Мясные блюда готовятся из нежирных сортов мяса или птицы в отварном виде (фрикадельки, котлеты, кнели, рулет, пюре), рыбные блюда из нежирной речной рыбы куском или в паровом, отварном, рубленом виде; куриные яйца только в виде белкового омлета; из жиров разрешается употреблять растительные масла (оливковое, подсолнечное) и несоленое сливочное масло.
Молочные продукты представлены в рационе в виде домашнего некислого творога, неострого сыра, кисломолочных продуктов. В качестве овощей и блюд из них в рацион вводятся картофель, свекла, морковь, кабачки, тыква. Разрешаются несладкие печеные яблоки, компоты, кисели, желе на ксилите, слабый чай, отвар из пшеничных отрубей и шиповника.
Лечение диетой при симптомах выраженной недостаточности внешнесекреторной функции поджелудочной железы (синдроме нарушенного всасывания и пищеварения, стеаторее) целесообразно разнообразить использованием специализированных продуктов для диетического питания — пюреобразными и гомогенизированными продуктами из телятины, говядины, мяса цыплят, говяжьих языков, овощей и фруктов.
После операций на ПЖ (особенно часто при кисте, представляющую собой опухоль — капсулу с жидким содержимым) нарушается пассаж содержимого по кишечнику, что способствует развитию дисбактериоза и запоров. Признаки мальабсорбции часто отсутствуют. В таких случаях базовая Диета 5 для поджелудочной железы модифицируется. В рационе питания увеличивается содержание овощей и несладких фруктов, уменьшается количество легкоусвояемых углеводов для избегания брожения и метеоризма.
При липоматозе поджелудочной железы (жировой дистрофии) диетическое питание соответствует второму варианту Стола №5 по Певзнеру. Диета при обострении и ухудшении состояния больного, находящегося в стадии ремиссии — первый вариант Стола 5П. При этом, питание при обострении следует снова начинать с периода голодания.
Разновидности
При проблемах появления у больных хроническим панкреатитом клинических признаков развития сахарного диабета диетотерапия корректируется с учетом нарушенного углеводного обмена, приближаясь максимально к физиологической норме питания. В таких случаях назначается Диета 5П/9, которая исключает в рационе питания:
- пурины (экстрактивные азотистые вещества);
- продукты, способствующие вздутию и процессам брожения в кишечнике (капуста, бобовые);
- продукты, образующиеся в процессе жарки;
- продукты, богатые липотропными веществами и кальцием;
- продукты, содержащие много эфирных масел и раздражающие слизистую пищеварительного тракта (перец, лук, чеснок);
- соль — до 6 г в сутки.
По энергетической ценности и нутриентному составу основная диета при СД, преимущественно совпадает с Диетой 5П, однако, последняя относится к более щадящим. По нутриентному составу Диета 5П и 5П/9 тождественны. Назначается 5-6 кратный прием пищи, из рациона исключаются простые углеводы, за счет увеличения содержания клетчатки (отруби, пектин), из жиров более 50% должно приходиться на жиры растительного происхождения. Дробное питание в течение дня уравнивает отношение между содержанием глюкозы в крови и уровнем инсулина.
В диете до 50% суточной энергетической потребности должно покрываться за счет углеводной части рациона. Для этой цели широко используются сахарозаменители — ксилит, сорбит, сахарин, аспартам с учетом индивидуальной переносимости.
В рацион включают продукты, содержащие сложные углеводы: хлеб, крупы (исключая манную и рисовую); фрукты, ягоды и овощи, которые содержат менее 5 г углеводов в 100 г продуктов (огурцы, кабачки, цветная капуста) и ограничиваются овощи/фрукты, содержащие 5-10 г углеводов в 100 г продукта (свекла, морковь, апельсины, мандарины). Способность любых продуктов повышать в крови уровень глюкозы характеризуется гликемическим индексом. И чем индекс ниже, тем этот продукт больше подходит больному СД.
Существует специальная таблица, содержащая необходимую информацию, пользуясь которой больной может ориентироваться при выборе продуктов. Содержание жиров в рационе таких больных должно быть меньше физиологической нормы за счет исключения тугоплавких животных жиров и продуктов, содержащих много холестерина (гуси, утки, свинина, печень, баранина, мозги, желтки). Диета 5П/9 должна содержать достаточное количество витаминов, особенно тиамина (витамина В1), который активно участвует в углеводном обмене, а также мико/макроэлементов.
Показания
- Диета № 5П (первый вариант) — при остром панкреатите или при обострении хронического панкреатита (на протяжении 5-7 суток).
- Диета № 5П (второй вариант) — после 7 суток и на протяжении всего периода ремиссии.
- Диета 5П/9 — при появлении признаков сахарного диабета на фоне хронического панкреатита.
Разрешенные продукты
В рацион питания больных с панкреатитом включаются подсушенный хлеб, несдобное печенье и белые пшеничные сухари в общем объеме 200-300 г/ сутки, протертые или слизистые крупяные/овощные супы с вермишелью, лапшой с добавлением сливочного масла или сметаны. Обязательно входит в рацион нежирное мясо (кролик, нежирная молодая баранина, говядина), отварные или приготовленные на пару мясо птицы (курица, индейка), кролика — паровые, отварные или запеченные (пюре, котлеты, кнели, суфле, рулет).
В период ремиссии нежирное мясо, кролика, курицу разрешается подавать в отварном виде куском. Рыбные блюда готовятся из нежирных сортов рыбы (треска, щука, ледяная, окунь, судак, сазан) в отварном виде, рубленые или куском. Куриные яйца включаются в рацион в виде яйца всмятку или парового омлета (до 2 яиц в день).
Важно включать в рацион молочные блюда и особенно некислый творог (желательно домашнего приготовления), а также блюда на его основе — пудинги, запеканки. В качестве гарниров в рационе должны присутствовать каши из различных круп и макаронных изделия вязкие или в протертом состоянии, вермишель, домашняя лапша, макароны, которые готовятся с добавлением молока в соотношении (1:1) или на воде.
Для овощных гарниров рекомендуются свекла, морковь, цветная капуста, молодая фасоль, тыква в отварном, запеченном или в протертом виде. Жиры — преимущественно несоленое сливочное масло и растительные рафинированные масла, которые добавляются непосредственно в готовые блюда. Из сладких блюд в рацион включают компоты из протертых свежих и сухих фруктов, желе, кисели, муссы из соков на сорбите или ксилите. В качестве напитков используются минеральная негазированная вода, отвар шиповника, несладкие фруктовые соки, слабый чай с лимоном.
Диета для поджелудочной железы, примерное меню
Любое заболевание поджелудочной железы предполагает серьезный подход к питанию. Улучшения напрямую зависят от потребляемых продуктов питания. Опасность патологии в том, что полезные вещества перестают поступать из-за отсутствия ферментов в желудке, которые вырабатывает поджелудочная железа. Происходит это из-за отечности стенок желчных протоков и желудка. При этом орган продолжает выработку ферментов, которые постепенно разрушают его. По этой причине, главное правило питания при наличии такой проблемы – кушать надо маленькими дозами. В организм должны поступать преимущественно белки, необходимо дополнительно восполнять недостаток полезных элементов за счет пищевых добавок.
Общие правила
Меню при проблемах с поджелудочной железой должно строиться на нескольких постулатах:
- еда в желудок должна поступать не меньше 7 раз на протяжении суток;
- на тарелке должно быть мало пищи;
- практически полный отказ от жира;
- лучше отдавать предпочтение жидким блюдам, тем более на стадии обострения;
- никакой острой пищи.
Полный отказ от напитков, с содержанием спирта или/или газа.
Разновидности диеты
Существует две основные разновидности диеты – щадящая или основанная на столе 5п-1. Ее придерживаться следует с 3 по 10 день после оперативного вмешательства, в острой стадии. Меню предполагает резкое ограничение углеводов и жиров. Недопустимо употребление любой пищи, способной спровоцировать вздутие или стимулировать секрецию желудочного сока. Пищу нельзя жарить. Полностью исключаются как холодные, так и горячие напитки и блюда.
Второй вариант – диета 5п-2. Назначается она в период ремиссии, сразу после обострения. Категорически запрещены любые жареные продукты, еда должна быть перетертой, вареной или приготовленной на пару. В рацион включается повышенное количество блюд с содержанием белка и умеренным потребление углеводов. Соль в меню также сводится практически к нулю.
Каким образом диета помогает в лечении воспаления поджелудочной железы
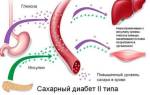
Воспалительный процесс в органе – это коварный недуг, который может привести к появлению диабета 2 формы. Именно этот орган выделяет инсулин. Помимо этого, если не соблюдать диету, то есть риск появления заболеваний ЖКТ.
Как долго нужно ограничивать себя в еде
Увы, но заболевания поджелудочной железы предполагают соблюдение определенного меню на протяжении всей жизни. Даже если наступили улучшения спустя 3-6 месяцев, то в дальнейшем допустимо вводить «тяжелые» продукты, но всю жизнь придется отказываться от консервированных и других «вредных» продуктов, даже от пряностей.
Продукты которых следует избегать
Основное правило, которого необходимо придерживаться – свести к нулю пищу, стимулирующую производство ферментов для расщепления поступающей пищи. К полностью запрещенной пище относят:
- жир;
- жареные блюда, это яичница, сало;
- мясо необходимо очищать от шкурки;
- рыбу нельзя жарить;
- сладости и выпечка;
- запрещено мороженое и шоколадки;
- консервация, копчения и колбасы, включая даже печень трески, из-за большого количества в них жира;
- молочная продукция, в особенности майонез, сметана, сыры.
Многие фрукты и овощи допустимо кушать, но некоторые находятся под строжайшим запретом, а именно:
- белокочанная капуста;
- томаты;
- огурцы;
- виноград;
- апельсины;
- репа;
- гранаты.
Придется отказаться от употребления грибов.
К напиткам выдвигаются также жесткие требования. Категорически запрещено пить холодную воду и кофе. Можно чай, но не крепкий. Запрещены некоторые соки, фреши и морсы: апельсиновый, абрикосовый, яблочный и из грейпфрута. Нельзя пить лимонад.
Допустимая пища
Но не стоит смотреть пессимистично на перечень продуктов питания при проблемах с поджелудочной железой. На самом деле иногда, но все же редко, можно делать себе небольшой праздник желудка.
Периодически можно кушать:
- куриную и свиную печень;
- оливковое или кедровое масло;
- докторскую колбасу;
- сливочное масло, но с жирностью не выше 60%;
- вафли, но без начинки;
- мармелад;
- вареные яйца, но не более 2-3 штук на протяжении недели;
- корицу;
- ванилин.
Кстати каменную соль можно заменять на морскую.
Разрешенная и рекомендованная пища
Чтобы снизить нагрузку на орган, рекомендуется включить в рацион следующую пищу:
- мясо индейки и курицы;
- ягненка;
- филе окуня;
- телятину;
- треску и другие нежирные сорта морепродуктов;
- пшеничный хлеб, но несвежий;
- сухари;
- галетное печенье;
- желе, но небольшими порциями;
- супы можно практически любые, но лучше отдавать предпочтение вегетарианским;
- цветная капуста;
- печеные яблоки;
- кабачки;
- картофель;
- морковь;
- твердый сыр, с небольшой жирностью, до 30%;
- йогурт и молоко с жирностью до 1%.
Будет полезен кисель, его можно пить на протяжении всего дня. Допустимо пить соки, но не промышленного производства, а свежевыжатые, из моркови, клубники (разведенный с водой 1:1) и банановый. Можно заваривать каркаде, но не чаще 2 раз на протяжении дня.
Диета стол №5
При наличии проблем с органом, рекомендуется придерживаться стола № 5. Рацион составлен таким образом, чтобы избежать обострения. На такое питание переходят после обострения и 2-3 дневной голодовки. Меню предполагает потребление пищи через каждые 2-3 часа. Таким образом, получается, снизить нагрузку с желудка. Воды в организм должно также поступать в достаточном количестве, от 2 до 3 литров.
Поджелудочная железа и алкоголь
Злоупотребление спиртными напитками крайне негативно сказывается на состоянии поджелудочной железы. Клетки этого органа даже больше страдают от спирта, чем клетки печени. Ученым удалось установить, что алкоголь в 50% становится причиной появления воспалительного процесса в органе. Он не способен расщеплять спирт, и при попадании в него, алкоголь становится причиной спазм. В итоге появляются белковые пробки, которые со временем могут превратиться в плотные образования. Со временем, железа начинает воспаляться и, в конце концов, начинаются гнилостные процессы.
Примеры меню и рецепты блюд
Кушать необходимо не реже 5-6 раз на протяжении дня. Меню может быть таким:
| Завтрак | 200 г гречневой каши, сухарики | 150 г тыквенно-картофельное пюре, сухарики | 200 г овсяной каши, сухарики |
| Ланч | Котлета из курятины на пару, подсушенный хлеб, стакан молока | Суфле из моркови, котлеты с нежирного мяса | Рисовая каша, куриное суфле* |
| Обед | Вегетарианский суп, рыбная котлета | Суп-лапша, котлета из курицы | Суп-пюре из цветной капусты**, вареная телятина |
| Полдник | Печеное яблоко, кефир | Омлет на пару, фруктовое желе | Галетное печенье, сок |
| Ужин | Творог, чай с молоком, немного галетного печенья | Овощное рагу, отварная курятина | Тыква вареная, куриная котлета |
Как видно даже из 3 вариантов, меню не такое уж и однообразное.
*Для приготовления суфле из курицы потребуется одна грудка птицы и яйцо, которые перемешиваются на мясорубке. В смесь добавляется молоко (150 мл), немного соли. Форму для запекания обрабатывают растительным маслом и выкладывают полученный фарш. Запекать блюдо 30 минут в духовке при температуре 200 градусов.
** Суп-пюре из цветной капусты готовится за считанные минуты. Растение разделяют на соцветия, добавляют немного нашинкованной моркови и измельченного лука. Все компоненты заливаются небольшим количеством воды и молока. Пропорция должна соответствовать 1:1. Ставят на огонь смесь и варят пока капуста не дойдет до готовности. Немного добавляют соли, тертого сыра и еще проваривают 5 минут.
Питание при болях поджелудочной железы
Сильные приступы снимают при помощи лекарств. Но сокращают ассортимент меню, так как без этого не обойтись. Прежде всего надо отказаться от всего с сильно высокой или низкой температурой. Абсолютно все должно потребляться только в теплом виде. Это касается любой жидкости. Сразу исключаются жиры, ни в коем случае недопустимы жареные блюда. Идеально подойдут для питания овощи в перетертом виде и с малым содержанием щавелевой кислоты, паровые или вареные. Вводится кисель, небольшое количество пудингов и желе, также приготовленные в щадящем режиме, слизистые супы, сухари, галетное печенье.
Допустимо кушать морепродукты и мясные блюда. Однако выбирать придется по принципу малого содержания жира в заготовках.
Питание после операции поджелудочной железы
После хирургического вмешательства, недопустимо употребление еды на протяжении 2 суток. С 3 дня начинается постепенное введение продуктов:
- чай без подсластителей и сахара;
- вегетарианские супы;
- гречневая или рисовая каша;
- омлет на пару;
- творог с 0% жирности.
В обязательном порядке вводится 2 завтрака, перерыв между которыми должен составлять 4 часа. Вечером допустимо употребление мяса или рыбы.
Питание при камнях в поджелудочной железе
Такое состояние диагностируют как «панкреолитиаз». При наличии такой проблемы в питании упор делается на растительную пищу. Допускается немного рыбы, но обязательно вареной. Приготовление должно производиться по щадящей технологии, никаких жареных масел и хрустящих корочек. Недопустимо употребление жирной пищи и яиц. Никакого переедания.
График питания при болезнях поджелудочной железы
Питаться надо часто, но обязательно небольшими порциями. Минимум 4 раза, допускается дробление до 6 раз. Максимальный перерыв между трапезами – 4 часа. Очень полезные слизистые супы, жидкой консистенции еда.
Проблемы с внутренними органами крайне опасны для человека. Некоторые заболевания могут закончиться летальным исходом. По этой причине, всегда следует контролировать свой рацион и стараться избегать употребления спиртных напитков.
Что нужно знать для составления меню диеты при заболеваниях поджелудочной железы
Здоровое питание – залог долголетия и вечной молодости. Особенно правильное питание важно при патологиях поджелудочной железы, например, панкреатит. Научной медициной доказано, что одно лишь соблюдение строгой диеты, без применения каких-либо лекарственных средств, способно вылечить заболевание или добиться его стойкой ремиссии.
Каким образом диета помогает в лечении воспаления поджелудочной железы
Диетическое питание — основа консервативной терапии панкреатита (или воспаления поджелудочной железы), особенно если воспаление сопряжено с заболеваниями желчного пузыря и печени. Дело в том, что при воспалении важно создать функциональный покой железе, а этого можно добиться только при соблюдении правил диетического питания. Правильная пища, которая благоприятно действует на работу пищеварительного тракта, меньше воздействует на рецепторы слизистой оболочки желудка и двенадцатиперстной кишки, что рефлекторно приводит к подавлению секреции и нормализации выделения поджелудочного сока.
Важно! При начальных стадиях воспаления основу лечения представляет диета. Её назначает лечащий врач, с которым вы всегда можете посоветоваться насчёт употребления в пищу отдельных продуктов. Также врачи рекомендуют вести пищевой дневник, куда записываются все продукты, съеденные в течение дня, и пометки о реакции на них пищеварительного тракта и организма в целом. Уже через несколько недель совместно с лечащим врачом вы сможете понять какие продукты можно добавлять в рацион питания, а от употребления которых стоит отказаться из-за непереносимости.
Важно!
Что нужно знать о диете
В первую очередь из рациона исключается жирная пища. Дело в том, что жиры могут расщепляться на составные элементы единственным ферментом нашего организма — липаза. Так как данный фермент вырабатывается исключительно поджелудочной железой, то поступление обильной пищи богатой жирами вызывает нагрузку в работе данного органа. И если здоровая поджелудочная способна справиться с возросшей нагрузкой, то больная это сделать не в состоянии, что ещё больше ухудшает воспаление.
Во вторую очередь исключается всё сладкое. Пища богатая глюкозой вызывает повышенную выработку инсулина поджелудочной железой, что также плохо сказывается на её функциональном состоянии.
Диета при болезни поджелудочной железы также подразумевает исключение раздражающих блюд: острой, копчёной, маринованной, жареной, пряной пищи. Они содержат особые вещества, которые рефлекторно повышают её работу, что нежелательно при воспалении.
Особенности диеты при обострениях
Основную диету соблюдают в период ремиссии, то есть между обострениями. Само обострение воспалительного процесса несёт опасность для здоровья, поэтому здесь особенно важно снизить нагрузку на железу. Для этого в первые 3-4 дня пациенту запрещают употреблять какую-либо пищу, разрешено лишь употребление воды в небольших объёмах.
Далее по мере улучшения общего состояния в рацион вводятся нежирные мясные бульоны, травяные отвары и чаи. К концу недели разрешены каши и диетические супы. Диету строго соблюдают до самой выписки, после чего продуктовую корзину, помимо злаковых и овощей, можно пополнить фруктами, кисломолочными продуктами, хлебобулочными изделиями.
Важно! Расширяйте рацион питания постепенно, отслеживая реакцию организма на новый продукт. Не позволяйте себе переедать, но и голодать не нужно. Питайтесь небольшими порциями 4-5 раз на дню.
Что можно есть при диете страдающим заболеваниями поджелудочной железы
Перечень продуктов, разрешённых диетой, не такой уж и большой. Однако, сочетая их между собой, можно приготовить массу полезных и вкусных блюд. Примерный список продуктовой корзины при воспалении поджелудочной железы таков:
- Нежирные сорта мяса: птица (курица, индейка), кролик, телёнок, постная говядина.
- Нежирные сорта рыбы и морепродукты.
- Все крупы, кроме пшённой и перловой. Также не желательно кушать кукурузную крупу и бобовые.
- Все виды овощей.
- Фрукты: яблоки, бананы, груши. Кушать их нужно в небольшом количестве, перед употреблением лучше запечь в духовке.
- Различные ягоды.
- Кисломолочные напитки: нежирный кефир, ряженка, сметана, творог, натуральный йогурт. За день можно употребить кусочек нежирного бутербродного сливочного масла.
- Хлебобулочные изделия: чёрный хлеб в виде сухариков или чуть подсушенный, но не свежий.
- Напитки: свежие чаи, отвары и настои трав, компоты. Разрешены кисели, ягодные морсы.
Что запрещено диетой при панкреатите
Список запрещённых продуктов довольно обширен, однако употреблять их действительно не стоит, чтобы не спровоцировать очередное обострение и не усугубить воспаление в органе.
- Из мучных изделий диетой запрещены сдобные изделия (печенье, белые булки и т.д.), а также свежий хлеб.
- При приготовлении бульонов и мясных блюд нельзя использовать баранину, жирную говядину, свинину, колбасы.
- Диетой запрещены любые консервированные продукты.
- От соусов и приправ лучше отказаться. Они подержат пряности, которые раздражают рецепторы поджелудочной.
- Экзотические виды фруктов.
- Твёрдые жиры: сало, маргарин и т.п. Жидкие растительные жиры (масла) употреблять можно, но не более чайной ложки в день.
- Из напитков строго запрещён алкоголь, кофе. Газировки и соки также пить не нужно, так как в них содержится много простых углеводов.
Основные принципы диеты, предназначенной для лечения поджелудочной железы
За день устраивают 4-5 приёмов пищи примерно с одинаковым интервалом времени. Питаться лучше в одно и то же время день ото дня. Чтобы соблюдать этот основополагающий принцип, пищу лучше готовить заранее и носить с собой в контейнерах, если вы знаете, что не сможете быть дома в нужное время.
Блюда готовятся на пару, отбельные овощи и супы отваривают. В первой половине дня потребляют основную часть калорий, ближе к вечеру пища должна быть некалорийной и легко усваиваемой. При приготовлении не добавляют пряности и специи, соль добавляют минимальное количество.
Основной упор при выборе продуктов и блюд меню делается на белковую пищу (мясо и рыба), употребление жиров сводят к минимуму. При подаче проверьте температуру блюда, оно не должно быть горячим или холодным. Температура тела человека – наиболее благоприятна для употребления.
Важно! Придерживаться диеты нужно пожизненно. Соблюдение правил диетического меню должно стать для вас своеобразным кредо по жизни. Даже вне обострения имеется риск прогрессирования воспаления.
Полезное видео: Диета при заболеваниях поджелудочной железы
Примерное меню идеальной диеты на 1 неделю
Меню составляется на неделю вперёд согласно основным принципам диетического питания. В нём отображаются только те продукты, которые хорошо переносятся организмом, поэтому меню может меняться для каждого человека индивидуально.
| Дни | Дневное меню |
|---|---|
| Меню на 1 день | Утро:
Творог с кусочками сухофруктов, стакан кефира. |
| Меню на 2 день | Утро:
Рыбное суфле, травяной чай. |
| Меню на 3 день | Утро:
Творожный пудинг, стакан кефира. |
| Меню на 4 день | Утро:
Рыба, приготовленная на пару с кусочками овощей и зелёный чай. |
| Меню на 5 день | Утро:
Овощной салат и стакан кефира. |
| Меню на 6 день | Утро:
Отварной кусочек говядины, овощной салат и стакан кефира. |
| Меню на 7 день | Утро:
Творог с кусочками сухофруктов, кисель. |
Как видите, составить меню при воспалении поджелудочной железы совсем не сложно. Вы можете приготовить несколько блюд за один вечер, а затем просто распределить их на завтрак, обед, ужин и на перекусы.
Польза правильного питания
Питаясь так всего пару месяцев, вы почувствуете облегчение основных симптомов воспаления, улучшите процесс усвоения и переваривания пищи. Здоровая пища снижает риск возникновения обострения в будущем, улучшает прогноз заболевания в целом.
Диета благотворно влияет на состояние не только поджелудочной железы, но и соседних органов: печени, желчного пузыря, которые зачастую поражаются вместе с железой.
Заболевание поджелудочной железы: симптомы, лечение и диета
Болезни поджелудочной нередки, ведь образ жизни современного человека далеко не безупречен. Как выявить заболевания на ранних стадиях, и чего от нас требует поджелудочная железа?
Симптомы заболевания
Для поджелудочной железы характерны неинфекционные воспаления (панкреатит). При панкреатите те ферменты, которые железа должна была отправить в двенадцатиперстную кишку для пищеварения, остаются на месте, и начинают разрушать железу.
Панкреатит подразделяется на острую и хроническую форму. Кроме того, острая форма также делится на несколько видов. Возникает либо отёк железы, либо кровоизлияние, железа может нагноиться, или начнётся некроз тканей.
Поскольку поджелудочная железа находится за желудком, и тесно связана с пищеварительным процессом, часто острое воспаление происходит после обильного приёма пищи. Тревожным звоночком может стать тяжесть спустя 2 часа после еды. Общие симптомы в острой стадии таковы:
- Опоясывающая боль под рёбрами. Боль бывает колющей, ноющей, режущей и достаточно сильной. Иногда боль способна вызвать болевой шок.
- Тошнота и рвота, причём в острой форме рвота наблюдается сразу после еды. В хронической форме рвоту провоцирует жирная и острая пища.
- Проблемы с кишечником. Могут проявляться в виде метеоризма, запора или диареи.
- Диарея и рвота провоцируют обезвоживание, и если человек не восполняет запас жидкости в организме, он начинает стремительно терять в весе. Также наблюдается бледность и общая слабость.
- Повышение температуры.
- Сыпь на коже.
- Желтушность кожи.
- Головная боль, как последствие интоксикации организма.
Причины боли
Причин заболевания достаточно много, и их можно разделить на 3 группы.
К первой группе относятся причины, за которые ответственен сам человек, а именно:
- Переедание. Острая, жирная и жареная пища способствует нарушению жирового обмена, который в большинстве случаев вызывает панкреатит.
- Злоупотребление алкоголем и курение. Оба этих процесса вызывают усиленную выработку ферментов, которые, как уже было сказано выше, остаются в железе и разрушают её.
- Бесконтрольный приём лекарств. Некоторые лекарства также усиливают выработку ферментов.
Ко второй группе можно отнести различные изменения, на фоне которых развивается панкреатит, и это:
- Заболевания желчевыводящих путей.
- Камни или песок в протоках железы, которые закрывают проток и мешают нормальной циркуляции ферментов.
- Заболевания ЖКТ.
- Нарушения кровообращения: гипертония, сахарный диабет, атеросклероз и даже беременность.
- Инфекции могут спровоцировать развитие панкреатита.
К третьей группе относятся несчастные случаи и прочие причины, не зависящие от человека:
- Генетика. Иногда панкреатит проявляется у детей с рождения.
- Химические и пищевые отравления.
- Ранения и травмы брюшной полости, включая операции.
Диагностика болезни
Если вы распознали у себя хоть один из симптомов, срочно обращайтесь к врачу, ведь только он может точно определить причину болей в животе и назначить адекватное лечение. Обследование проходит в несколько этапов:
- Первичный осмотр.
- Лабораторные исследования, а именно, анализ крови, который поможет определить форму панкреатита.
- Прочие исследования, в частности, УЗИ, ФГДС, рентген, ангиография сосудов, томография и лапароскопия.
Иногда боль в острой форме настолько сильна, что может потребоваться госпитализация. В больнице не только проведут полную диагностику, но и поддержат нормальный уровень жидкости в организме, не допуская обезвоживания, и локализуют боль.
Воспаление: увеличение
Если поджелудочная железа по каким-либо причинам перестаёт справляться со своими функциями, клетки начинают работать в несколько раз интенсивнее, чтобы восполнить дефицит ферментов.
- Если поджелудочная железа увеличивается в размерах равномерно, то это говорит об острой или хронической форме панкреатита. Воспалительный процесс может распространиться на соседние органы.
- Если поджелудочная железа увеличилась неравномерно, то необходимо установить, в какой из трёх составных частей идёт воспаление. Поджелудочная железа состоит из трёх частей — головки, тела и хвоста. В зависимости от того, в какой части протекает воспаление, врач диагностирует заболевание.
Какие заболевания стоит подозревать при увеличении поджелудочной железы?
- Истиная или псевдокиста.
- Воспаление.
- Доброкачественная или злокачественная опухоль.
- Камни в протоках.
- Дуоденит с воспалением кишечного сосочка.
Киста
Специалисты различают два вида кист — истиные и псевдокисты. У каждого вида разная природа.
- Псевдокисты, в отличие от истиных, развиваются на фоне перенесённого воспаления. Они обычно наполнены жидкостью и состоят из соединительной ткани.
- Стенки истиной кисты состоят из эпителия. Истиная киста бывает застойной, когда панкреатический проток не способен пропускать секрет железы в нормальном количестве. Также киста может быть опухолевой, причём, выявить природу опухоли необходимо на самых ранних стадиях. Нередки паразитарные кисты, когда человек оказывается заражён аскаридами и другими паразитами.
Киста может долгое время себя не проявлять, особенно, если она небольших размеров. В других случаях больной обычно жалуется на дискомфорт в области живота, слабость, характерна для этого состояния тошнота и рвота, потеря аппетита. При прощупывании верхней или вредней части живота, врач почувствует напряжение.
После диагностики кисты, врач назначает соответствующее лечение. Некоторые виды кист, в частности, псевдокисты, рассасываются сами по себе спустя некоторое время после перенесённого острого панкреатита. Остальные виды кист удаляются хирургическим путём.
Питание
Лечение болезней поджелудочной железы всегда комплексное, и важной его частью всегда была и остаётся диета.
На 3-6 день заболевания, если боли прекратились, можно начать кушать жидкую овсяную или рисовую кашу без молока, соли, сахара или масла.
Если наблюдаются улучшения, то в рацион включают вегетарианские супы, слабые бульоны, постная рыба.
Как только состояние становится стабильным, больным назначают диетический стол №5.
Что предусматривает стол номер 5?
- Небольшие порции и питание 4-5 раз в день. При таком дробном питании снижается нагрузка на пищеварительный тракт.
- Рацион должен быть сбалансирован, что означает оптимальное соотношение белков (60-120 гр), жиров (60 гр) и углеводов (300-400 гр). При этом желательно перейти на растительные жиры, и сократить их количество в рационе в целом.
- Способ приготовления пищи — это важнейшая часть всего диетического стола. Больному разрешается кушать варёную и запечёную пищу, отличным вариантом является приготовление на пару. Готовые блюда лучше пюрировать, чтобы облегчить пищеварение. Тёплая пища предпочтительнее горячей или холодной. Так она не будет раздражать пищеварительный тракт.
Какие продукты разрешены больным при панкреатите?
- Подсушенный хлеб.
- Нежирное мясо, рыба, курица, индейка.
- Картофель, тыква, свёкла, морковь, кабачок, патиссон.
- Рис, гречка, овёс.
- Мелкие макароны.
- Паровые омлеты из белка яйца.
- Нежирный творог, простокваша, кефир.
- В чай можно добавить нежирное молоко.
- Немного сливочного или подсолнечного масла.
- Некислые яблоки.
- Пить можно слабые чаи, некислые морсы, воду без газа, отвар шиповника, травяные отвары по рекомендации врача, овощные или фруктовые соки.
Какие продукты категорически запрещены?
- Жирные виды мяса и рыбы: свинина, баранина, гусятина, утятина.
- Все виды грибов.
- Свежая капуста, редька, щавель, бананы.
- Бобовые (фасоль, чечевица, горох и другие).
- Соленья и маринады.
- Кофе, какао, крепкий чай.
- Специи и пряности.
- Мороженое.
В долгосрочной перспективе стоит также отказаться от алкоголя.
Как лечить народными средствами?
Народные средства могут существенно облегчить течение заболевания. Следующие народные рецепты были проверены многими поколениями и благотворно влияют на организм.
- Укропная вода. 1 ложку семян укропа залить 1 стаканом кипятка. Настоять в течение часа и процедить. Весь стакан нужно выпить в течение дня маленькими порциями.
- Настой овса. 500 гр овсянки нужно залить 1 литром кипятка, настоять в течение часа, процедить, остудить и пить по половине стакана 3 раза в день.
- Травяной сбор. Нужно взять по одной части зверобоя продырявленного, пустырника и мяты перечной и залить смесь 0,5 л кипятка. Настаивать в течение получаса и принимать по половине стакана за полчаса до еды.
- Льняной кисель. 1 ст. ложку льняных семян варить в 200 мл воды в течение 10 минут. Настаивать полученный отвар нужно в течение часа. Далее процедить и пить тёплым.
Полезное видео
Далее смотрите видео о диете и питании при заболеваниях поджелудочной железы:
Заболевания поджелудочной железы не только крайне неприятны, но и достаточно опасны, поэтому при появлении первых признаков заболевания, не стоит откладывать посещение врача. Только врач сможет подобрать адекватное лечение, которое не позволит болезни перейти из острой формы в хроническую.
Правильное питание для лечения поджелудочной железы
Неправильные привычки в питании заставляют страдать все органы пищеварительной системы человека. Одной из первых под удар попадает поджелудочная железа. Диета, предписанная во время обострения заболевания, призвана выполнить обратное действие. Она прежде всего предлагает покой, а также максимально щадящий режим работы органа. В течении панкреатита диета является одной из главных составляющих лечения. Конкретные рекомендации помогают исключить из рациона нездоровые блюда и правильно готовить разрешенные продукты.
Основные принципы диеты
Диетическое питание при болезни поджелудочной железы преследует цель освободить от непомерной нагрузки больной орган, чтобы он мог скорее восстановиться.
Пища подается в пареном, отварном, запеченном виде во избежание раздражения желудка и кишечника. Жарить любые продукты запрещено. Подаваемые блюда должны теплыми, приблизительно температуры тела.
Количество легкоусвояемых углеводов резко ограничивается — сахар, кондитерские изделия, свежая выпечка исключаются из рациона. Количество потребляемого протеина, наоборот, увеличивается до 30%, большая часть которых восполняется белками животного происхождения. Основное требование к рыбе и мясу — они должны быть диетическими, не содержать много жира. Яйца готовятся всмятку или на пару.
Из свежих овощей и фруктов с осторожностью нужно отнестись к продуктам, в которых содержится грубая клетчатка, так как она создает дополнительную нагрузку на органы пищеварительной системы. Поэтому растительные продукты подаются в измельченном виде или консистенции пюре. В зависимости от состояния больного со временем это ограничение снимается.
Энергетическая ценность пищи должна соответствовать дневной потребности человека исходя из его веса, возраста и рода занятий. Количество калорий разбивается на пять приемов пищи, три из которых все же остаются основными.
Вечером нужно кушать не позже, чем за пару часов до отхода ко сну, чтобы организм мог полноценно переработать пищу.
Питание при обострении заболеваний
Диета для поджелудочной железы после выхода из острых состояний является неотъемлемой составляющей лечебного процесса. От соблюдения рекомендаций во многом зависит, насколько быстро человек станет на ноги. Игнорирование диеты приведет к усугублению состояния и осложнениям болезни.
Хроническое течение болезней поджелудочной железы связано с питанием. Нездоровое питание при патологическом процессе в поджелудочной приведет к обострению заболевания и госпитализации. Поэтому правильно подобранный рацион — первый помощник в восстановлении здоровья органа.
Что можно есть, если болит поджелудочная железа
Диета при болях в поджелудочной железе в первую очередь исключает жирные, жареные и острые блюда, раздражающие поверхность внутренних органов пищеварительной системы. Из-за этого происходит спазм протоков железы и начинаются все проблемы.
Основные рекомендации, что можно кушать сразу после приступов боли:
- по возможности день-два поголодать;
- пить минеральную воду без газа (1,5-2 л в день);
- после этого постараться не нагружать поджелудочную, питаясь еще до недели слизистыми супами и кашами;
- если состояние улучшается, постепенно вводить новые блюда, наблюдая за самочувствием;
- перейти на диетическое питание согласно предписанному лечащим врачом.
Чем кормить ребенка при обострении панкреатита
Детское меню диеты для поджелудочной железы практически не отличается от диеты для взрослых. Период обострения у младших детей обычно проходит намного быстрее, однако лечебная диета все равно сохраняется на протяжении длительного периода и должна соответствовать возрасту ребенка.
Сводятся к минимуму животные жиры, сладости. Мясные блюда должны быть очень легкими.
Диета для поджелудочной железы: что можно и что нельзя
Диета при заболевании поджелудочной железы ограничивается столом №5. Рассмотрим, что можно и нельзя есть при панкреатите. Несмотря на то, что многие привычные продукты устраняются из повседневного меню, в домашних условиях рацион можно разнообразить за счет новых комбинаций продуктов и способов приготовления блюд.
Разрешено
Согласно предписаниям диеты, составлен список продуктов, разрешенных при заболевании поджелудочной, и основные рекомендации:
- первые блюда, которые больной начинает есть сразу после обострения заболевания, должны быть жидкими или консистенции пюре;
- разрешены только такие сорта рыбы и мяса, которые не содержат много жира (судак, окунь, курятина, телятина, индюшатина);
- из молочных продуктов можно есть те, в которых содержится наименьший процент жира;
- по возможности следует максимально перейти на растительные масла, особенно масло льна, расторопши, оливковое;
- овощи можно употреблять все, кроме редьки и чеснока;
- фрукты и ягоды должны быть некислых сортов, полезны сухофрукты;
- укроп, петрушка в свежем и высушенном виде;
- несвежий хлеб, домашние сухарики, галетное печенье;
- напитки – компоты и кисели, соки из некислых фруктов и ягод, травяной чай;
- из сладостей разрешен мед и запеченные яблоки.
Какие продукты ограничить
Некоторые привычные продукты не исключаются полностью из рациона, однако их употребление ограничено:
- соль – до 10 г в день;
- сливочное масло и другие тугоплавкие жиры;
- яичные желтки (до 2-3 штук в неделю);
- простые углеводы (сахар, варенье, сладкая выпечка);
- пшено;
- корица и ванилин.
Категорически нельзя
Диета при заболевании поджелудочной железы категорически исключает употребление алкогольных напитков любой крепости.
Запрещается употребление любых жирных продуктов:
- рыба, мясо жирных сортов и бульоны на них;
- кисломолочные продукты с высоким процентом жира;
- изделия из теста, в состав которых входит большое количество жира, особенно тугоплавкого.
Кроме того, табу накладывается на употребление таких продуктов:
- колбасы, копчения, консервы;
- грибы;
- бобовые;
- белокочанная капуста, редис;
- чеснок, хрен, горчица;
- острые приправы, уксус;
- еда быстрого приготовления;
- шоколад, сдоба, мороженое;
- ароматизаторы, консерванты, стабилизаторы;
- кофе, крепкий чай, сладкая газированная вода, холодные напитки.
Советы и ограничения по питанию при разных патологиях
Лечение и диета для поджелудочной железы при разных заболеваниях предусматривают некоторые различия. Однако есть и общие принципы.
После операции
В первые дни питание при заболеваниях поджелудочной железы, окончившихся операцией, совершается внутривенно посредством капельниц.
По мере выздоровления рацион пополняется жидкими супчиками, кашами, овощами в протертом виде. Дальше разрешены хлеб, размоченный в молоке, запеченные яблоки, омлеты на пару.
В зависимости от состояния больного через неделю-две после операции его переводят на обычную диету при заболеваниях поджелудочной железы.
При необратимых процессах в поджелудочной
Диета при заболевании поджелудочной железы с необратимыми процессами предполагает, что восстановления функциональности органа уже не произойдет. Рацион такого больного меняется на постоянной основе на употребление наиболее щадящей пищи.
Одновременно с этим питание должно быть разнообразным и полноценным. Но новые блюда вводятся маленькими порциями, чтобы не спровоцировать ухудшение состояния.
При камнях
Диета при камнях в поджелудочной железе должна обеспечивать полноценный отток панкреатического сока и желчи, предотвращать образование новых конкрементов. Акцент делается на мягкой пище, не раздражающей внутреннюю оболочку кишечника. С этой задачей хорошо справляются слизистые каши. Блюда готовятся с использованием исключительно растительных масел, например, оливкового. В рацион вводят семена льна и чиа.
Другие заболевания
При обострении патологии рекомендовано 1-3 дня поголодать. Таким образом поджелудочная железа избавляется от необходимости вырабатывать ферменты и отдыхает. При отсутствии рвоты рекомендовано пить простую негазированную воду и отвар шиповника.
Когда уже разрешено принимать пищу, больного кормят жидкими слизистыми супами, кашками и овощными супами-пюре. Такая пища оказывает наиболее щадящее влияние на органы пищеварения, в том числе и на поджелудочную железу.
По мере выхода из кризисного состояния рацион пополняют нежирным мясом и приготовленными согласно требованиям диеты овощными гарнирами.
Почему врачи запрещают любой алкоголь
Первое, что скажет доктор, рекомендуя новое меню, – отказаться от любой разновидности спиртных напитков. Процентное содержание спирта и доза даже не обговариваются. Почему так? Ответ кроется в физиологическом воздействии алкоголя на организм в целом и его влияние на работу поджелудочной железы. Семь из десяти больных, страдающих панкреатическими патологиями, обязаны своим состоянием именно алкогольным напиткам.
Попадая в желудок и кишечник, спирт трансформируется в ацетальдегид, известный повышенной токсичностью по сравнению с этиловым спиртом. Он разрушает слизистую оболочку органов, способствуя спазму протоков поджелудочной железы. Ацетальдегид убивает клетки поджелудочной, ответственные за разжижение панкреатического сока. В результате в протоке железы начинают образовываться камни.
Такое влияние никак не способствует восстановлению органа, но скорее усугубит ситуацию. Вдобавок поджелудочную железу ждет атака алкоголя, принесенного кровью непосредственно к органу. Он разрушает клетки, отвечающие за выработку инсулина и других гормонов.
Сколько времени нужно придерживаться диеты при разных заболеваниях
Диетическое питание при болезни поджелудочной железы назначается сразу же после обострения или как только болезнь обнаружили. Диету нужно будет соблюдать на протяжении года во избежание последующих срывов. Если же из-за несоблюдения правил питания произойдет обострение панкреатита, после приступа придется снова отсчитать год.
При таких заболеваниях, как хронический панкреатит, панкреонекроз, когда патологический процесс остановить невозможно, диета предписывается пациенту на всю жизнь.
Примерный рацион на неделю
Составить на каждый день правильное меню при заболевании поджелудочной железы представляется немаловажной задачей. Учитывая все пожелания и рекомендации диеты, примерное меню можно составить так:
- Завтрак №1 — первый прием пищи за день, поэтому он должен быть достаточно питательным, чтобы обеспечить организм энергией на первую половину дня. В качестве основного блюда выступает каша, приготовленная на молоке или воде, обязательно хорошо разваренная. Завтрак можно дополнить блюдом на основе творога, например, творожной запеканкой или паровым омлетом. По желанию разнообразие вносится за счет фруктов – свежих или спеченных, сухофруктов.
- Завтрак №2 дополняет первый завтрак. Это «запланированный перекус», который не должен быть тяжелым. Можно съесть йогурт или другой кисломолочный продукт с фруктом, например, печеным яблоком.
- Обед — второй основной прием пищи, обеспечивающий организм энергией на вторую половину рабочего дня. Основу здесь составляют крупы и овощи, дополненные молочным соусом, рыбными или мясными блюдами, приготовленными согласно диетологическим рекомендациям.
- Полдник помогает прожить от обеда до ужина. Он должен быть легким. Полдник может состоять из компота, киселя, лечебного отвара шиповника с печеньем или сухариками домашнего приготовления.
- Ужин — последний прием пищи за день. Чтобы пища успела перевариться до отхода ко сну, калорийность ужина должна составлять примерно треть или половину основного приема пищи. Здесь подойдут творог, чай, салаты из сырой или отварной моркови и других овощей, которые также можно готовить на пару. Ужин может быть на основе молока или каши, фруктовых блюд.
Диета при заболеваниях поджелудочной железы играет основную роль в деле выздоровления. Рацион должен быть сбалансированным, хорошо обдуманным и вкусным. Тогда положительных результатов долго ждать не придется.