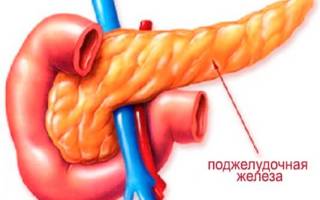
Диффузно дистрофические изменения поджелудочной железы
Диффузные изменения поджелудочной железы: смертельно или нет
Любого пациента, увидевшего эту запись в карточке или заключении диагностики, интересует, что это обозначает? Под этим термином понимают замещение здоровых структур жировой или соединительной тканью. Выявляют диффузные изменения поджелудочной железы посредством инструментальной диагностики. Чаще это УЗИ. Эта патология не конкретный диагноз, а только термин, обобщающий целую группу патологий.
Понятие и причины
При выявлении диффузных изменений специалисту нужно проверить эхопризнаки других элементов брюшной полости – это покажет, произошли перемены только в железе или же патология распространилась из других органов. Нередко проблема переходит на поджелудочную железу из желчного пузыря, селезенки и печени. Изменения в этом случае называют реактивными.
Диффузные изменения возникают по многим причинам:
- Неправильное питание. Злоупотребление вредной пищей, несоблюдение баланса.
- Хронический стресс.
- Генетическая предрасположенность.
- Вредные привычки (алкоголь, наркотики, сигареты).
- Патологии в желудочно-кишечном тракте.
- Неправильный прием лекарственных средств (не по назначению, превышение дозировки, игнорирование противопоказаний).
- Нарушение кровоснабжения поджелудочной железы.
- Проблемы с обменными и эндокринными процессами.
- Пожилой возраст.
Диффузные изменения у ребенка проявляются только вместе с патологией других органов. Обычно это хронические воспалительные процессы. Причиной таких изменений может стать также:
- детская инфекция;
- врожденная патология;
- травма;
- прием сильных антибиотиков;
- отравление.
Выяснить точную причину изменений можно с помощью дополнительных исследований. Это анализы крови, эндоскопия 12-перстной кишки, томография.
Симптомы и виды
О диффузных изменениях обычно говорят определенные признаки:
- постоянная тяжесть в животе;
- чередование плотного и жидкого стула;
- отсутствие аппетита.
Эти симптомы являются общими, но для каждого заболевания есть характерные ему черты:
- При остром панкреатите нарушается целостность тканей железы, поэтому процесс вывода пищеварительных соков меняется, вызывая общую интоксикацию организма. Пациента тошнит, возникают порывы к рвоте, в левом подреберье возникает острая боль, иногда увеличивается тахикардия.
- Хронические проявления панкреатита начинаются с отечности и небольших кровоизлияний из-за повреждения тканей. Поджелудочная железа уменьшается, боли при обострении усиливаются.
- Фиброз может протекать бессимптомно. Выработка ферментов снижается, нарушая пищеварительный процесс. Проявиться такая патология может тошнотой, рвотными позывами, жидким стулом и снижением веса.
- Симптоматика при липоматозе зависит от количества очагов. Если он один, то заболевание выражается слабо либо протекает бессимптомно. При распространении патологии по всему органу происходят нарушения в его работе, проявляющиеся болезненными ощущениями.
- Если диффузные изменения затрагивают и поджелудочную железу, и печень, то такое явление называется гепатомегалия. Это не заболевание, а следствие конкретных патологических изменений. Начальная стадия гепатомегалии часто протекает бессимптомно, но после печень увеличивается, выступая над ребрами. После этого возникает болезненность, усиливающаяся при пальпации. Пациент страдает от тошноты со рвотой, изжоги и неприятного привкуса. Аппетит снижается, кожа приобретает желтоватый оттенок, возможна зудящая сыпь.
- Неоднородные диффузные изменения могут быть признаком кисты, опухоли или склерозирования.
Различают также УЗ-признаки таких нарушений, разделяющие их на виды. Характер диффузных изменений может проявляться на диагностике по-разному:
- Уменьшение эхоплотности (структура уплотняется), неоднородность эхоструктуры, размеры железы умеренные, но увеличены. Такие особенности характерны для острых воспалений, вызванных нарушением вывода пищеварительных ферментов. Диффузным изменениям подвергается паренхима (особая ткань) железы.
- Эхогенность и эхоплотность повышены, но размеры органа в норме. Жировые ткани замещают стенки железы, а в тяжелых случаях перекрывают паренхиму. В этом случае диагностируют липоматоз.
- Эхогенность и эхоплотность повышены, размеры органа в норме либо незначительно меньше нее. Ткани железа замещаются соединительными структурами. Эти характеристики свойственны фиброзу.
- Паренхима железы изменилась эхоскопически, эхоплотность отклонена от нормы, часть тканей замещена жировой структурой. Диагноз – сахарный диабет.
- Эхоплотность и эхогенность понижены, размеры железы в норме. Проход оттока соков может быть закручен. Это признаки хронического панкреатита, возникшего из-за нарушения жирового обмена.
Для постановки диагноза мало получить информацию по типу УЗ-признаков. Важно сделать дополнительные анализы, чтобы диагностировать определенное заболевание.
Важно! Диффузные изменения не являются диагнозом конкретного заболевания, поэтому не стоит пренебрегать дополнительными исследованиями для выявления первопричины патологии. Болезнь нужно выявить своевременно, чтобы повысить шансы на успешное излечение.
Лечение
После обнаружения диффузных изменений лечение назначают только после дополнительных исследований. Это необходимо для постановки точного диагноза – каждое заболевание требует особого подхода.
Лечение панкреатита
Если причиной диффузных изменений является панкреатит, то вопрос, как лечить патологию зависит от ее формы. При остром заболевании пациента нужно госпитализировать. Обязательно надо принять следующие меры:
- Снять боль. Для этого прибегают к нестероидным противовоспалительным препаратам. В некоторых случаях не обойтись без наркотических средств – морфина или промедола.
- Расслабить гладкую мускулатуру. Обычно применяют Но-Шпу. Она снимает спазм и улучшает отток панкреатического сока.
- Подавить секрецию поджелудочной железы. Выполняют прикладыванием холода к животу и назначением Атропина.
- Голодание. Его нужно придерживаться пока острая боль не пойдет на спад. Затем разрешают понемногу есть йогурт. Остальные продукты вводят постепенно и небольшими порциями.
При хроническом панкреатите возможно острое проявление либо состояние ремиссии. Обострение в таком случае лечат аналогично острому заболеванию. При ремиссии терапия отличается:
- Ферментные препараты для борьбы с диареей, тошнотой и вздутием живота. Обычно прибегают к Мезиму или Креону.
- Инъекции смеси аминокислот. Такая мера нужна при снижении функции органа, когда отсутствуют ферменты для переваривания белковой пищи. Дополнительно прибегают к анаболическим гормонам и витамину C. Детальная статья о препаратах для лечения панкреатита — здесь.
- Частое и дробное питание.
- Диета. Назначают стол №5п. Тут можно прочитать подробнее о диете при остром панкреатите.
О лечении панкреатита в домашних условиях подробнее читайте в этой статье.
Фиброз
Лечение фиброза обязательно включают диету. Назначают стол №5п, как при хроническом панкреатите. Простые углеводы ограничивают. Если организм сильно истощен, то пищу вводят парентерально.
При фиброзе назначают ферментные препараты. Прибегают обычно к Панкреатину или Липазе. Нарушенный углеводный обмен корректируют сахароснижающими препаратами, иногда требуется инсулинотерапия.
Если пациент резко теряет вес, страдает от выраженного болевого синдрома или частых обострений панкреатита, то необходимо хирургическое вмешательство. В периоды ремиссии стоит обратиться к санаторно-курортному лечению.
Липоматоз
Терапевтические меры при липоматозе направлены в основном на коррекцию питания. Пациенту необходимо нормализовать свой вес, приобщиться к здоровому образу жизни, избавиться от вредных привычек.
Произошедшие изменения при липоматозе необратимы, но предотвратить их развитие можно с помощью диеты. Основной ее принцип – дробное питание и небольшие порции. Вредную пищу из рациона надо исключить. Продукты лучше варить или готовить на пару, не используя растительное масло. Потребление калорий за сутки надо ограничить – максимальный показатель рассчитывается индивидуально.
Липоматоз может сопровождаться гепатитом, заболеваниями щитовидной железы, сахарным диабетом. В этом случае их обязательно лечат.
Гепатомегалия
Бороться с гепатомегалией надо начинать с устранения ее первопричины. В лечебный комплекс обязательно включают диету, чтобы снизить нагрузку на печень и активировать регенерацию ее тканей.
Медикаментозная терапия заключается в приеме гепатопротекторов. Эти препараты необходимы для защиты клеток печени.
Незначительные проявления гепатомегалии не нуждаются в специфическом лечении. Терапия заключается в специальной диете. Поддержать работу печени можно достаточным количеством сахара, который содержится во фруктах, например, в 0,2 кг винограда (норма в сутки).
Важно! Нельзя самостоятельно назначать лечение, даже если диагноз точно известен. У каждого заболевания есть свои особенности, от которых зависят и нюансы терапии.
Профилактика
Диффузных изменений можно избежать, соблюдая некоторые профилактические меры. Они заключаются в несложных правилах:
- отказ от курения и алкоголя;
- рациональное и регулярное питание;
- минимум жирной пищи;
- дробное питание и небольшие порции;
- травяные чаи вместо крепкого кофе;
- при патологиях желудочно-кишечного тракта нужны регулярные обследования.
И обязательно прочитайте, какие продукты вредны для поджелудочной, чтобы изменить свой рацион.
Обнаружить диффузные изменения несложно, но необходимо определить первопричину их появления. Именно от нее зависят конкретные особенности лечения. В любом случае терапия включает диету.
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
Дистрофия поджелудочной железы: причины и методы лечения
Наш мир богат многообразием заболеваний и большое количество различных вкусностей является здесь важной составляющей. Подумайте, сколько уже есть недугов, связанных с нарушением работы желудочно-кишечного тракта? Одно из наиболее распространенных заболеваний – липодистрофия или дистрофические изменения поджелудочной железы.
Термином «липоматоз» именуется жировая дистрофия, сопровождающаяся инфильтрацией поджелудочной железы, в процессе которой ткани органа изменяются и нарушается его функциональность. Однако, липоматоз не появляется из ничего, первоначальным этапом служит панкреатит, когда уже важно начать соответствующую терапию. Потенциальными жертвами недуга могут стать те, кто не следит за своим питанием, злоупотребляет алкоголем. Особо подвержены заболеванию люди пожилого возраста, страдающие ожирением, а также диабетики.
Основополагающие факторы
К основным причинам заболевания относят следующие:
- наследственная склонность к ожирению;
- физическая травма органа;
- токсическое отравление, в том числе и алкоголем;
- сахарный диабет (составляет 70% случаев);
Какой процент человечества страдает от ожирения? Виной всему популярность фастфуда и других блюд с высоким содержанием вредных веществ. Польза подобных продуктов не только сомнительна, но еще и не доказана. В группу риска также входят те, кто злоупотребляет алкоголем и жирной пищей, аналогично и люди с заболеваниями ЖКТ.
Важно. Поэтому таким личностям рекомендуется ежегодно проходить хотя бы один раз ультразвуковое обследование.
Этапы и формы дистрофии ПЖ
Для удобства восприятия существующих разновидностей заболеваний, данные лучше представить таблицей.
| Этапы дистрофических изменений поджелудочной железы | |
| первый | Ожирение заняло до 30% органа, функциональность нарушена умеренно, симптоматика никак не выражена. |
| второй | Ожирение заняло до 60% органа, наблюдаются сбои в работе ЖКТ (желудочно-кишечного тракта) и ПЖ (поджелудочной железы). |
| третий | Ожирение заняло свыше 60% органа, ярко выражена клиническая картина, в отдельных случаях наблюдается эндокринная недостаточность. |
| Формы дистрофических изменений поджелудочной железы | |
| Диффузная | Мышечная липома – липидные клетки срастаются с мышечной тканью. Грань нормальной и патологической тканей не выявляется. |
| Узловатая | Происходит формирование симметрично локализующихся узлов, окруженных уникальной капсулой. |
| Смешанная | Представляет собой дуэт первых двух форм с соответствующими осложнениями, причем симптоматику часто путают с одной из форм. Определяет смешанную форму только специалист. |
Клиническая картина
К сожалению, жировая дистрофия на первых этапах определяется только после полного обследования организма, В иных случаях никаких внешних проявлений нет. Симптоматика начинает выражаться ближе к концу второй стадии развития заболевания и уже тогда человек ощущает сдавленность и дискомфорт после трапезы. Далее следуют приступы тошноты, «на пустом месте». Возможно повышенное газообразование и рвота. Нельзя исключать вялость и недомогание, с которыми сталкиваются пациенты.
Запущенная стадия ознаменуется резким повышением уровня сахара в крови, ведь железа перестает работать нормально, провоцируя диабетические изменения в организме. Липоматоз – следствие сахарного диабета и, вместе с повышенным уровнем сахара в крови, человек получает чрезмерно избыточный вес.
Симптоматика делится на группы, в зависимости от проявлений:
- болевой синдром – боли в левом подреберье вместе с тяжестью в животе (чувство тяжести чувствуется после приема пищи);
- диспепсический синдром – тошнота, рвота, чрезмерное газообразование, запор или понос;
- астенический синдром – вялость, быстрая утомляемость, слабость.
Профилактические мероприятия против липоматоза
Диагноз «липоматоз» неприятен, поскольку заболевание трудно излечивается. Поэтому, чтобы не только оградить себя от избыточной терапии, но и подстраховать организм стоит предпринять профилактические меры, с целью снижения вероятности появления заболевания. Единственной положительной новостью для пациентов является тот факт, что липоматоз относится к доброкачественным и медленным образованиям. Протекает болезнь медленно, но и симптоматикой не блещет. Поэтому рекомендуется проходить ежегодное обследование на предмет выявления подобных заболеваний. Вовремя выявив недуг можно в кратчайшие сроки добиться положительного результата.
Подобного добиваются, исключая все риски и основополагающие факторы. А значит стоит отказаться от жирных и вредных продуктов, корректировать вес тела, не злоупотреблять алкогольными напитками и исключить стрессы.
Важно. Большинство врачей также рекомендуют отказаться от курения, ежегодно проходить УЗИ печени и желчного пузыря.
Диагностика липоматоза
Получить четкие сведения о наличии заболевания можно после полного обследования организма, прохождения лабораторных исследований и УЗИ органов брюшной полости. После прохождения пациентом УЗИ, врач уже определит визуальные характеристики органов и оценит общее состояние организма. Если оборудование выявляет жировые вкрапления, подается эхосигнал, сигнализирующий о неравномерной структуре органа.
- никаких отклонений от нормы;
- присутствуют незначительные изменения;
- изменения внутренних органов существенны.
Важно. Исходя из вердикта, врач назначает соответствующее лечение.
Народная медицина
Жировая дистрофия поджелудочной лечится и народными средствами, правда не следует забывать и о медикаментозном лечении, чтобы время не было потрачено зря. В интернете существуют десятки народных средств, но следует понимать, что для конкретного случая народное средство рекомендует только лечащий врач. Он исходит из состояния пациента, формы и этапа развития заболевания и, конечно же, противопоказаний. Здесь важную роль играет индивидуальность организма, как в принципе для всех лекарств и терапий.
Медикаментозное лечение
Учитывая характер заболевания неудивительно, что лечение состоит из нескольких этапов:
- Диета – направлена на снижение общей массы тела и улучшение самочувствия. Исключается риск распространения жировых вкраплений в поджелудочной железе. Больной обязан соблюдать строгую диету с минимальным процентом жиров. Стоит кушать пять раз в день, исключив копчености, соленья, сладости и сдобу. Блюда для меню приготавливаются на пару, в основу рациона положены овощи, кисломолочная продукция, нежирное мясо.
- Консервативная терапия – необходима только при выявлении жировых вкраплений, расположенных на поверхности органа. Жировые отложения также могут сдавливать протоки поджелудочной железы, а медикаментозная терапия применяется для нормализации пищеварительного и гормонального фона. В качестве эффективных средств себя зарекомендовали «Мезим» и «Фестал». Альтернативой последнему средству служит «Пангрол», доступный в цене и эффективный в терапии.
- Хирургическое вмешательство – допускается только при поражении органа на 60% и более, вместе со слиянием жировых клеток. Примечательной чертой липоматоза является то, что здоровые ткани поджелудочной после повреждения замещаются жировыми, что нарушает функциональность органа. Операция направлена на удаление жировой ткани и участков, занявших поджелудочную железу.
Диета при диффузных изменениях поджелудочной железы
- Эффективность: лечебный эффект через 14-21 день
- Сроки: 1-6 месяцев/постоянно
- Стоимость продуктов: 1600-1700 руб. в неделю
Общие правила
Диффузные изменения поджелудочной железы (ПЖ) выявляются на ультразвуковом исследовании и представляют собой трансформацию структуры ткани органа. Наличие диффузных изменений/их тип означает наличие заболеваний или возрастных изменений в ПЖ. В норме ткань железы имеет однородную структуру. При наличии воспалительного процесса ткань воспаляется, подвергается фиброзному/жировому перерождению, в ней образуются участки кальцификатов и петрификатов. К эхо-признакам диффузных изменений ткани ПЖ относятся: повышенная/пониженная эхогенность (изображение более светлое/темное), повышенная эхогенность с гиперэхогенными очагами, неровность контуров, увеличение/уменьшение размеров ПЖ на фоне фиброза.
Основными формами диффузных изменений в ПЖ являются:
- Липоматоз (жировое перерождение), при котором происходит замещение паренхимы поджелудочной железы (панкреатоцитов) на жировую ткань (адипоциты). Чаще встречается у лиц пожилого возраста и зрелых людей при сахарном диабете.
- Фиброз — диффузное замещение ткани пж соединительными структурами.
Диффузные изменения могут быть выраженными и умеренными. Умеренные диффузные изменения поджелудочной железы характерны для начальных стадий процесса фиброза/липоматоза, при которых ферментная недостаточность еще не наблюдается. Сопровождаются жалобами на тошноту после приема пищи, чувство дискомфорта, периодические боли в эпигастральной области, периодические расстройства стула. На УЗИ выявляется неравномерность эхо-плотности ПЖ, (сочетание участков повышения и понижения). Основной причиной умеренных диффузных изменений является панкреатит в лёгкой форме/отёк поджелудочной железы. Для предотвращения прогрессирования изменений назначается диета со стандартной консервативной терапией.
Выраженные диффузные изменения наблюдаются при более запущенных состояниях (чаще хронических заболеваниях) органа, протекающих с ферментативной недостаточность и сопровождаются расстройством пищеварения, белковой недостаточностью, снижением веса, нарушением общего состояния. Диффузные изменения, как правило, уже не обратимы. Лечение, кроме стандартной консервативной терапии предусматривает назначение заместительной ферментной терапии.
Принято считать, что диффузные изменения являются признаком наличия воспалительных заболеваний железы (острого/хронического панкреатита). На УЗИ обнаруживается диффузное/локальное увеличение размеров ПЖ, она имеет нечеткие неровные контуры, сниженную хогенность за счет развития выраженного отека, эхоструктура ткани неоднородна за счет появления гипоэхогенных участков, представляющих собой зоны некроза, имеет место расширение протока ПЖ, в некоторых случаях — псевдокисты. У пациентов пожилого возраста диффузные изменения могут быть признаком возрастного замещения нормальной ткани железы жировыми включениями с соединительной тканью.
Диета при диффузных изменения поджелудочной железы является важнейшим компонентом лечения во всех периодах различных заболеваний ПЖ. Лечебное питание строится на базе классической Диеты №5П и позволяет уменьшить стаз в протоках, подавить гиперферментацию в остром периоде и улучшить обменные процессы в ПЖ, восстановить ее функцию при хронической форме. При острых формах основными задачами диетотерапии являются: прекращение продуцирования панкреатического сока, что достигается голодом и строгим постельным режимом.
В первые дни больному показано только питье: отвар шиповника, чай некрепкий, минеральная щелочная вода (Боржоми, Ессентуки №17), кипяченая вода комнатной температуры небольшими порциями. Голод, как правило, в зависимости от состояния больного назначается на 1-3 дня. Далее, начинается расширение рациона питания с постепенным включением новых продуктов, увеличение объема пищи и ее калорийности при тщательном соблюдении механического/химического щажения железы.
Диета 5П имеет два варианта: первый вариант назначается после голодного периода при остром панкреатите или обострении хронического. Такой вариант диеты устраняет болевой синдром и обеспечивает максимальное щажение ПЖ. Питание в этом периоде низкокалорийное, не соответствующее физиологическим нормам (80 г белков, 40-60 г жиров и 200 г углеводов, калорийность на уровне 1500-1600 ккал/сутки) и может назначаться на период не более 4-6 дней. Приемы пищи до 6 раз в сутки, очень маленькими порциями (до 100 г).
Количество свободной жидкости — до 1,5-2,0 л, хлорида натрия 8-10 г. В рационе должны быть продукты полужидкой консистенции и лишь к 6-7 дню разрешается вводить полувязкие блюда. Панкреатическую секрецию меньше всего стимулирует углеводная пища, поэтому ее и включают в рацион сразу после голода — жидкие протертые каши, овощные отвары, слизистые несоленые супы, белый черствый хлеб/сухари, протертые компоты, некрепкий чай с сахаром, кисели из фруктового сока с ксилитом. Со 2-3 суток в рацион вводят в белковые продукты: паровой омлет из куриных яиц, творожную пасту, каши на разбавленном молоке, крем-суп из отварного мяса, суфле мясное/рыбное, паровые котлеты индейки, курицы, сливочное масло.
При улучшении пищеварительного процесса и уменьшении боли назначается второй вариант, который представляет собой физиологически полноценное питание (100-120 г белка,70 г жира и 350 г углеводов) на котором пациент с выраженными диффузными изменениями поджелудочной железы должен находится длительный период (6-12 месяцев). Пища готовится в отварном/паровом виде, блюда протираются, а позже — просто измельчаются. Питание дробное, небольшими порциями. В случаях недостаточного переваривания белкового компонента содержание белков на время уменьшают, при этом, увеличивают содержание углеводов. Полностью исключаются экстрактивные вещества/клетчатка (грибные рыбные, мясокостные бульоны, алкогольсодержащие напитки, жареные блюда, овощи/фрукты в сыром виде). Соль — до 6 г. Показано включение в рацион питания продуктов, ингибирующих протеолитические ферменты: яичный белок, картофель, овсяная крупа, соевые бобы.
В период ремиссии перечень продуктов расширяется, включаются уже в сыром виде овощи, как самостоятельные блюда, так в составе винегретов, салатов, гарниров. Супы готовят не протертыми, для улучшения вкуса используют соусы, приготовленные самостоятельно. В стадии ремиссии необходим прием минеральных вод средней минерализации курсом по 3 недели. При хроническом панкреатите диета соблюдается пожизненно.
Диета при диффузных изменениях поджелудочной железы предусматривает и разгрузочные дни один раз в неделю на продуктах, которые не противопоказаны (овсяный, творожный, творожно-фруктовый, рисово-компотный, арбузный, тыквенный). Для устранения нарушений пищеварения больным назначается Креон. В процесс лечения можно включать народные средства (напиток из цикория, отвар из лопуха, напиток из овса). При сочетанной патологии (холецистопанкреатит, гастрит, гастродуоденит) диетическое питание корректируется в соответствии с диетическим питанием при конкретном заболевании.
Разрешенные продукты
Диета при диффузных изменениях поджелудочной железы включает:
- Супы на бульонах из овощей с перетертыми и хорошо разваренными разрешёнными крупами, заправленные сливочным маслом, сметаной, сливками.
- Крупы (гречневая, манная, овсяная, рис), приготовленные на воде и доведенные до полу вязкой консистенции.
- Отварные/перетертые до состояния пюре кабачки, морковь, картофель, тыкву, цветную капусту, зеленый горошек, свеклу. Позже — сырую морковь/тыкву и огурцы в тертом виде, очищенные помидоры.
- Нежирную рыбу (сазан, судак, хек, треска, окунь, щука, минтай), приготовленную на пару/отварную куском или в виде котлет.
- Тощее красное мясо (говядину, телятину), мясо кролика, курицы в виде рубленных изделий (фрикадельки, котлеты, суфле, тефтели), приготовленных на пару. Отварную курицу/кролика можно готовить куском.
- Кисломолочные продукты низкой жирности. Молоко разрешается только добавлять в блюда. Сметану — в качестве приправы к блюдам, неострый сыр в тертом виде.
- Белковые омлеты (1 яйцо в день).
- Несвежий пшеничный хлеб, галетное печенье.
- Домашние соусы на овощном отваре с добавлением сметаны/молока.
- Фрукты — в остром периоде сладкие яблоки в печеном виде. Сухофрукты протертые. Позже — кисели, муссы, пастилу. В стадии ремиссии допускаются ограничено сырые фрукты/ягоды в протертом виде.
- После обострения жиры вводят очень осторожно, вначале — масло сливочное, а позже — подсолнечное рафинированное.
Дистрофия поджелудочной железы
Дистрофия поджелудочной железы – это уменьшение ее внешней и внутренней секреции, связанное со снижением количества функционирующих клеток. Как правило, это заболевание развивается в результате частых рецидивов панкреатита, при обменных нарушениях (жировое перерождение органа), онкологических патологиях. В этой статье подробнее рассмотрим симптомы болезни. Также поговорим о том, какое возможно лечение при утрате органом своей функции.
Причины заболевания
Почему в железе начинаются дистрофические процессы? Первой и самой банальной причиной является старость. Клетки поджелудочной железы человека не имеют бесконечный ресурс существования. Токсины, алкоголь и вредная пища пагубно воздействуют на ацинусы – секреторные островки, производящие поджелудочный сок. Отмирают не только клетки внешней секреции. Островки Лангерганса, производящие гормоны для регулирования пищеварения, также изнашиваются. Поэтому пожилым людям нужно придерживаться строгой диеты. А любые излишества могут иметь серьезные последствия.
Дистрофические изменения органа могут стать последствием панкреатита. Каждый приступ болезни губит определенный процент клеток. А новые секреторные дольки не образуются вновь. При хроническом панкреатите дистрофия железы может развиться очень скоро. Если во время обострения наступил панкреонекроз, он может погубить значительную часть органа.
Постоянный прием алкоголя, пусть и при отсутствие воспаления в железе, также вызывает изменения в клетках. В печени и поджелудочной железе начинаются обменные нарушения, которые мешают функционировать нормальной ткани. Также изменения провоцирует употребление жирной пищи.
Онкология железы сильно влияет на развитие дегенеративных процессов в органе. Растущая опухоль сдавливает окружающую ткань. Это касается доброкачественных процессов. Изменения, которые вызывает рак, более серьезны. Злокачественные опухоли прорастают железу, вызывая немедленную гибель здоровых клеток.
Клиническая картина — симптомы
Как правило, возрастные изменения в железе не так заметны, как дистрофия после панкреатита. Первые симптомы нарушения внешней функции – это расстройство пищеварения. У больного ухудшается аппетит, появляется вздутие после еды, нарушается стул (поносы чередуются с запорами). Иногда в кале появляются непереваренные волокна, жир. Пациенты, у которых есть такие изменения в поджелудочной железе, имеют характерный внешний вид – они бледные, истощенные, с сухой кожей и слабо развитой мускулатурой.
Симптомы нарушения эндокринной (внутренней) функции железы выглядят следующим образом: у пациента появляется постоянное чувство жажды, кожный зуд и снижение иммунитета. Раны и мелкие трещины на коже заживают очень слабо. Сами покровы сильно истончены и лишены влаги. Больного мучает полиурия – частое обильное мочеотделение. Это симптомы сахарного диабета, который развивается в ответ на разрушение островков Лангерганса. Обычно страдают и другие эндокринные функции, но на клинике это отражается слабо.
Как распознать болезнь?
Вначале врач собирает тщательный анамнез и расспрашивает о все заболеваниях, которые раньше были у больного. Для подтверждения диагноза на амбулаторном уровне достаточно УЗИ органов брюшной полости и копрограммы. Первое исследование позволяет четко рассмотреть железу. Она, как правило, становится меньше. На УЗИ можно увидеть участки уплотнения, кисты и другие осложнения некроза. Также этим методом хорошо выявляются опухоли панкреас. Копрограмма – это сложный анализ кала, который исследует наличие в выделениях непереваренной клетчатки и жиров. Это может говорить о нарушенной функции органа.
Для более точной и специфической диагностики применяют КТ, МРТ и биопсию.
Терапия
Лечение этой патологии – это заместительная терапия и строгая диета. Из меню надо убрать все продукты, которые создают проблему для переваривания. Лечение невозможно без изменения образа жизни и режима приема пищи. Для хорошего пищеварения больной должен есть каждые 2-3 часа. Порции не должны превышать 100-150 мл. Еда должна быть приготовлена на пару, допустимо употреблять пищу в отварном и запечённом виде. Отказ от алкоголя и курения обязателен.
Далее, на помощь приходит заместительное лечение. Средства панкреатин, мезим и креон содержат необходимую дозу ферментов, которые позволяют без труда переварить все съеденное за день. Ферменты назначаются в дозировке, которую подбирает врач. Она индивидуальна для каждого больного.
Дополнительное лечение включает в себя назначение пробиотиков, витаминов (желательно в виде инъекций), спазмолитиков (при выраженных болях). Эти препараты не заменяют ферменты, но существенно помогают самочувствию больного и улучшают качество его жизни.
В некоторых случаях, когда от железы ничего не остается, врачи назначают хирургическое лечение. Операция по трансплантации всего органа, его части или отдельных клеток проводится во всех крупных клиниках страны. Эффективность пересадки остается низкой. Негативный момент заключается в том, что пациент обязан пожизненно принимать препараты, понижающие иммунитет. Это существенно увеличивает послеоперационную летальность. На сегодняшний день хирургическое лечение дистрофии панкреас – это крайняя мера.
Что такое диффузные изменения поджелудочной железы
Когда в поджелудочной железе начинаются патологические процессы, её ткани претерпевают изменения. Они видны врачу во время обследования пациента и являются важным диагностическим критерием.
Что такое диффузные изменения
Диффузные изменения — это процесс взаимопроникновения разных типов клеток в одной ткани, при перемешивании здоровых и патологических участков. При этом, если в процесс вовлечена не вся паренхима, он будет называться очаговыми, а не диффузным.
Поджелудочная железа напрямую влияет на процесс пищеварения. В ней выделяют три основные части – головку, тело и хвост. Клетки, из которых она состоит, свойственны только этому органу и имеют определённую структуру. По разным причинам, в том числе с возрастными изменениями, может начаться процесс отмирания тканей, а на их месте происходит жировая инфильтрация или образование соединительного слоя.
Из-за структурных особенностей разного типа клеток при ультразвуковом исследовании получается картинка смешанной эхогенности и это притом, что общие размеры поджелудочной железы не нарушены. К таким патологическим преобразованиям приводят заболевания гепатобилиарной системы, эндокринные сбои, недостаточность кровоснабжения.
Опасность перерождения клеток состоит в том, что процесс затрагивает железистую часть, которая выполняет главные функции органа. Таким образом, диффузные изменения – не диагноз, а проявление патологии, которую можно увидеть по результатам ультразвукового обследования.
Видео: Узи поджелудочной железы
Незначительные изменения
Когда степень преобразования тканей выражена не сильно, симптомы отсутствуют, а дисфункция органа не проявляется. К такому состоянию могут привести:
- Неправильное питание.
- Недавнее воспалительное заболевание.
- Повышение или понижение секреторной функции, которые провоцируют стрессовые ситуации и депрессии.
- Некоторые лекарственные препараты.
Часто это временные изменения, которые не являются поводом для беспокойства и не влекут за собой последствий.
Умеренные диффузные изменения
При средней выраженности изменений в паренхиме симптомы могут также отсутствовать. Однако при ультразвуковом исследовании дополнительно обнаруживается отёчность, которая свидетельствует о более серьёзных причинах патологии. Подобное состояние могут вызвать:
- Воспаление.
- Острый панкреатит.
- Проблемы с жёлчным пузырём.
- Нарушения в работе двенадцатипёрстной кишки.
- Гепатомегалия.
Когда диагностируется умеренная степень преобразования паренхимы поджелудочной, необходимы дополнительные обследования, чтобы определить первопричину патологии.
Невыраженные изменения
Чаще проблема обнаруживается случайно или когда пациент проходит комплексное обследование всей пищеварительной системы. Специфические симптомы дисфункции поджелудочной железы отсутствуют, но у пациента могут быть другие жалобы. Появляются они из-за того, что причиной диффузных изменений выступают сбои в работе печени, жёлчного пузыря или других органов.
Такое состояние также может быть следствием перенесённого инфекционного заболевания или результатом генетической предрасположенности. Как правило, невыраженные изменения не влияют на работу самого органа.
Выраженные диффузные изменения
Довольно сильная степень поражения паренхимы наблюдается при воспалительном заболевании поджелудочной железы – панкреатите. При остром течении они выражены сильнее, чем при хроническом. Замена большой области другими клетками приводит к сбоям в работе органа и появлению симптомов дискомфорта у пациента. Как правило, это настолько неприятные боли, что человек вынужден обратиться к врачу.
Видео: Диффузные изменения поджелудочной железы: что это, признаки, лечение
Диагностика
Принцип диагностики структуры органа основан на измерении эхогенности клеток. Высокой точностью и простотой в применении обладает ультразвуковое исследование, которое и используется в таких случаях. Волны, которые посылает датчик прибора, проникают внутрь организма и поглощаются тканями различного типа в результате чего на экране монитора появляется картинка с участками разного цвета.
В норме поджелудочная железа должна иметь однородную структуру паренхимы, если же обнаруживается разная степень поглощения волн, можно говорить об очаговых или диффузных изменениях. Особое внимание следует обратить на размеры органа, чёткость контуров, протоковый просвет.
УЗИ является основным методом диагностики, который используется для определения эхоструктуры органа. Однако для постановки диагноза необходимы дополнительные результаты:
- Биохимический анализ крови.
- Пальпация.
- Эндоскопическое исследование.
- Компьютерная томография.
- ЭРПХГ.
Симптомы
Проявления диффузных изменений зависит от степени их выраженности и этиологии, которая к ним привела. Из специфических симптомов, свойственных всем пациентам, можно выделить:
- Ухудшение аппетита.
- Запоры.
- Понос.
- Тяжесть в желудке и чувство дискомфорта.
Кроме этого, патология может проявляться и другими признаками:
- Сильные боли, интоксикация, рвота. Это происходит из-за того, что пищеварительные ферменты проникают сквозь ткани за пределы органа. Часто такое состояние сопровождается сильной тахикардией и снижением артериального давления. Причиной выступает острый панкреатит, улучшить самочувствие пациента помогает только интенсивная терапия или хирургическое вмешательство.
- Выраженные, но не критические болевые ощущения. Такое наблюдается при затяжном характере панкреатита. При этом повреждение железы приводит к нарушению выработки пищеварительных ферментов. На органе также могут обнаруживаться участи с отёком и небольшими кровоизлияниями.
- Малозаметные и постепенные изменения в организме. При фиброзном поражении специфическая симптоматика выражена не сильно, однако, со временем учащается. Снижение функциональной способности поджелудочной приводит к гормональному и метаболическому сбою в организме, которые заметны по нарушению пищеварения, резкому похудению, диарее. Хронические дистрофические процессы провоцируют дефицит белка и активизацию аутоиммунных и аллергических реакций. Серьёзным осложнением патологии является сахарный диабет.
Если клетки поджелудочной сменились жировой тканью, восстановить структуру органа невозможно. Необратимый процесс со временем приводит к поражению новых здоровых участков. Пищеварительных желёз становится всё меньше, функции поджелудочной нарушаются, что влияет на работу целого организма. Симптоматика липоматоза зависит от площади патологии. При её бесконтрольном прогрессировании у человека появляются боли и жалобы на работу пищеварительной системы.
Лечение
Лечение диффузного изменения необходимо только при патологическом характере процесса. Постановка точного диагноза и назначение правильной схемы терапии – задача лечащего врача.
При подозрении на опасную этиологию врач смотрит результаты дополнительных обследований. Скрытая форма хронического панкреатита требует соблюдения взрослым диеты и проведения физиотерапевтических процедур.
Если диффузные изменения в поджелудочной железе вызвал сахарный диабет, пациенту также потребуется коррекция питания и лечение. Для поддержания здоровья допускается использование лекарственных трав вместо медикаментов.
Неспецифическое перерождение клеток в преклонном возрасте не требует врачебного вмешательства. Больному рекомендуется придерживаться правильного образа жизни и исключить из рациона вредную пищу.
На этом видео Елена Малышева рассказывает как ухаживать за здоровьем поджелудочной железы:
Диета
Запреты и рекомендации в питании зависят от причины, которая вызвала эхографические уплотнения. На правильный диетический стол можно посадить даже ребёнка, однако все решения должен принимать доктор, чтобы повысить благоприятность прогноза. Категорически исключаются:
Рекомендованы для увеличения в рационе:
- Каши.
- Растительная пища.
- Молочные продукты.
Если у вас обнаружили эхопризнаки неоднородной структуры поджелудочной, это не всегда означает стеатоз. Строение паренхимы может быть нарушено временно и поддаваться коррекции народными средствами. Важное значение имеют результаты дополнительных обследований, которые и определяют, нужно ли пациента лечить. Реактивные изменения и повышенные биохимические показатели других органов свидетельствуют о необходимости выяснения истинной причины патологии.
Если признаки панкреатита появились во время беременности, следует немедленно сообщать об этом вашему врачу. Из-за повышенной нагрузки на внутренние органы большое значение имеет правильное питание женщины, которое поможет скорректировать здоровье без таблеток.