Хронический Болезни симптомы и лечение диета
Хронический Болезни симптомы и лечение диета
Назначают, как правило на 10-14 дней. Вместе с этим для борьбы с бактериями хеликобактора советуют уменьшить потребление табака для точного результата анализа.
Главной их задачей является нейтрализация кислоты желудочного сока. Попадая в организм, они обволакивают желудок и избавляют от боли. Однако эти средства не предназначены для длительного лечения, а лишь для снятия симптомов, так как после прекращения действия, кислота вновь возвращается. Побочным эффектом могут быть запоры.
Дозировку и длительность курса каждого препарата назначается строго гастроэнтерологом. Самостоятельное назначение недопустимо.
Учтите, что самостоятельно подобранное лечение может лишь усугубить состояние желудка.
Народные средства
Можно ли применять средства народной медицины? Да, но не забывайте, что это лишь вспомогательные инструменты, а не полноценное лечение. Комплекс народных средств, стоит так же обговаривать с лечащим врачом, который даст одобрение, либо объяснит, что такие методы будут ни к чему.
Народные средства будут хороши в период ремиссии хронического гастрита для поддержания здоровья. Некоторые помогают заживлять, некоторые действуют, как антисептики.
- Картофельный сок. За полчаса до приема пищи можно принимать по столовой ложке сока картофеля. Сок обязательно должен быть свежим, а не заготовленным. Микроэлементы и аминокислоты купируют воспалительные процессы, нейтрализуют изжогу, нормализуют кислотность, восстанавливают поврежденные участки слизистой.
- Мёд. В стакане необходимо растворить 1-1.5 столовых ложек меда и выпивать мелкими глотками за час до еды. Он улучшает активную деятельность желудка, нормализует выработку желудочного сока, улучшает перевариваемость пищи, снижает активность Хеликобактора.
- Отвар ромашки, укропа, тысячелетника, подорожника. 1 столовую ложку трав залить кипятком, настоять, принимать 100 мл. каждые 3 часа. Растения снимают воспаление, боль и обволакивают слизистую желудка.
- Алоэ. Пить по 10 мг. сока 3-4 раза в день перед едой. Алоэ улучшает выработку желчегонного сока, улучшает пищеварение, а также оказывает слабительный эффект, предотвращает и лечит запоры.
- Облепиховое масло. Пьют натощак по 1 столовой ложке трижды в день.
- Семена льна. Зерна льна маслянистые, поэтому отвар получается тягучим и густым, почти как кисель. Он обволакивает стенки желудка, уменьшает воспаление, снимает спазм и боль. Сырые же зерна есть нельзя, они грубые и от этого могут наоборот раздражать желудок.
Диета при хроническом гастрите
Диета является ключом к успеху и долгой ремиссии гастрита. По мере улучшения самочувствия больного, диета расширяется.
Диета будет различаться в зависимости от кислотности желудка.
Если кислотность повышена, то необходимо дробное питание с исключением продуктов, повышающих кислотность.
То есть, тяжелую пищу нужно будет заменить более легкой, постной, нейтрализующей излишнюю кислотность. Избегайте частого потребления кофе, чая, алкоголя, а вот кисель, наоборот, благоприятно сказывается на слизистых стенках.
Настоятельно рекомендуется отказаться от острого, жареного, копченого, маринованного, а также от жирного мяса. Из овощей исключите щавель, редьку, капусту, соленые и квашеные продукты.
Разрешены: подсушенный хлеб из пшеничной муки ( но не сдобное и слоеное тесто). Блюда из говядины, телятины, курицы, индейки, кролика, рыбные блюда из нежирных сортов.
Можно употреблять молоко, сливки, кефир, простоквашу, пудинг, творог.
Предпочтительно добавлять в рацион различные крупы: гречневую, рис, манную и т.д.
Фруктовое пюре, кисели, желе, компоты и мед так же допустимы в рационе.
При пониженной кислотности также необходимо исключить острую, копченую, пряную пищу, в общем, ту, которая раздражает слизистую, а также долго переваривается. Но принципиальное отличие в том, что в данном случае, наоборот, необходимо добавить в ежедневный рацион, стимулирующие кислотность продукты.
Холецистит: что это такое, причины, признаки, симптомы, лечение – МЕДСИ
Оглавление
Холецистит представляет собой воспалительный процесс в желчном пузыре, который может привести к такому осложнению, как желчнокаменная болезнь. Оно дает о себе знать сильной болью и дискомфортом в правом боку.
По статистике, его распространенность достигает 20%, а наиболее подвержены его появлению женщины старше 50-ти лет.
Классификация
Для классификации холецистита применяется несколько подходов:
- По характеру новообразований:
- Без появления конкрементов (камней) в желчном пузыре (более вероятен для пациентов младше 30-ти лет)
- С формированием камней в пузыре
- По типу проявления:
- Хронический — проявляется постепенно, сопровождается эпизодическим появлением дискомфорта в правом боку (включая хронический калькулезный холецистит)
- Острый — может проявиться при формировании камней на фоне развития желчнокаменной болезни
- По степени воспаления:
- Гнойный
- Катаральный — сопровождается сильными болями с правой стороны, которые могут также ощущаться в пояснице, правой части шеи, правой лопатке
- Флегмонозный — сопровождается болями при кашле, перемене положения тела в пространстве и др.
- Гангренозный — в него перерастает холецистит на флегмонозной стадии
- Смешанный
Причины
Данное заболевание может возникнуть как из-за непосредственных причин воспаления желчного пузыря, так и на фоне иных нарушений функционирования организма, которые могут послужить катализатором к появлению холецистита.
- Болезни ЛОР-органов и дыхательных путей (гайморит, бронхит, синусит, пневмония и др.)
- Появление хронических или острых воспалительных процессов в желудочно-кишечном тракте (дисбактериоз, колит, аппендицит и др.)
- Возникновение паразитов протоках желчного пузыря (лямблиоз и т. п.)
- Развитие инфекций половой или мочевыводящей систем (цистит, пиелонефрит, оофорит, простатит и др.)
- Наличие дискинезии желчевыводящих путей (нарушение тонуса мышц, может спровоцировать проблемы с оттоком желчи)
- Неправильный состав желчи (возникает из-за неправильного питания)
- Попадание содержимого двенадцатиперстной кишки в желчные ходы и в желчный пузырь
- Аутоиммунные процессы
- Патологии развития желчного пузыря
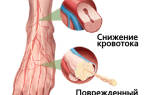
- Нарушение кровоснабжения органа (из-за артериальной гипертензии или сахарного диабета)
- Изменение гормонального фона по причине нарушения менструального цикла, беременности и др.
- Ожирение
- Чрезмерное употребление острых, жирных или жареных продуктов
- Злоупотребление алкогольсодержащими напитками и табачными изделиями
- Генетическая предрасположенность
- Аллергические реакции
Холецистит у взрослых — симптомы
Первым признаком заболевания является появление болей с правой стороны (под ребрами). Данный симптом может купироваться обезболивающими препаратами, но затем дискомфорт в этой области будет возвращаться снова.
Холецистит —признаки заболевания:
- Нарушение пищеварения
- Присутствие болевых ощущений справа (может проецироваться в область правой руки или лопатки)
- Постоянная тошнота, отрыжка
- Озноб
- Пожелтение кожных покровов
- Нарушение аппетита
- Чрезмерное газообразование
Подобные симптомы могут проявляться как одновременно, так и по-отдельности. Признаки острой и хронической форм заболевания могут различаться.
Хронический холецистит — симптомы:
- Тяжесть и боль в правом боку, под ребрами, в лопатке
- Регулярная отрыжка и горечь во рту
- Постоянные проблемы с пищеварением (отсутствие аппетита, тошнота и рвота и др.)
- Проявление желтушных признаков
При остром приступе холецистита появятся такие симптомы:
- Внезапная слабость и горечь во рту
- Человеку не удобно любое положение, при этом участился пульс и понизилось давление
- Сразу после приема пищи происходит рвота
- Кожные покровы пожелтели
- Справа появилась острая боль
Как снять приступ холецистита?
При появлении холецистита и его острых признаков необходимо лечение. Поэтому первым делом необходимо вызвать врача скорой помощи.
Во время ожидания приезда доктора следует:
- Обеспечить состояние покоя для больного
- Дать обезболивающее (спазмолитик)
- Поить пациента минеральной водой без газа (хлоридно-натриевой), особенно после рвоты
- Наложить холодный компресс
Что нельзя использовать при приступе холецистита и его симптомах перед лечением:
- Прикладывать грелку
- Применять наркотические обезболивающие или анальгетики
- Принимать алкогольные напитки
- Делать клизму
- Использовать какие-либо лекарства кроме спазмолитиков
Осложнения
Если любое заболевание не лечить своевременно, его развитие может привести к тяжелым последствиям. В случае с холециститом возможно появление таких осложнений, как:
- Прекращение работы желчного пузыря
- Реактивный гепатит
- Появление свища в органах желудочно-кишечного тракта
- Развитие холангита — воспаления желчных протоков
- Появление эмпиемы желчного пузыря — сопровождается воспалением и скоплением гноя
- Возникновение гангрены и перитонита
- Разрыв желчного пузыря
- Перихоледохеальный лимфаденит — воспаление лимфоузлов
- Непроходимость кишечника
Появления всех осложнений можно избежать, если вовремя обратиться к врачу.
Диагностика
При постановке диагноза врач-гастроэнтеролог опрашивает пациента, собирает анамнез и осматривает. Для более точной постановки диагноза необходимо провести ряд лабораторных исследований:
- Общий анализ мочи
- Анализы крови:
- На сахар, холестерин и панкреатическую амилазу (для выявления сопутствующих заболеваний)
- Общий (для выявления признаков воспаления)
- На антитела к паразитам (для выявления лямблий)
- Биохимический (для определения повышения активности трансаминаз АСТ, АЛТ, ГГТП, щелочной фосфатазы и билирубина, появляющихся при хроническом холецистите)
- Анализы кала:
- На антитела к паразитам (выявление лямблий)
- Копрограмма
Для уточнения диагноза или выявления сопутствующих патологий врач может назначить ряд таких процедур, как:
- ЭКГ
- УЗИ брюшной полости
- КТ или МРТ с контрастом
- УЗИ с желчегонным завтраком (для выявления дискинезии)
- Билиосцинтиграфия (радиоизотопное исследование)
- ЭРПХГ (эндоскопическая ретроградная панкреатохолангиография)
- Посев желчи
- Рентгенография органов брюшной полости
- Дуоденальное зондирование
- Эндоскопическое ультразвуковое исследование (эндоУЗИ)
Холецистит — лечение у взрослых
Как и другие заболевания, холецистит требует своевременного лечения. Общие принципы терапии холецистита:
- Применение антибиотиков
- Назначение диеты
- Лечение симптомов
- Применение физиотерапии
При хроническом холецистите лечение может быть как медикаментозным, так и хирургическим. Для комплексной лекарственной терапии применяются следующие типы препаратов:
- Антибиотики
- Ферменты для облегчения пищеварения
- Спазмолитики
- Противовоспалительные средства (нестероидные)
- Прокинетики (для обеспечения корректной работы ЖКТ)
- Средства, содержащие бифидо-и лактобактерии
- Желчегонные препараты
Также рекомендуется применять физиотерапевтические процедуры и пройти санаторно-курортное лечение.
При холецистите лечение обострения может быть хирургическим в случае невозможности снятия острого воспаления медикаментами. В такой ситуации пораженная часть желчного пузыря удаляется.
Диета
При холецистите важной частью лечения является питание. Можно есть такие блюда и продукты, как:
- Овощные и молочные супы
- Блюда, приготовленные на пару или в духовке (мясо, нежирная рыба)
- Нежирные молочные продукты
- Яйца в виде белковых омлетов
- Не кислые фрукты и овощи
- Крупы и макароны
- Не кислое варенье
- Несладкое печенье, хлеб, сухари
- Зелень (петрушка, укроп)
- Корица, ваниль
- Неострые соусы (включая соевый)
- Мармелад, сухофрукты, конфеты без содержания какао и шоколада
При холецистите во время лечения диета должна исключать:
- Жареное, острое, соленое, кислое, жирное
- Острые приправы (майонез, аджика, кетчуп и др.)
- Жирные молочные продукты
- Бобовые, грибы
- Яйца с желтками
- Кофе, алкоголь, какао, газированные напитки
- Шоколадосодержащие продукты (выпечка, конфеты)
- Кислые или острые овощи и зелень
Преимущества проведения процедуры в МЕДСИ
- Клиники МЕДСИ располагают современным экспертным оборудованием для проведения точной и быстрой диагностики
- При диагнозе «холецистит», его симптомах и лечении у взрослых специалисты МЕДСИ используют только инновационные методики лечения
- Пациентам предлагаются комфортные условия пребывания в стационаре
- В клиниках отсутствуют очереди и необходимость длительного ожидания
- При постановке сложного диагноза может быть собран врачебный консилиум
- Существует возможность оперативной записи на прием по телефону
Большое спасибо!
Мы обязательно свяжемся
с вами в ближайшее время
Симптомы и лечение хронического панкреатита. Диета
Этиология
Частой причиной становится злоупотребление алкогольными напитками и наличие желчнокаменной болезни или других патологий желчного пузыря. Среди других провоцирующих факторов, которые могут обусловить воспаление поджелудочной железы, следует назвать:
- травмы или другие ранения в области живота;
- болезни органов пищеварительной системы (например, дуоденит или язвенную болезнь);
- прием фармакологических средств (Фуросемида, антибиотиков, гормональных или сульфаниламидных препаратов);
- хирургическое лечение, при котором проводилось оперативное вмешательство на желудке или желчевыводящих путях;
- инфекционные заболевания (например, эпидемический паротит);
- вирусные гепатиты;
- паренхиматозный панкреатит с хроническим течением, наблюдающийся при обменных нарушениях;
- гормональный дисбаланс;
- сосудистые патологии;
- аскаридоз и другие глистные инвазии;
- анатомические аномалии.
Стоит отметить, что в отдельных случаях значение имеет наследственная предрасположенность. Иногда причину хронического панкреатита установить не удается. При этом сложнее определить, как и чем лечить пациентов.
Классификация хронических панкреатитов
Наиболее распространенными формами заболевания можно назвать:
- токсико-метаболический панкреатит – развивается при приеме больших доз алкоголя или лекарств;
- наследственный панкреатит;
- аутоиммунный панкреатит – проявляется негативным влиянием на поджелудочную железу собственной иммунной системы;
- рецидивирующий панкреатит – характеризуется длительными ремиссиями с периодическими обострениями;
- идиопатический панкреатит – при данной форме хронического панкреатита причина развития воспалительного процесса остается неизвестной;
- посттравматический панкреатит – развивается в результате травмы или проведения операции;
- обструктивный (калькулезный) панкреатит – возникает при закупорке протоков поджелудочной конкрементами.
Кроме этого, хронические панкреатиты могут классифицироваться в зависимости от клинической стадии или тяжести протекания. Выделяют первичное воспаление, развивающееся при воздействии определенных провоцирующих факторов, а также вторичный панкреатит, вызванный другими патологиями. Среди вторичных хронических форм наиболее часто встречается билиарнозависимый панкреатит. Это вид поражения, которое развивается вследствие заболеваний или врожденных патологий желчевыводящих путей, что приводит к потере функциональной активности поджелудочной и прекращения секреции гормонов и белков-ферментов. Стоит отметить, что билиарный панкреатит чаще всего развивается на фоне желчнокаменной болезни, при которой желчь забрасывается в протоки поджелудочной и вызывает в ней ряд патологических воспалительных изменений. Причиной также может быть воспаление желчного пузыря. При панкреатите и холецистите, которые развиваются одновременно, пациенты нуждаются в немедленной терапии и восстановлении нарушенных функций пораженных органов.
Симптомы хронического панкреатита
Боль является наиболее выраженным признаком данной патологии. Она усиливается на фоне употребления жирной пищи, алкоголя и газированных напитков. Болевые ощущения локализуются в животе и постепенно перемещаются вверх. Они могут быть низкой интенсивности. Обезболивающие лекарства позволяют устранить неприятные ощущения, поэтому больные обращаются к врачу, когда восстановить нарушения работы поджелудочной консервативными методами уже практически невозможно. Иногда боль довольно интенсивная и сохраняется в течение длительного времени. Боли, как правило, сопровождаются отсутствием аппетита, тошнотой и рвотой, чрезмерным слюноотделением, а также отрыжкой и вздутием живота. Хронический панкреатит протекает с чередованием обострений и периодов ремиссий, когда отсутствуют явные клинические проявления болезни.
Обострение панкреатита – что это такое?
Это период, когда у больных появляются интенсивные боли в области левого подреберья или в зоне эпигастрия, диспепсические проявления в форме метеоризма и стеатореи, которая приводит к уменьшению веса тела. Болевые ощущения в основном начинают беспокоить после еды и распространяются из зоны подреберье в левую руку, за грудину или в спину по типу «обруча». Клиника обострения также включает рвоту, которая не приносит больному облегчения. Кроме этого, характерно снижение аппетита и гипертермия. Прогноз в данном случае зависит от того, насколько своевременно больной обратился за медицинской помощью.
Чем опасен хронический панкреатит?
При длительном течении болевые ощущения становятся менее интенсивными, но нарастают нарушения функций поджелудочной. Так, при снижении ее внешнесекреторной активности возникает вздутие живота и нарушение стула, который становится сероватого цвета, с блестящей поверхностью и остатками непереваренной пищи. При хроническом панкреатите снижается и внутрисекреторная активность, в результате чего развиваются симптомы гипогликемии. Так, у больных регистрируют слабость, ощущение дрожи в теле и холодный пот, что связано с поражением клеток поджелудочной. Такие изменения остаются навсегда и ведут к развитию вторичного сахарного диабета. Стоит назвать и другие осложнения:
- инфекционные уплотнения, которые появляются в поджелудочной;
- гнойное воспаление в желчных протоках;
- эрозии желудка, которые осложняются кровотечениями;
- рак поджелудочной;
- появление жидкости в грудной и брюшной полости;
- кисти и свищи поджелудочной;
- в тяжелых случаях возможен сепсис;
- изменение формы поджелудочной, что приводит к непроходимости двенадцатиперстной кишки;
- у взрослых возможны нервно-психологические расстройства в форме нарушения памяти и мышления, снижения интеллекта.
Диагностика
При подозрении на наличие хронического панкреатита рекомендуют сдать анализ крови для оценки функционального состояния поджелудочной, печени, а также жирового обмена, для выявления онкомаркеров злокачественного поражения поджелудочной. Больным рекомендуют сдать копрограмму, пройти УЗИ, гастроскопию и колоноскопию. При необходимости назначают компьютерную томографию, которая позволяет тщательно оценить состояние всей брюшной полости. Дифференциальная диагностика проводится с целью исключения желчнокаменной болезни, язвенной болезни и опухолевых поражений поджелудочной, хронического колита, абдоминального ишемического синдрома и туберкулеза кишечника.
Лечение хронического панкреатита
Что можно есть?
Разрешается готовить на пару нежирные рыбу и мясо, делать омлеты, овощные супы, употреблять обезжиренные молочные продукты, гречневую и овсяную крупу. Можно кушать овощи (морковь, помидоры, сладкий перец, кабачки). Из напитков разрешается зеленый и черный чай, отвар шиповника, минеральные воды. Запрещена любая жирная еда, очень свежий хлеб, бобовые, маргарин, торты с масляными кремами. Лечебное питание также предусматривает ограничение сладостей, поскольку они истощают инсулярный аппарат и увеличивают возможность сахарного диабета. Важно также помнить, что диета при хроническом панкреатите должна быть разнообразной и обеспечивать организм витаминами и минералами.
Медикаментозное лечение
Схему терапии подробно разрабатывает врач после проведения диагностики. Как правило, она включает лекарства, которые помогают устранять болевой синдром (Но-шпа, Новокаин или Папаверин) и препараты, которые подавляют секреторную активность поджелудочной (например, Омепразол). Также проводят заместительную терапию – назначают ферменты для улучшения пищеварения (Креон, Фестал, Панзинорм). Для предупреждения инфекционных осложнений назначают антибактериальные препараты. При нарушениях электролитного баланса проводят заместительную терапию с применением солевых растворов. Можно ли вылечить хронический панкреатит? Консервативные методы не всегда оказываются эффективными, поэтому проводят хирургическую терапию, особенно при наличии осложнений. Сколько живут с подобным диагнозом? Все зависит от наличия сопутствующих патологий, от степени поражения поджелудочной, от возраста больного и наличия осложнений. В среднем в 70% случаев больные живут 10 лет при условии проведения поддерживающей терапии.
Холецистит: что это такое, причины, признаки, симптомы, лечение – МЕДСИ
Оглавление
Холецистит представляет собой воспалительный процесс в желчном пузыре, который может привести к такому осложнению, как желчнокаменная болезнь. Оно дает о себе знать сильной болью и дискомфортом в правом боку.
По статистике, его распространенность достигает 20%, а наиболее подвержены его появлению женщины старше 50-ти лет.
Классификация
Для классификации холецистита применяется несколько подходов:
- По характеру новообразований:
- Без появления конкрементов (камней) в желчном пузыре (более вероятен для пациентов младше 30-ти лет)
- С формированием камней в пузыре
- По типу проявления:
- Хронический — проявляется постепенно, сопровождается эпизодическим появлением дискомфорта в правом боку (включая хронический калькулезный холецистит)
- Острый — может проявиться при формировании камней на фоне развития желчнокаменной болезни
- По степени воспаления:
- Гнойный
- Катаральный — сопровождается сильными болями с правой стороны, которые могут также ощущаться в пояснице, правой части шеи, правой лопатке
- Флегмонозный — сопровождается болями при кашле, перемене положения тела в пространстве и др.
- Гангренозный — в него перерастает холецистит на флегмонозной стадии
- Смешанный
Причины
Данное заболевание может возникнуть как из-за непосредственных причин воспаления желчного пузыря, так и на фоне иных нарушений функционирования организма, которые могут послужить катализатором к появлению холецистита.
- Болезни ЛОР-органов и дыхательных путей (гайморит, бронхит, синусит, пневмония и др.)
- Появление хронических или острых воспалительных процессов в желудочно-кишечном тракте (дисбактериоз, колит, аппендицит и др.)
- Возникновение паразитов протоках желчного пузыря (лямблиоз и т. п.)
- Развитие инфекций половой или мочевыводящей систем (цистит, пиелонефрит, оофорит, простатит и др.)
- Наличие дискинезии желчевыводящих путей (нарушение тонуса мышц, может спровоцировать проблемы с оттоком желчи)
- Неправильный состав желчи (возникает из-за неправильного питания)
- Попадание содержимого двенадцатиперстной кишки в желчные ходы и в желчный пузырь
- Аутоиммунные процессы
- Патологии развития желчного пузыря
- Нарушение кровоснабжения органа (из-за артериальной гипертензии или сахарного диабета)
- Изменение гормонального фона по причине нарушения менструального цикла, беременности и др.
- Ожирение
- Чрезмерное употребление острых, жирных или жареных продуктов
- Злоупотребление алкогольсодержащими напитками и табачными изделиями
- Генетическая предрасположенность
- Аллергические реакции
Холецистит у взрослых — симптомы
Первым признаком заболевания является появление болей с правой стороны (под ребрами). Данный симптом может купироваться обезболивающими препаратами, но затем дискомфорт в этой области будет возвращаться снова.
Холецистит —признаки заболевания:
- Нарушение пищеварения
- Присутствие болевых ощущений справа (может проецироваться в область правой руки или лопатки)
- Постоянная тошнота, отрыжка
- Озноб
- Пожелтение кожных покровов
- Нарушение аппетита
- Чрезмерное газообразование
Подобные симптомы могут проявляться как одновременно, так и по-отдельности. Признаки острой и хронической форм заболевания могут различаться.
Хронический холецистит — симптомы:
- Тяжесть и боль в правом боку, под ребрами, в лопатке
- Регулярная отрыжка и горечь во рту
- Постоянные проблемы с пищеварением (отсутствие аппетита, тошнота и рвота и др.)
- Проявление желтушных признаков
При остром приступе холецистита появятся такие симптомы:
- Внезапная слабость и горечь во рту
- Человеку не удобно любое положение, при этом участился пульс и понизилось давление
- Сразу после приема пищи происходит рвота
- Кожные покровы пожелтели
- Справа появилась острая боль
Как снять приступ холецистита?
При появлении холецистита и его острых признаков необходимо лечение. Поэтому первым делом необходимо вызвать врача скорой помощи.
Во время ожидания приезда доктора следует:
- Обеспечить состояние покоя для больного
- Дать обезболивающее (спазмолитик)
- Поить пациента минеральной водой без газа (хлоридно-натриевой), особенно после рвоты
- Наложить холодный компресс
Что нельзя использовать при приступе холецистита и его симптомах перед лечением:
- Прикладывать грелку
- Применять наркотические обезболивающие или анальгетики
- Принимать алкогольные напитки
- Делать клизму
- Использовать какие-либо лекарства кроме спазмолитиков
Осложнения
Если любое заболевание не лечить своевременно, его развитие может привести к тяжелым последствиям. В случае с холециститом возможно появление таких осложнений, как:
- Прекращение работы желчного пузыря
- Реактивный гепатит
- Появление свища в органах желудочно-кишечного тракта
- Развитие холангита — воспаления желчных протоков
- Появление эмпиемы желчного пузыря — сопровождается воспалением и скоплением гноя
- Возникновение гангрены и перитонита
- Разрыв желчного пузыря
- Перихоледохеальный лимфаденит — воспаление лимфоузлов
- Непроходимость кишечника
Появления всех осложнений можно избежать, если вовремя обратиться к врачу.
Диагностика
При постановке диагноза врач-гастроэнтеролог опрашивает пациента, собирает анамнез и осматривает. Для более точной постановки диагноза необходимо провести ряд лабораторных исследований:
- Общий анализ мочи
- Анализы крови:
- На сахар, холестерин и панкреатическую амилазу (для выявления сопутствующих заболеваний)
- Общий (для выявления признаков воспаления)
- На антитела к паразитам (для выявления лямблий)
- Биохимический (для определения повышения активности трансаминаз АСТ, АЛТ, ГГТП, щелочной фосфатазы и билирубина, появляющихся при хроническом холецистите)
- Анализы кала:
- На антитела к паразитам (выявление лямблий)
- Копрограмма
Для уточнения диагноза или выявления сопутствующих патологий врач может назначить ряд таких процедур, как:
- ЭКГ
- УЗИ брюшной полости
- КТ или МРТ с контрастом
- УЗИ с желчегонным завтраком (для выявления дискинезии)
- Билиосцинтиграфия (радиоизотопное исследование)
- ЭРПХГ (эндоскопическая ретроградная панкреатохолангиография)
- Посев желчи
- Рентгенография органов брюшной полости
- Дуоденальное зондирование
- Эндоскопическое ультразвуковое исследование (эндоУЗИ)
Холецистит — лечение у взрослых
Как и другие заболевания, холецистит требует своевременного лечения. Общие принципы терапии холецистита:
- Применение антибиотиков
- Назначение диеты
- Лечение симптомов
- Применение физиотерапии
При хроническом холецистите лечение может быть как медикаментозным, так и хирургическим. Для комплексной лекарственной терапии применяются следующие типы препаратов:
- Антибиотики
- Ферменты для облегчения пищеварения
- Спазмолитики
- Противовоспалительные средства (нестероидные)
- Прокинетики (для обеспечения корректной работы ЖКТ)
- Средства, содержащие бифидо-и лактобактерии
- Желчегонные препараты
Также рекомендуется применять физиотерапевтические процедуры и пройти санаторно-курортное лечение.
При холецистите лечение обострения может быть хирургическим в случае невозможности снятия острого воспаления медикаментами. В такой ситуации пораженная часть желчного пузыря удаляется.
Диета
При холецистите важной частью лечения является питание. Можно есть такие блюда и продукты, как:
- Овощные и молочные супы
- Блюда, приготовленные на пару или в духовке (мясо, нежирная рыба)
- Нежирные молочные продукты
- Яйца в виде белковых омлетов
- Не кислые фрукты и овощи
- Крупы и макароны
- Не кислое варенье
- Несладкое печенье, хлеб, сухари
- Зелень (петрушка, укроп)
- Корица, ваниль
- Неострые соусы (включая соевый)
- Мармелад, сухофрукты, конфеты без содержания какао и шоколада
При холецистите во время лечения диета должна исключать:
- Жареное, острое, соленое, кислое, жирное
- Острые приправы (майонез, аджика, кетчуп и др.)
- Жирные молочные продукты
- Бобовые, грибы
- Яйца с желтками
- Кофе, алкоголь, какао, газированные напитки
- Шоколадосодержащие продукты (выпечка, конфеты)
- Кислые или острые овощи и зелень
Преимущества проведения процедуры в МЕДСИ
- Клиники МЕДСИ располагают современным экспертным оборудованием для проведения точной и быстрой диагностики
- При диагнозе «холецистит», его симптомах и лечении у взрослых специалисты МЕДСИ используют только инновационные методики лечения
- Пациентам предлагаются комфортные условия пребывания в стационаре
- В клиниках отсутствуют очереди и необходимость длительного ожидания
- При постановке сложного диагноза может быть собран врачебный консилиум
- Существует возможность оперативной записи на прием по телефону
Большое спасибо!
Мы обязательно свяжемся
с вами в ближайшее время
Симптомы и лечение хронического гастрита
Хронический гастрит желудка — это воспалительное заболевание, поражающее слизистую оболочку. Факторы, влияющие на развитие болезни, могут носить бактериальный, механический, термический или химический характер.
Если вовремя не обратиться за квалифицированной помощью, можно существенно ухудшить состояние здоровья. В некоторых случаях у пациентов развивается язва желудка или даже онкологические заболевания.
Причины хронического гастрита
Этиология хронического гастрита может быть эндогенной и экзогенной.
Эндогенные гастриты возникают у людей, страдающих недугами внутренних органов.
Человек с болезнью надпочечников подвержен хроническому гастриту желудка.
У такого больного наблюдается очаговая атрофия слизистой желудка, что способствует развитию патологии.
Пациенты, страдающие от малокровия, находятся в группе риска. Больные, у которых диагностировали панкреатит, тоже подвержены хроническому гастриту.
Особое внимание нужно уделить аутоиммунным заболеваниям, вследствие которых организм начинает вырабатывать антитела к своим же клеткам, постепенно разрушая орган пищеварения.
Развивается опасная болезнь — хронический гастрит желудка типа В.
Это распространенная форма заболевания, вызванная хеликобактерией, которая поражает слизистые оболочки токсинами, выделяемыми в результате активизации микроорганизмов
Говоря об экзогенных (внешних) факторах, провоцирующих развитие хронического гастрита и язвенной болезни, стоит выделить следующие причины:
- Неправильное питание, прием пищи на ходу, употребление еды всухомятку, недостаточное пережевывание пищи, перекусы нарушают работу желудочно-кишечного тракта, в результате чего развиваются различные патологии органов пищеварения.
- Злоупотребление приправами, чрезмерно острыми соусами, копченой рыбой и мясом. Продукты, перенасыщенные специями, повышают уровень pН в желудке. Употребление слишком горячих напитков тоже повреждает слизистую оболочку.
- Злоупотребление алкоголем. У людей, которые пьют много спиртных напитков, нередко развивается хронический эрозивный гастрит. Вследствие длительного употребления горячительного происходит отмирание эпителия слизистой оболочки желудка, что способствует развитию серьезных осложнений.
- Табакокурение. Увлечение сигаретами в течение длительного времени влечет за собой сбои во многих системах организма, в том числе и в желудочно-кишечном тракте.
- Лечение медикаментами может вызвать воспаление желудка.
- Профессиональная деятельность (работа на вредном производстве).
Причины хронического гастрита достаточно разнообразны, поэтому специалисты не перестают пристально изучать этот недуг.
Виды и стадии заболевания
Существует несколько классификаций воспаления.
По одной из них выделяют следующие виды болезни желудка:
- гастрит, вызываемый бактериями Helicobacter pylori (HP);
- эозинофильный, возникающий вследствие прохождения аллергических реакций в организме;
- аутоиммунный, способствующий саморазрушению оболочки желудка путем выработки антител;
- гранулематозный (на фоне протекания других недугов, например, туберкулеза);
- химический (гастрит, возникающий вследствие употребления медикаментозных средств).
Стадии хронического гастрита
Согласно другой классификации, 1973 года, выделяют:
- поверхностный хронический гастрит желудка (заболевание 1 степени);
- хронический диффузный гастрит (поражение желез без атрофии слизистой оболочки или гастрит 2 степени);
- атрофический гастрит (недуг 3 степени).
Симптомы хронического гастрита
Наиболее распространенные признаки хронического гастрита:
- чувство тяжести в животе;
- тошнота;
- изжога;
- рвота;
- слабость, раздражительность;
- повышенный метеоризм;
- неприятный привкус во рту;
- обложенный белым налетом язык;
- отрыжка;
- потеря аппетита;
- нарушения работы сердечно-сосудистой системы: тахикардия, аритмия и т.д.
Боли при хроническом гастрите могут быть ноющими или режущими.
У человека, страдающего атрофическим гастритом, может наблюдаться повышенное потоотделение, сонливость, бледность, расстройство желудка.
Если речь идет об инфекционном заболевании, возможно появление жара.
Если вовремя не принять меры, хронический гастрит желудка у детей и взрослых может перерасти в более серьезные заболевания, например, панкреатит (воспаление поджелудочной железы).
Язва нередко становится следующей стадией гастрита. Поскольку желудок не может правильно всасывать железо, возможно развитие анемии.
Диагностика воспаления желудка
Чтобы назначить адекватное лечение, необходимо провести полноценное обследование.
Диагностика хронического гастрита состоит из нескольких этапов:
- Сбор анамнеза. Врач осматривает пациента, выслушивает его жалобы, выписывает направление на необходимые анализы и обследования.
- Эндоскопия со взятием ткани на биопсию. Происходит исследование желудка, специалисты определяют наличие раковых клеток и присутствие Helicobacter pylori.
- Лабораторные исследования крови, мочи и кала.
- Ультразвуковое исследование желудочно-кишечного тракта.
- Дыхательная диагностика (направлена на определение наличия Helicobacter pylori).
- РН-метрия (определение уровня кислотности желудочного сока).
Чтобы результаты обследования были точными, необходимо прекратить употребление лекарственных препаратов, способных повлиять на уровень кислотности, на несколько дней.
Если результаты диагностики остаются не совсем ясными, лечащий врач может назначить дополнительные процедуры, чтобы поставить верный диагноз.
Лечение хронического гастрита
Хронические заболевания характеризуются наличием рецидивов, возникающих периодически.
Лечение должно быть направлено не только на избавление от симптомов заболевания, но и на предотвращение повторного возникновения болезни. Для этого необходимо выявить первопричину патологии.
В основном лечение проходит амбулаторно. Но резкое обострение недуга может послужить причиной госпитализации больного для проведения более тщательного осмотра в условиях стационара.
Медикаментозное лечение хронического гастрита
Выбор лекарственных препаратов, которые назначаются при гастрите, напрямую зависит от уровня кислотности желудка.
Если показатель повышенный, то пациенту прописывают адсорбирующие, обволакивающие и антацидные средства.
При пониженном уровне кислотности назначаются препараты, способствующие повышению количества соляной кислоты (настойки на травах, сок подорожника, чаи, усиливающие аппетит).
Если будет установлено, что обострение хронического гастрита связано с бактерией HP, то назначаются антибактериальные препараты широкого спектра действия.
Для нормализации пищеварения прописываются ферментные медикаменты, пробиотики, а в случае повышенного газообразования — спазмолитики. Выбирать и рекомендовать лекарственные средства может только врач.
Самолечение может усугубить течение хронического гастрита, вызвать обострение или спровоцировать развитие более серьезных заболеваний (холецистит, язва, панкреатит и т.д.)
Вспомогательным инструментом лечения заболевания является санаторно-курортное лечение, но только тогда, когда обострение миновало.
В профилакториях можно не только пройти курс физиотерапии (электрофорез, бальнеотерапия, фонофорез и т.д.), но и пролечиться минеральными водами.
Чтобы повысить качество жизни, больные должны несколько раз в год проходить комплексное обследование, консультироваться с диетологом и гастроэнтерологом.
Диета при гастрите
Терапия начинается с щадящей диеты. Выбор продуктов во многом зависит от того, какой вид заболевания диагностирован (хронический гастрит желудка с повышенной кислотностью или пониженной).
Учитывается наличие патологий в других органах желудочно-кишечного тракта. Важно помнить, что в период обострения нельзя есть слишком горячую или холодную пищу. Блюда должны быть комнатной температуры, питание дробное. При заболеваниях желудка необходимо принимать пищу 5-6 раз в день.
При повышенной кислотности пациентам назначают диету № 1. Такое питание состоит из отварного мяса и рыбы, яиц всмятку, каш, макаронных изделий, подсушенного хлеба. Употребление овощей рекомендовано в тушеном или вареном виде.
Из напитков стоит выбирать некрепкий черный чай, какао, кисель. Необходимо полностью исключить из рациона наваристые мясные бульоны, жареные, копченые, соленые блюда, специи, отказаться от употребления крепкого чая, кофе, алкогольных и газированных напитков.
Если обострился хронический гастрит, сопровождающийся пониженным уровнем кислотности, необходимо придерживаться диеты № 2. В основе рациона находятся продукты, которые повышают кислотность.
Питание должно быть сбалансированным и разнообразным. Желательно употреблять супы, приготовленные на нежирном бульоне, яйца всмятку, слабосоленую селедку, зелень петрушки, укроп.
Рекомендуется есть постные сорта мяса, нетвердые яблоки. В качестве напитков отдавайте предпочтение овощным и фруктовым сокам, молоку. Но иногда при употреблении цельного молока болезнь обостряется.
В таком случае лучше выбирать кисломолочные продукты, например, нежирный кефир или простоквашу.
При пониженной кислотности желудка противопоказано употребление продуктов, которые вызывают раздражение слизистой оболочки (свежие хлебобулочные изделия, разнообразные виды жирных сортов мяса и рыбы, виноград, капуста, холодные напитки, острая и соленая пища).
В период активности хронического гастрита возможно назначение более строгой диеты.
Профилактика
Чтобы не развился гастрит, что необходимо делать? Предупредить заболевание всегда лучше, чем его лечить.
Профилактика хронического атрофического гастрита включает в себя сбалансированное питание, отказ от алкоголя и табакокурения, своевременное лечение заболеваний полости рта и органов желудочно-кишечного тракта.
Чтобы предупредить развитие патологии, следует исключить из рациона фаст-фуд, газированные сладкие напитки, острые приправы (чеснок, горький перец, горчица), иначе воспаление будет беспокоить часто.
Ешьте часто, порции должны быть маленькими. Добавляйте в свой рацион как можно больше натуральных витаминов и микроэлементов. Старайтесь избегать стрессов и нервного перенапряжения.
Профилактика хронического гастрита — дело важное. Если вы почувствовали недомогание, постарайтесь избавиться от проблемы, употребляя минимум лекарств.
Применение медикаментов при лечении различных заболеваний негативно сказывается на состоянии желудка и поджелудочных железы и других органов, вызывая нарушения в работе ЖКТ.
Нередко гастрит диагностируется у детей. Здоровье ребенка в большей степени зависит от родителей.
Чтобы сын или дочь не страдали от воспалительно-инфекционных заболеваний, приучайте ребенка с детства следить за своим здоровьем, правильно питаться, вести здоровый образ жизни.