Фракция Болезниа онп
Фракция Болезниа онп
Холестерол-ЛПВП (Холестерин липопротеинов высокой плотности, HDL Cholesterol)
Фракция липопротеинов, отвечающая за перенос холестерина из периферических клеток в печень.
Подготовка к анализу: Между последним приемом пищи и взятием крови проходит не менее 12 часов. Сок, чай, кофе (тем более с сахаром) – не допускаются. Можно пить воду.
Функции. Липопротеины в крови осуществляют транспорт липидов, в том числе и холестерола, от одной клеточной популяции к другой. В отличие от других липопротеинов, ЛПВП осуществляют транспорт холестерина от клеток периферических органов (в том числе сосудов сердца, артерий мозга и др.) в печень, где холестерол переводится в желчные кислоты и выводится из организма. У женщин в среднем значения ЛПВП выше, чем у мужчин. Снижение концентрации ЛПВП-холестерола ниже 0,90 ммоль/л для мужчин и ниже 1,15 ммоль/л для женщин , а также соотношение холестерола липопротеинов низкой плотности к липопротеинам высокой плотности больше 3:1 связывается с повышенным риском риском атеросклероза. Повышенный уровень ЛПВП-холестерола рассматривается как антиатерогенный фактор.
Показания к назначению анализа:
Атеросклероз и связанные заболевания сердечно-сосудистой системы: ишемической болезни сердца, инфаркта миокарда (оценка риска, диагностика, прогнозирование);
Болезни печени.
Подготовка к исследованию: Утром, строго натощак, не менее, чем через 12 ч после последнего приема пищи.
Материал для исследования: сыворотка.
Повышение уровня холестерола ЛПВП:
Первичные наследственные гиперхолестеринемии (гиперлипопротеинемии типов IА и IIВ типов);
Ожирение; Обтурационная желтуха; Нефротический синдром, хроническая почечная недостаточность; Сахарный диабет; Гипотиреоз; Синдром Кушинга; Богатая холестерином диета;
Беременность; Нервная анорексия; Прием лекарственных средств (бета-блокаторы, диуретики, прогестины, оральные контрацептивы, глюкокортикоиды, андрогены).
Снижение уровня холестерола ЛПВП:
Атеросклероз; Гипо- и а-альфа-липопротеинемия; Холестаз, хронические заболевания печени; Нефротический синдром, хроническая почечная недостаточность; Сахарный диабет; Ожирение; Курение; Прием таких лекарственных препаратов, как бета-блокаторы, даназол, диуретики, прогестины, андрогены; Богатая углеводами или полиненасыщенными жирными кислотами диета.
Холестерол-ЛПНП (Холестерин липопротеинов низкой плотности, ЛПНП, Cholesterol LDL)
Фракция липопротеинов, отвечающая за перенос холестерола к клеткам тканей и органов.
Подготовка к анализу: Между последним приемом пищи и взятием крови проходит не менее 12 часов. Сок, чай, кофе (тем более с сахаром) – не допускаются. Можно пить воду.
Функции. Липопротеиды низкой плотности (ЛПНП) являются основной транспортной формой холестерола, перенося его главным образом в виде эфиров холестерола. Относятся к бета-липопротеинам. Липопротеины в крови осуществляют транспорт липидов, включая холестерол, от одной клеточной популяции к другой. Считается, что показатель холестерол-ЛПНП больше коррелирует с риском атеросклероза, чем уровень общего холестерола, поскольку именно эта фракция обеспечивает приток холестерина к сосудам и органам. В условиях патологии ЛПНП захватываются клетками в стенках сосудов с образованием атеросклеротических бляшек, которые сужают просвет сосудов и способствуют тромбообразованию. Повышенный уровень ЛПНП-холестерола (более 3,37 ммоль/л) рассматривается как фактор риска развития атеросклероза, а уровень > 4,14 ммоль/л можно расценивать как высокую степень риска развития атеросклероза и ишемической болезни сердца.
Показания к назначению анализа:
Атеросклероз и связанные заболевания сердечно-сосудистой системы: ишемической болезни сердца, инфаркта миокарда (оценка риска, диагностика, прогнозирование);
Болезни печени.
Подготовка к исследованию: Утром, строго натощак, не менее, чем через 12 ч после последнего приема пищи.
Материал для исследования: сыворотка.
Повышение уровня холестерола ЛПНП:
Первичные наследственные гиперхолестеринемии (гиперлипопротеинемии типов IА и IIВ типов);
Ожирение; Обтурационная желтуха; Нефротический синдром, хроническая почечная недостаточность; Сахарный диабет; Гипотиреоз; Синдром Кушинга; Богатая холестерином диета.
Беременность; Нервная анорексия; Прием лекарственных средств (бета-блокаторы, диуретики, прогестины, оральные контрацептивы, глюкокортикоиды, андрогены).
Снижение уровня холестерола ЛПНП:
Гипо- и а-бета-липопротеинемия; Дефицит альфа-липопротеина (болезнь Танжера); Дефицит ЛХАТ (лецитинхолестеролацилсинетатазы); Гипертиреоз; Синдром Рейе; Хронические анемии; Острый стресс; Прием таких лекарственных препаратов, как холестирамин, клофибрат, ловастатин, неомицин, интерферон, тироксин, эстрогены); Бедная насыщенными жирами и холестерином, богатая полиненасыщенными жирными кислотами диета; Синдром мальабсорбции; Артриты; Хронические заболевания легких; Миеломная болезнь.
Фракция холестерина ОНП (ЛПОНП, Холестерол липопротеинов очень низкой плотности, VLDL Cholesterol)
Маркёр атерогенности.
Подготовка к анализу: Между последним приемом пищи и взятием крови проходит не менее 12 часов. Сок, чай, кофе (тем более с сахаром) – не допускаются. Можно пить воду.
Функции:
Липопротеиды очень низкой плотности – разнородная группа частиц с диаметром 30-80 нм (мельче хиломикронов, но больше остальных липопротеидов). Это основное средство для транспорта экзогенных липидов в плазме. Гиперлипемия, обусловленная ЛПОНП, как и хиломикронами, придает плазме мутный вид, что отмечается как наличие хилеза, но отличие от липемии, обусловленной хиломикронами, мутность, обусловленная ЛПОНП, не отделяется в виде слоя при хранении плазмы в течение 12-18 часов при 4оС. Гетерогенность размеров ЛПОНП определяется различием содержания в них как белков, так и липидов. Более крупные частицы содержат относительно больше неполярных триглицеридов и меньше фосфолипидов и холестерина, чем мелкие. Основное место синтеза ЛПОНП – печень, небольшое количество их поступает в плазму из кишечника. Основная роль этих частиц – транспорт триглицеридов из печени в периферические ткани. ЛПОНП, помимо этого, служат основным предшественником липопротеидов низкой плотности (ЛПНП). Период полужизни ЛПОНП в плазме составляет 6-12 часов. В метаболизме триглицеридов и клиренсе плазмы от ЛПОНП важную роль играет тканевой фермент – липопротеиновая липаза. Липопротеиды очень низкой плотности относят к высокоатерогенным липопротеидам, участвующим в механизме образования атеросклеротических бляшек: повышенное поглощение макрофагами ЛПОНП обуславливает выраженное накопление в них холестерина и образование пенистых клеток. Доказано, что развитие атеросклероза ускоряется на фоне повышенной концентрации ЛПОНП при сахарном диабете и болезнях почек.
Показания к назначению анализа
Диагностика нарушений липидного обмена. Оценка атерогенных сдвигов в крови и риска развития патологии коронарных сосудов.
Материал для исследования: сыворотка крови.
Повышение значений:
Первичные гиперлипидемии III, IV, V типов.
Вторичные дислипидемии, сопровождающие патологические состояния: ожирение, хроническая почечная недостаточность, нефротический синдром, диализ, сахарный диабет с кетоацидозом, гипотиреоз, хронический алкоголизм острый и хронический панкреатит, гипофизарная недостаточность. Болезнь Нимана-Пика.Системная красная волчанка. Беременность (3-й триместр).Гликогенозы.
Какой бывает холестерин? [таблица по видам]
Холестерин – это органическое вещество, принадлежащее к группе многоатомных жирных спиртов. Это важный компонент липидного обмена в человеческом организме. В тоже время — это собирательное понятие. Липопротеиды плазмы крови человека представлены определёнными фракциями, каждая из которых выполняет присущую ей биологическую функцию.
Рассмотрим виды холестерина, их значение, а также какой холестерол бывает у человека. В конце статьи приведем сводную таблицу характеристик.
Холестерин общий (ХС)
Общий холестерин понятие обобщенное. Это совокупность всех липидных молекул, которые циркулируют в кровотоке и входят в состав мембран клеток организма. Общий ХС складывается из липопротеинов, имеющих различные показатели плотности, что обусловливает их биологическую роль. Основная часть этого вещества вырабатывается печенью и условно называется эндогенным холестеролом. Меньшая доля холестерина оказывается в организме за счёт употребления продуктов питания с высоким содержанием жиров.
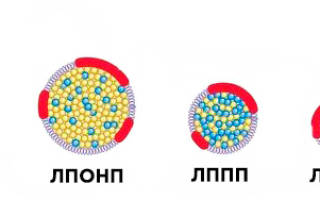
Фракции общего холестерола представлены ЛПНП, ЛПВП, ЛППП, ЛПОНП, хиломикронами. Определив их количественное соотношение, можно рассчитать коэффициент атерогенности. Этот показатель имеет важное клиническое значение при оценке риска развития атеросклеротического поражения сосудистого русла, а также осложнений, которыми чревато это заболевание.
При неправильном режиме питания и образе жизни отмечается повышение в крови холестерина, что становится причиной развития заболеваний сердца и атеросклероза сосудов. Показатели нормы общего ХС не превышают 5,2 ммоль/л. Нарушения обмена веществ приводят к гиперхолестеринемии, которая не проходит для организма бесследно.
ЛПВП (хороший) – ХС липопротеинов высокой плотности
Липопротеины высокой плотности или ЛПВП – это фракция холестерина, обладающая «хорошими» свойствами. Молекула вещества состоит из фосфолипидного, белкового и триглицеридного компонента. Его плотность колеблется от 1,065 до 1,22 г/мл. Местом образования ЛПВП являются гепатоциты.
Основная функция этих молекул заключается в избавлении клеток организма от избытка холестерина, который может в них накапливаться. Особенно актуально это в случае образования холестериновых бляшек на эндотелии сосудов. Также ЛПВП осуществляют транспортировку холестерола к клеткам печени, где происходит его катаболизм, а затем продукты распада покидают организм.
В крови у представительниц слабого пола концентрация ЛПВП несколько выше, чем у мужчин. Это связано с особенностями их гормонального фона. Повышение показателя считается антиатерогенным фактором, а снижение, наоборот, говорит о высокой вероятности заболевания атеросклерозом.
ЛПНП (плохой) – ХС липопротеинов низкой плотности
Липопротеины низкой плотности или ЛПНП – этот вид холестерина является атерогенным или «плохим». Его молекула имеет массу меньше, чем ЛПВП, однако её размеры значительно крупнее. Их биологическая роль заключается в транспортировке холестерина из гепатоцитов к жизненно важным органам организма. ЛПНП имеют способность откладываться в виде жировых скоплений на поверхности клеток, образующих эндотелиальную выстилку сосудов.
Повышение концентрации ЛПНП отмечается у лиц, перешагнувших сорокалетний рубеж, а также у тех, кто употребляет большое количество пищи с животными и трансгенными жирами. Длительная гиперхолестеринемия чревата развитием атеросклероза и его осложнений (нарушений мозгового кровообращения, инфаркта миокарда, тромбозов). Чтобы избежать негативных последствий, нужно каждые полгода сдавать анализ крови на липидный профиль.
ЛППП-ХС липопротеинов промежуточной плотности
Липопротеины промежуточной плотности – это продукт преобразования липопротеинов очень низкой плотности в липопротеины низкой плотности. Процесс перехода происходит в плазме крови за счёт активного действия фермента липопротеинлипазы. Исходя из того, что данные молекулы являются прародителями ЛПНП, их можно отнести к разновидности «плохого» холестерина.
Увеличение концентрации ЛППП в сыворотке крови говорит о повышенном риске развития кардиоваскулярных патологий, в том числе и атеросклероза. Циркуляция липопротеинов промежуточной плотности в плазме крови недолгая, так как они быстро переходят на другой уровень. Повышение уровня этих частиц наблюдается у лиц, злоупотребляющих жирной пищей и алкогольными напитками.
ЛПОНП – ХС липопротеинов очень низкой плотности
ЛПОНП – это фракция ОНП, молекулы которой занимаются транспортировкой ХС от гепатоцитов к клеткам других жизненно важных органов. Их молекулы образуются в печени из триглицеридов, обладают довольно крупными размерами и низкими показателями плотности. Триглицериды – это жировые молекулы, которые всасываются через стенку кишечника из пищи. В печени под действием ферментов происходит их переход в ЛПОНП, а следом в ЛПНП. Чем выше уровень триглицеридов, тем больше производится ЛПОНП.
Чтобы установить разновидность дислипидемии, необходимо лабораторно определять уровень не только ЛПОНП, но и других фракций холестерина. Повышение показателя говорит о высоком риске отложения холестерина на сосудистом эндотелии. Если не предпринимать никаких активных действий, чтобы снизить уровень сывороточного холестерола, значительно увеличивается вероятность заболевания атеросклерозом.
Хиломикроны
Хиломикроны – это еще один представитель холестерина. Эти молекулы имеют самый крупный диаметр по сравнению с другими липопротеинами, но их плотность отличается ультранизкими показателями. Структура этих молекул представлена белком и жировым компонентом. Хиломикрон представляет собой шаровидное образование, внутри которого располагаются триглицериды. Снаружи его покрывает капсула, представленная фосфолипидами и белковыми монофиламентами. К основным функциям этих липопротеинов относятся:
- транспортировка жиров, поступивших с пищей из кишечника к другим органным структурам;
- перенос экзогенного холестерина из просвета кишечника к гепатоцитам;
- являются предшественниками липопротеинов очень низкой плотности.
Первичный хиломикрон образуется в просвете тонкого кишечника из триглицеридов поступивших с продуктами питания. Его молекула на ¾ состоит из жировых компонентов и только ¼ – это белковая составляющая (аполипопртотеин). Покинув кишечник, по лимфатическим протокам хиломикрон мигрирует в системный кровоток. Там он встречается с молекулой ЛПВП, которая отдаёт ему дополнительные белковые компоненты – так происходит процесс «созревания» хиломикрона.
Далее под действием липопротеинлипазы данные молекулы расщепляются, из них выходят триглицериды, которые мигрируют к тканям организма. Часть этих триглицеридов захватывается гепатоцитами. То, что осталось от жировой молекулы называется остаточным хиломикроном. Данные частицы подвергаются утилизации печеночными клетками.
У здоровых людей, эта ХС фракция появляется в кровотоке только после приёма пищи и исчезает не позже, чем через 5 часов. Постоянная сывороточная циркуляция этих молекул обусловлена врождённой патологией – отсутствием расщепляющего фермента. Реже такое состояние наблюдается при аутоиммунных заболеваниях печени, сахарном диабете, миеломной болезни.
Сводная таблица фракций холестерина в крови
Свободный холестерол обеспечивает полноценное функционирование организма человека, поддерживает нормальное течение физиологических процессов. Современная наука достаточно хорошо изучила этот многоатомный жирный спирт, разделив его на фракции. В таблице кратко систематизирована вся информация о холестероле и его видах.
При нормальном функционировании обмена веществ, особенно жирового метаболизма, концентрация сывороточного холестерола поддерживается на нормальном уровне. Под воздействием предрасполагающих факторов (достижение зрелого возраста, злоупотребление жирной и калорийной пищей, курение табака, любовь к алкогольным напиткам, ведение гиподинамичного образа жизни, хронический стресс) – возникает гиперхолестеринемия. Нарушается баланс между «плохой» и «хорошей» фракциями холестерола, что приводит к развитию кардиоваскулярной патологии.
Чтобы контролировать состояние липидного обмена, необходимо сдавать липидограмму – биохимический анализ крови, который помогает оценить состояние жирового обмена.
Фракция холестерина ОНП понижена или повышена: что это означает?
Холестерин представляет собой жироподобное вещество, выполняющее в организме человека ряд функций. Он принимает участие в образовании оболочек клеток тканей и органов. Холестерол участвует в формировании различных гормонов, способствующих нормальному развитию организма, функционированию репродуктивной системы человека. Кроме того, он принимает участие в синтезе жирных кислот, содержащихся в желчи и ускоряющих всасывание жиров.
Холестерин передвигается по организму человека в особой оболочке, состоящей из аполипопротеинов. Получающийся комплекс, при котором объединяются аполипопротеины и холестерол, называется липопротеином. В крови человека имеется несколько их разновидностей. Они различаются по соотношению содержащихся в них компонентов:
- Липопротеины очень низкой плотности (ЛПОНП);
- Липопротеины низкой плотности (ЛПНП, LDL);
- Липопротеины высокой плотности (ЛПВП, HDL).
Фракция холестерина ОНП — что это такое, каковы ее особенности и функции? Холестерол ЛОНП представляет собой самый агрессивный вид. В случае избыточного синтеза наблюдается отложение на стенках сосудов бляшек, которые сужают просвет их канала, тем самым препятствуя нормальному движению крови. Также из-за него сосуды теряют былую эластичность, что негативно сказывается на работе сердечно-сосудистой системы.
Холестерин очень низкой плотности является одним из важнейших показателей липидного обмена. При выявлении повышенного содержания в сыворотке крови холестерина ОНП можно говорить о повышении риска появления ишемической болезни сердца и атеросклероза.
Липопротеиды очень низкой плотности представляют собой частицы с диаметром 30 — 80 нм. Они более мелкие, чем хиломикроны, но крупнее остальных липопротеидов. Образование ЛПОНП проходит в печени. Незначительная их часть попадает в кровь из кишечника. Основная их роль заключается в транспортировке триглицеридов по организму к тканям и органам. Кроме того, ЛПОНП представляют собой предшественник липопротеидов низкой плотности.
В настоящее время имеется ряд доказательств, что развитие атеросклероза происходит быстрей при наличии повышенной концентрации ЛПОНП при сахарном диабете и болезнях почек.
Главным анализом, который необходимо сдавать людям с повышенным уровнем холестерина, является – липидограмма. Ее рекомендовано проводить каждому человеку, достигшему 20-летнего возраста минимум 1 раз в 5 лет. Целью проведения анализа на выявление уровня ЛПОНП является оценка возможного риска развития атеросклероза или других сердечно-сосудистых заболеваний.
Показания для анализа на фракцию ОНП
Рекомендовано сдавать анализ на фракцию холестерина ОНП в следующих случаях:
- При необходимости оценки атерогенных изменений;
- При проведении диагностических процедур для выявления нарушений жирового обмена;
- Для оценки риска развития патологии коронарных сосудов;
- С целью контроля за результативностью безхолестериновой диеты;
- Для контроля за результатами терапии, направленной на снижение холестерина, проводимой с помощью медикаментов.
Материалом для исследования является сыворотка крови. При подготовке к сдаче анализа рекомендуется употреблять пищу не позднее 12-14 часов до проведения процедуры.
Делают анализ в утреннее время.
Интерпретация результатов
В связи с тем, что жиры имеют более низкую плотность, чем вода, при проведении анализа на количество липидов в плазме, важным является выявление их плотности. Именно потому методика расшифровки результатов анализа основывается на распределении липопротеидов на фракции. При этом определяется:
- Уровень липопротеина в каждой фракции;
- Их общее количество;
- Наличие триглицеридов.
Определенное количество этих липидов в обязательном порядке должно присутствовать в организме человека. Липопротеиды очень низкой плотности представляют собой патологическую форму липопротеидов, потому в организме человека не сформированы чувствительные к нему рецепторы. Для ориентировки, медиками принято за норму содержание ЛПОНП в плазме человека от 0,26 до 1,04 ммоль/л включительно. Все показатели, которые выше или ниже, свидетельствуют о возможных патологических процессах, при которых рекомендовано незамедлительно обращаться к врачу за консультацией.
При объяснении результатов анализов врач не может ставить диагноз, основываясь только на полученных показателях. Постановка точного диагноза возможна только при использовании результатов комплексной диагностики — анамнеза, результатов других обследований.
Важно знать, что изменение уровня ЛПНОП время от времени возможно. Такой процесс является нормальным колебанием метаболизма холестерина. При одноразовом проведении анализа на ЛПОНП можно не всегда увидеть реальную картину состояния жирового обмена.
При наличии подозрений на нарушение жирового обмена рекомендуется повторить анализ через 2-3 месяца.
Повышение липопротеидов очень низкой плотности
В результате этого процесса защитные клетки крови в больших количествах накапливаются в зоне повреждения сосудов и превращаются в образования, которые впоследствии преобразуются в холестериновые бляшки. Последние, уменьшая просвет канала сосудов, в значительной степени затрудняют движение крови в различных частях тела, приводя к появлению опасных и серьезных последствий.
Опасность холестериновых бляшек заключается в том, что они с течением времени способны увеличиваться в размерах, образуя тромб. Тромб может в любое время оторваться от сосуда и направиться по кровяному руслу к другим органам и тканям. Происходит это до тех пор, пока просвет какого-либо из сосудов не будет слишком маленьким для прохода тромба. Этот процесс называется тромбозом сосудов и представляет смертельную опасность для человека. Самыми часто встречающимися последствиями миграций тромба по сосудам являются инсульты головного мозга, сердца, легочная эмболия.
Имеются сведения, что повышенный уровень ЛПОНП может способствовать появлению песка и камней в желчном пузыре.
На повышение количества липопротеинов очень низкой плотности зачастую оказывает влияние наличие в организме человека таких проблем, как:
- Сахарный диабет, представляющий собой системное метаболическое нарушение;
- Ослабление функциональных качеств щитовидной железы или гипофиза. следствием этого является нарушение гормонального фона и некоторых обменных процессов;
- Нефротический синдром. Развивается на фоне хронического воспаления почек;
- Оказывает влияние напроцессы выведения некоторых веществ из организма, замедляя при этом метаболизм;
- Алкогольная зависимость и ожирение оказывают негативное воздействие на метаболические процессы, протекающие в организме человека;
- Хронический панкреатит, являющийся патологией поджелудочной железы, который может протекать в хронической и острой формах.
В некоторых случаях можно наблюдать повышение липопротеидов очень низкой плотности при наличии у пациентов злокачественных новообразований в поджелудочной железе или простате. Кроме того, некоторые генетические и врожденные патологии также вызывают повышение уровня ЛПНОП.
При выявлении повышенного уровня ЛПОНП больным ставят диагноз первичная гиперлипидемия 3, 4 или 5 типа. При наличии постоянно повышенного уровня липопротеидов очень низкой плотности у пациента, которые являются следствием иного заболевания, говорят о вторичной гиперлипидемии.
Снизить количество липопротеидов очень низкой плотности и повлиять на результаты лабораторного исследования могут следующие факторы:
- Соблюдение диеты с минимальным количеством употребляемых жиров;
- Прием некоторых медикаментов, к которым относятся статины, противогрибковые препараты и многие другие;
- Долгое нахождение в положении лежа;
- Усиленная физическая нагрузка.
Пониженное значение
Что это значит, если фракция холестерина ОНП понижена?
Такой результат анализа не имеет особого клинического значения и может иногда наблюдаться у людей со следующими заболеваниями:
- Изменения обструктивного характера в легочной ткани;
- Наличие острых инфекций или иных заболеваний, протекающих в острой форме;
- Раковое поражение костного мозга;
- Увеличенная выработка гормонов щитовидки;
- Наличие дефицита витамина и В12 или фолиевой кислоты;
- Различные нарушения функций печени;
- Множественные ожоги;
- Воспалительные процессы в суставах.
Если диагностические данные указывают на то, что у человека пониженный холестерин, но баланс липидов не нарушен, и уровень ЛПНП нормальный, нет необходимости его корректировки. Назначение специфического лечения в таких случаях не требуется. Однако, рекомендовано обследование у узких специалистов. В ряде случаев именно они помогают выявить другие заболевания, приводящие к изменению концентрации липоротеидов очень низкой плотности в сторону ее снижения.
Иногда сниженный уровень липопротеидов очень низкой плотности способствует диагностированию у человека такого заболевания, как гипохолестеролемия. Оно носит наследственный характер, однако природа его возникновения в настоящее время до конца не определена. Пациенты, страдающие наследственной формой гипохолестеролемии обычно страдают от ишемической болезни сердца. Зачастую у них наблюдается появление ксантом – отложений липопротеина в виде наростов и бляшек на коже и сухожилиях.
Повышать или снижать уровень липопротеинов очень низкой плотности можно только под контролем специалистов. Для этого используются различные методы, которые при своевременном и правильном использовании приводят к положительным результатам.
О фракциях холестерина рассказано в видео в этой статье.
Какой бывает холестерин? [таблица по видам]
Холестерин – это органическое вещество, принадлежащее к группе многоатомных жирных спиртов. Это важный компонент липидного обмена в человеческом организме. В тоже время — это собирательное понятие. Липопротеиды плазмы крови человека представлены определёнными фракциями, каждая из которых выполняет присущую ей биологическую функцию.
Рассмотрим виды холестерина, их значение, а также какой холестерол бывает у человека. В конце статьи приведем сводную таблицу характеристик.
Холестерин общий (ХС)
Общий холестерин понятие обобщенное. Это совокупность всех липидных молекул, которые циркулируют в кровотоке и входят в состав мембран клеток организма. Общий ХС складывается из липопротеинов, имеющих различные показатели плотности, что обусловливает их биологическую роль. Основная часть этого вещества вырабатывается печенью и условно называется эндогенным холестеролом. Меньшая доля холестерина оказывается в организме за счёт употребления продуктов питания с высоким содержанием жиров.
Фракции общего холестерола представлены ЛПНП, ЛПВП, ЛППП, ЛПОНП, хиломикронами. Определив их количественное соотношение, можно рассчитать коэффициент атерогенности. Этот показатель имеет важное клиническое значение при оценке риска развития атеросклеротического поражения сосудистого русла, а также осложнений, которыми чревато это заболевание.
При неправильном режиме питания и образе жизни отмечается повышение в крови холестерина, что становится причиной развития заболеваний сердца и атеросклероза сосудов. Показатели нормы общего ХС не превышают 5,2 ммоль/л. Нарушения обмена веществ приводят к гиперхолестеринемии, которая не проходит для организма бесследно.
ЛПВП (хороший) – ХС липопротеинов высокой плотности
Липопротеины высокой плотности или ЛПВП – это фракция холестерина, обладающая «хорошими» свойствами. Молекула вещества состоит из фосфолипидного, белкового и триглицеридного компонента. Его плотность колеблется от 1,065 до 1,22 г/мл. Местом образования ЛПВП являются гепатоциты.
Основная функция этих молекул заключается в избавлении клеток организма от избытка холестерина, который может в них накапливаться. Особенно актуально это в случае образования холестериновых бляшек на эндотелии сосудов. Также ЛПВП осуществляют транспортировку холестерола к клеткам печени, где происходит его катаболизм, а затем продукты распада покидают организм.
В крови у представительниц слабого пола концентрация ЛПВП несколько выше, чем у мужчин. Это связано с особенностями их гормонального фона. Повышение показателя считается антиатерогенным фактором, а снижение, наоборот, говорит о высокой вероятности заболевания атеросклерозом.
ЛПНП (плохой) – ХС липопротеинов низкой плотности
Липопротеины низкой плотности или ЛПНП – этот вид холестерина является атерогенным или «плохим». Его молекула имеет массу меньше, чем ЛПВП, однако её размеры значительно крупнее. Их биологическая роль заключается в транспортировке холестерина из гепатоцитов к жизненно важным органам организма. ЛПНП имеют способность откладываться в виде жировых скоплений на поверхности клеток, образующих эндотелиальную выстилку сосудов.
Повышение концентрации ЛПНП отмечается у лиц, перешагнувших сорокалетний рубеж, а также у тех, кто употребляет большое количество пищи с животными и трансгенными жирами. Длительная гиперхолестеринемия чревата развитием атеросклероза и его осложнений (нарушений мозгового кровообращения, инфаркта миокарда, тромбозов). Чтобы избежать негативных последствий, нужно каждые полгода сдавать анализ крови на липидный профиль.
ЛППП-ХС липопротеинов промежуточной плотности
Липопротеины промежуточной плотности – это продукт преобразования липопротеинов очень низкой плотности в липопротеины низкой плотности. Процесс перехода происходит в плазме крови за счёт активного действия фермента липопротеинлипазы. Исходя из того, что данные молекулы являются прародителями ЛПНП, их можно отнести к разновидности «плохого» холестерина.
Увеличение концентрации ЛППП в сыворотке крови говорит о повышенном риске развития кардиоваскулярных патологий, в том числе и атеросклероза. Циркуляция липопротеинов промежуточной плотности в плазме крови недолгая, так как они быстро переходят на другой уровень. Повышение уровня этих частиц наблюдается у лиц, злоупотребляющих жирной пищей и алкогольными напитками.
ЛПОНП – ХС липопротеинов очень низкой плотности
ЛПОНП – это фракция ОНП, молекулы которой занимаются транспортировкой ХС от гепатоцитов к клеткам других жизненно важных органов. Их молекулы образуются в печени из триглицеридов, обладают довольно крупными размерами и низкими показателями плотности. Триглицериды – это жировые молекулы, которые всасываются через стенку кишечника из пищи. В печени под действием ферментов происходит их переход в ЛПОНП, а следом в ЛПНП. Чем выше уровень триглицеридов, тем больше производится ЛПОНП.
Чтобы установить разновидность дислипидемии, необходимо лабораторно определять уровень не только ЛПОНП, но и других фракций холестерина. Повышение показателя говорит о высоком риске отложения холестерина на сосудистом эндотелии. Если не предпринимать никаких активных действий, чтобы снизить уровень сывороточного холестерола, значительно увеличивается вероятность заболевания атеросклерозом.
Хиломикроны
Хиломикроны – это еще один представитель холестерина. Эти молекулы имеют самый крупный диаметр по сравнению с другими липопротеинами, но их плотность отличается ультранизкими показателями. Структура этих молекул представлена белком и жировым компонентом. Хиломикрон представляет собой шаровидное образование, внутри которого располагаются триглицериды. Снаружи его покрывает капсула, представленная фосфолипидами и белковыми монофиламентами. К основным функциям этих липопротеинов относятся:
- транспортировка жиров, поступивших с пищей из кишечника к другим органным структурам;
- перенос экзогенного холестерина из просвета кишечника к гепатоцитам;
- являются предшественниками липопротеинов очень низкой плотности.
Первичный хиломикрон образуется в просвете тонкого кишечника из триглицеридов поступивших с продуктами питания. Его молекула на ¾ состоит из жировых компонентов и только ¼ – это белковая составляющая (аполипопртотеин). Покинув кишечник, по лимфатическим протокам хиломикрон мигрирует в системный кровоток. Там он встречается с молекулой ЛПВП, которая отдаёт ему дополнительные белковые компоненты – так происходит процесс «созревания» хиломикрона.
Далее под действием липопротеинлипазы данные молекулы расщепляются, из них выходят триглицериды, которые мигрируют к тканям организма. Часть этих триглицеридов захватывается гепатоцитами. То, что осталось от жировой молекулы называется остаточным хиломикроном. Данные частицы подвергаются утилизации печеночными клетками.
У здоровых людей, эта ХС фракция появляется в кровотоке только после приёма пищи и исчезает не позже, чем через 5 часов. Постоянная сывороточная циркуляция этих молекул обусловлена врождённой патологией – отсутствием расщепляющего фермента. Реже такое состояние наблюдается при аутоиммунных заболеваниях печени, сахарном диабете, миеломной болезни.
Сводная таблица фракций холестерина в крови
Свободный холестерол обеспечивает полноценное функционирование организма человека, поддерживает нормальное течение физиологических процессов. Современная наука достаточно хорошо изучила этот многоатомный жирный спирт, разделив его на фракции. В таблице кратко систематизирована вся информация о холестероле и его видах.
При нормальном функционировании обмена веществ, особенно жирового метаболизма, концентрация сывороточного холестерола поддерживается на нормальном уровне. Под воздействием предрасполагающих факторов (достижение зрелого возраста, злоупотребление жирной и калорийной пищей, курение табака, любовь к алкогольным напиткам, ведение гиподинамичного образа жизни, хронический стресс) – возникает гиперхолестеринемия. Нарушается баланс между «плохой» и «хорошей» фракциями холестерола, что приводит к развитию кардиоваскулярной патологии.
Чтобы контролировать состояние липидного обмена, необходимо сдавать липидограмму – биохимический анализ крови, который помогает оценить состояние жирового обмена.
Воспалительные заболевания околоносовых пазух
Синуситы относятся к самым распространенным заболеваниям ЛОР-органов. За последние 10 лет заболеваемость синуситами выросла в 3 раза, а больные, госпитализированные по поводу болезней околоносовых пазух, составляют примерно 2/3 от общего
Синуситы относятся к самым распространенным заболеваниям ЛОР-органов. За последние 10 лет заболеваемость синуситами выросла в 3 раза, а больные, госпитализированные по поводу болезней околоносовых пазух, составляют примерно 2/3 от общего числа пациентов специализированных стационаров. Кроме того, отмечается тенденция к затяжному течению этого заболевания, быстрому распространению инфекции на нижние дыхательные пути и развитию осложнений: отита, бронхита.Синусит, как правило, носит сезонный характер. Рост заболеваемости наблюдается обычно осенью и весной, а также в период эпидемии гриппа.
Классификация
Синусит — это воспаление слизистой оболочки околоносовых пазух (ОНП), практически всегда вызываемое застоем секрета и нарушением аэрации ОНП.
На фоне респираторной вирусной инфекции у здорового человека развивается бактериальный синусит, лечение которого проводится в амбулаторных условиях. Эту основную по численности группу синуситов называют внебольничными. Помимо их, существуют госпитальные (в том числе нозокомиальные, вызванные продленной интубацией у тяжелобольных), одонтогенные, а также синуситы, развившиеся у больных с иммунодефицитными состояниями. В зависимости от поражения той или иной пазухи различают: гайморит, фронтит, этмоидит и сфеноидит. По частоте поражения на первом месте стоит верхнечелюстная пазуха, затем решетчатый лабиринт, лобная и клиновидная пазухи. Заболевание может протекать с вовлечением в процесс одной пазухи или поражением всех придаточных пазух носа с одной (гемисинусит) или обеих сторон — пансинусит.
Клиника
Пусковым моментом в развитии синусита часто бывает ОРВИ. Вирусное инфицирование является лишь первой фазой заболевания и «прокладывает путь» бактериальной инфекции. Основные бактериальные возбудители: Streptococcus pneumoniae и Haemophilus influenzae, они высеваются из пазух примерно у 70-75% больных синуситами. Среди прочих возбудителей называют Moraxella catarrhalis, S. pyogenes, S. viridans, Pseudomonas spp. и др. Золотистый стафилококк не относят к типичным возбудителям синуситов, так как он заселяет преддверие полости носа и является «путевой» микрофлорой. Считается, что S. aureus вызывает наиболее тяжелые и осложненные случаи заболевания и значительно чаще является возбудителем воспалительного процесса в клиновидной пазухе. Анаэробные бактерии выявляются примерно в 7% случаев, и основные из них — анаэробные стрептококки, Bacteroides и Fusobacterium.
Немалая роль в развитии синусита принадлежит аллергии, дисфункции иммунной системы и врожденным заболеваниям (муковисцидоз, синдром Картагенера). Синусит может развиться вследствие лицевой травмы или длительного пребывания в полости носа или в пазухе инородного тела. Нередки и одонтогенные синуситы, причиной которых могут быть прикорневые кисты и гранулемы, кариозные зубы, попадание пломбировочного материала в просвет верхнечелюстной пазухи. Различные деформации внутриносовых структур (искривление и гребни носовой перегородки, гипертрофический ринит, аномальное строение носовых раковин и решетчатого лабиринта) способствуют нарушению мукоцилиарного транспорта и застою секрета внутри синусов.
Параназальные синуситы — это заболевания всего организма с реакцией многих систем и органов. Проявлениями общей реакции на воспаление околоносовых пазух, в частности, служат лихорадочное состояние и типичные изменения в крови (при острых и обострениях хронических синуситов), а также общее недомогание, слабость, головная боль, затрудненность носового дыхания, патологические выделения из носа и носоглотки, расстройства обоняния.
Диагностика
При наружном осмотре можно отметить отечность мягких тканей лица в проекции той или иной пазухи, что бывает при тяжело протекающих острых синуситах или обострении хронических в результате вовлечения в процесс периоста. В ряде случаев признаки периостита определяются лишь болью при пальпации передних стенок околоносовых пазух.
К риноскопическим признакам воспаления околоносовых пазух относятся: отделяемое в носовых ходах, полипы, гиперемия, отечность и гиперплазия слизистой оболочки.
Для уточнения диагноза, установления характера и распространенности поражения околоносовых пазух применяются специальные методы исследования: рентгенография, зондирование, пункция, компьютерная томография, эндоскопия пазух.
Рентгенологические методы исследования околоносовых пазух являются одними из наиболее распространенных методов в диагностике синуситов, которые позволяют судить о характере и локализации патологического процесса. Целесообразно проводить исследования в нескольких проекциях. Наиболее распространены прямые проекции (лобно-носовая, носо-подбородочная) и боковая.
Обзорная R-графия, позволяющая в большинстве случаев выявить изменения в околоносовых пазухах, не всегда раскрывает характер, локализацию и степень распространенности патологического процесса, поэтому в диагностике синуситов широко применяется контрастная R-графия. Контрастное вещество в пазухи вводят через естественное соустье при зондировании или при пункции пазух. Показаниями к контрастной R-графии являются данные, позволяющие заподозрить полипозные формы синуситов, кисты околоносовых пазух, пристеночно-гиперпластические синуситы, новообразования пазух.
Зондирование позволяет проникнуть в полость пазух без их вскрытия через естественные соустья. Пункция околоносовых пазух как с диагностической, так и с лечебной целью нашла широкое распространение в практике. В настоящее время наиболее часто производится пункция верхнечелюстной пазухи через нижний носовой ход.
Основные преимущества компьютерной томографии состоят в том, что она дает пространственное отображение внутриносовых структур и околоносовых пазух, позволяющее судить о характере анатомических нарушений и их влиянии на развитие патологического процесса, оценить характеристику тканей по их рентгеновской плотности. А главное, компьютерные томограммы служат «картой» для планирования хирургического вмешательства и для хирурга во время операции.
В последнее десятилетие благодаря внедрению в практику современных оптических систем, оснащенных не только высокоразрешающими линзами, но и фото- и видеоаппаратурой, активно стали применяться эндоскопические методы диагностики.
Среди неинвазивных методов исследования — акустическая ринометрия и передняя активная риноманометрия. Эти методики позволяют исследовать геометрию полости носа и носовое сопротивление, а значит, достоверно судить о функциональных возможностях носа. Эти методы незаменимы при оценке результатов оперативных вмешательств на околоносовых пазухах и внутриносовых структурах, а также при консервативном лечении некоторых форм синусита, в частности аллергического.
Лечение
Лечение синуситов должно быть комплексным, включать топические или системные деконгестанты, секретолитические и секретомоторные средства, препараты с антимедиаторным действием, лизаты бактерий и фитопрепараты. Основным методом лечения остается антибиотикотерапия, которая обычно является эмпирической, базирующейся на знании основных типичных возбудителей заболевания и их стандартной чувствительности к антибиотикам. Однако лечению антибиотиками подлежат далеко не все синуситы, а только их среднетяжелые и тяжелые формы. Согласно американским клиническим рекомендациям по антимикробной терапии при остром бактериальном синусите (ОБС), препаратами первого выбора являются амоксициллин или амоксициллин/клавуланат и цефлоспорины II и III поколений. Эти препараты предназначены для перорального приема, и именно с них начинается лечение ОБС в амбулаторных условиях. Эффективность лечения должна быть оценена спустя трое суток. Критериями эффективности считаются: динамика основных симптомов РС (головной боли, заложенности носа) и общего состояния больного. Если лечение не дает желаемого эффекта, необходимо сменить антибиотик. Препараты второй линии — новые фторхинолоны: левофлоксацин, моксифлоксацин. При разработке их был устранен недостаток препаратов II поколения (в частности, ципрофлоксацина) — низкая эффективность в отношении S. pneumonie. Главным побочным эффектом фторхинолонов является их негативное действие на растущую соединительную и хрящевую ткань, поэтому они противопоказаны детям и подросткам. Препаратами второй линии у больных моложе 16 лет считаются макролидные антибиотики (кларитромицин, азитромицин, рокситромицин, мидекамицин). Эти же препараты рекомендуется назначать и взрослым больным при аллергии к амоксициллину и цефалоспоринам.
Препараты, необходимые в лечении синуситов, — сосудосуживающие средства (деконгестанты), которые назначают как местно в виде капель или аэрозолей, так и перорально. К первой группе относятся эфедрина гидрохлорид, нафазолин, оксиметазолин, ксилометазолин, тетризолин, инданазолин и др. Для перорального приема — псевдоэфедрин, фенилпропаноламин и фенилэфрин, причем практически всегда в комбинации с антигистаминными препаратами — лоратадином, цетиризином, хлорфенамином, карбиноксамином. Назначение деконгестантов абсолютно необходимо при синуситах, так как они в кратчайшие сроки устраняют отек слизистой оболочки носа, восстанавливают носовое дыхание и проходимость естественных отверстий ОНП. Однако при длительном местном применении оксиметазолин, ксилометазолин, нафазолин и другие вызывают развитие синдрома «рикошета» и так называемого медикаментозного ринита, поэтому использование этих препаратов должно быть ограничено 5-7 днями. В этом плане выгодно отличается от остальных фенилэфрин, он обладает мягким вазоконстрикторным эффектом за счет агонизма к β1-адренорецепторам, не вызывает уменьшения кровотока в слизистой оболочке носа и ОНП, и следовательно, в меньшей степени нарушает ее функции.
Деконгестанты для перорального приема не вызывают развития медикаментозного ринита, но во время курса лечения могут появиться бессонница, тахикардия, повышение артериального давления.
Антигистаминные препараты широко применяют при лечении синуситов, хотя их назначение зачастую бывает необоснованным. В том случае, когда воспаление ОНП развивается на фоне аллергического ринита, назначение антигистаминных средств вызывает блокаду Н1-гистаминовых рецепторов и предупреждает действие гистамина, выделяющегося из тучных клеток в результате IgE-опосредованной реакции. При инфекционном РС назначение этих препаратов также имеет определенный смысл, но только в ранней «вирусной» стадии, когда блокада Н1-рецепторов предупреждает действие гистамина, выделяемого базофилами под воздействием различных вирусов (респираторно-синцитиальный, парамиксовирус). В большинстве случаев при синуситах нет показаний для применения Н1-блокаторов. Следует помнить также, что антигистаминные препараты II поколения нельзя сочетать с макролидами и противогрибковыми антибиотиками из-за возможности развития кардиотоксического эффекта.
Мукоактивные препараты принято делить на три группы:
- муколитики, влияющие на реологические свойства (вязкость и эластичность) слизи, — трипсин, химотрипсин, химопсин, террилитин, имозимаза, ацетилцистеин, L-цистеин, месна, гвайфенезин, а также некоторые антибиотики (норфлоксацин) и препараты растительного происхождения;
- мукокинетики, ускоряющие транспорт слизи, — симпатомиметики, метилксантины, амброксол, ацетилхолин, гистамин;
- мукорегуляторы, уменьшающие внутриклеточное образование слизи, — карбоцистеин, ипратропиума бромид, индаметацин, фенспирид, глюкокортикоиды, антибиотики-макролиды.
Существует большое количество лекарств, способных воздействовать на реологические свойства слизи и мукоцилиарный транспорт в целом. Однако отсутствие конкретных рекомендаций по применению этих препаратов при различных формах синуситов, а также сложность исследования параметров мукоциллиарной транспортной системы в клинической практике пока сдерживают использование секретолитиков и секретокинетиков в лечении заболеваний ОНП.
Антимикробные препараты используют для местного воздействия. Ингаляционный антибиотик фузафунгин, выпускаемый в форме дозированного аэрозоля, благодаря очень малому размеру аэрозольных частиц способен проникать в ОНП. Спектр антимикробной активности фузафунгина адаптирован к микроорганизмам, чаще всего являющимся возбудителями инфекций верхних дыхательных путей (ВДП), за время его применения не отмечено появления новых резистентных к нему штаммов бактерий.
Одно из направлений в лечении рецидивирующих инфекций ВДП (в частности, синуситов) представляют препараты, содержащие лизаты бактерий. Назначаемые в виде пероральной или интраназальной вакцины, эти средства способствуют выработке протективного иммунитета и профилактике повторных инфекций, их применение снижает частоту рецидивирующих инфекций ЛОР-органов и потребность в антибактериальной терапии.
В последнее время свою эффективность в лечении РС доказали фитопрепараты, обладающие противовоспалительным и муколитическим действием. За счет фармакологических свойств растений, входящих в состав фитопрепаратов уменьшается отек слизистой оболочки полости носа и облегчается эвакуация секрета из ОНП, повышается активность реснитчатого эпителия и ускоряется эвакуация секрета из дыхательных путей, т.е. они оказывают не только муколитическое, но и мукокинетическое действие. Кроме того, они потенцируют действие антибиотиков.
Использование перечисленных препаратов позволяет сократить сроки лечения острых и хронических синуситов, а также предотвратить рецидивы заболевания.
К сожалению, консервативные методы лечения эффективны лишь при неосложненных острых синуситах и некоторых хронических воспалениях околоносовых пазух. Наличие полипозного, полипозно-гнойного, кистозного и часто рецидивирующего хронического гнойного синусита является показанием для хирургического лечения. В настоящее время все большую популярность приобретают эндоназальные методики оперативных вмешательств на околоносовых пазухах, основанные на применении самой современной техники: операционных микроскопов, эндоскопов, высокоскоростных дрелей и микродебридоров, позволяющих сделать операцию минимально травматичной и безопасной.