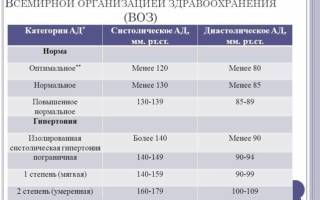
Нижнее кровяное Болезни повышено
Высокое нижнее давление: причины, признаки, лечение
Причинами высокого нижнего давления могут быть разнообразные как физиологические, так и патологические факторы. Повышенное нижнее давление диагностируется при достижении значения 90 мм рт. ст. и выше. Это может приводить к ухудшению состояния кровеносных сосудов и кровоснабжения органов и тканей организма. Как правило, в первую очередь поражаются сердце, головной мозг, почки, значительно возрастает риск развития инсульта и инфаркта миокарда. По этой причине при подозрении на повышение нижнего давления следует обратиться за медицинской помощью.
Почему нижнее давление повышено – причины патологии
Диастолическое давление более постоянно и устойчиво, чем систолическое. Существует ряд причин того, от чего повышается нижнее давление, к которым относится сужение кровеносных сосудов, снижение эластичности сосудов, нарушение работы сердца.
К основным причинам повышения нижнего давления при нормальном верхнем относятся значительное атеросклеротическое поражение кровеносных сосудов, уменьшение продукции гормонов щитовидной железы, сердечная и/или почечная недостаточность, миокардит, кардиомиопатия, кардиосклероз.
Наиболее эффективно лечение высокого нижнего давления при впервые развившейся диастолической гипертензии у человека в возрасте до 50 лет в отсутствие в анамнезе тяжелых заболеваний.
Факторами риска повышения нижнего давления являются: генетическая предрасположенность, наличие вредных привычек, избыточный вес, чрезмерные физические и психические нагрузки, пассивный образ жизни, производственные вредности.
Причинами сочетанного повышения систолического и диастолического давления могут быть гипертоническая болезнь, повышенная продукция гормонов щитовидной железы, повышение функции надпочечников, гломерулонефрит, атеросклероз почечных артерий, чрезмерные психические нагрузки, частые стрессовые ситуации, новообразования гипофиза, межпозвоночная грыжа, а также употребление чрезмерно соленой, копченой и жирной пищи. У женщин повышение давления может наблюдаться на поздних сроках беременности, что опасно развитием гестоза. Нередко артериальное давление растет при климаксе.
Признаки повышенного нижнего давления
Повышение артериального давления часто длительное время протекает бессимптомно или малосимптомно. При развитии артериальной гипертензии (гипертонии) пациент нередко даже не подозревает о ней до первого гипертонического криза. Диастолическая гипертензия не имеет специфических симптомов, ее проявления такие же, как и обычной артериальной гипертензии.
Головная боль при повышенном диастолическом давлении может быть ноющей, распирающей, пульсирующей, локализуется она обычно в лобной, теменной и/или височной областях. Пациентов с повышенным нижним давлением беспокоят болевые ощущения в области сердца, которые сопровождаются выраженным сердцебиением, высоким пульсом и ощущением нехватки воздуха, дрожью во всем теле, головокружением, шумом в ушах. В некоторых случаях у больных наблюдаются отеки конечностей, повышенная потливость, гиперемия кожи лица.
К основным причинам повышения нижнего давления при нормальном верхнем относятся значительное атеросклеротическое поражение кровеносных сосудов, уменьшение продукции гормонов щитовидной железы, сердечная и/или почечная недостаточность, миокардит, кардиомиопатия, кардиосклероз.
При сочетании систолической и диастолической гипертензии значительно возрастает риск развития инфаркта миокарда, расслаивающей аневризмы аорты и инсульта.
Чем лечить повышенное диастолическое давление
Первая помощь при внезапном повышении нижнего давления заключается в том, что человека следует уложить или помочь ему принять полусидящее положение, обеспечить ему доступ свежего воздуха, избавить от сковывающей тело одежды. Если больному были назначены врачом таблетки, которые он может принять в случае повышения артериального давления, нужно дать их ему.
Лечением повышенного давления могут заниматься терапевт, кардиолог, в ряде случаев необходимы консультации невропатолога, эндокринолога и других специалистов.
При лечении высокого нижнего давления в первую очередь следует устранить провоцирующий фактор.
Какое лекарство принять при высоком диастолическом давлении, зависит от причины гипертонии, состояния пациента, наличия сопутствующих заболеваний и ряда других факторов. Не следует заниматься самолечением, подбирать терапию при высоком диастолическом давлении должен только квалифицированный специалист.
Медикаментозная терапия может заключаться в назначении ингибиторов ангиотензинпревращающего фермента, рецептов ангиотензина (в монотерапии или в сочетании с диуретическими препаратами), бета-адреноблокаторов, блокаторов кальциевых каналов, мочегонных, спазмолитических препаратов. Терапия длительная, иногда пожизненная.
В дополнение к основному лечению при повышенном диастолическом давлении могут применяться народные средства на основе валерианы, пустырника, пиона, мяты перечной, мелиссы, боярышника, кедровых шишек.
Головная боль при повышенном диастолическом давлении может быть ноющей, распирающей, пульсирующей, локализуется она обычно в лобной, теменной и/или височной областях.
Если диастолическое давление выходит за верхнюю границу нормы, пациенту показано соблюдение диеты. В первую очередь, требуется значительно ограничить потребление поваренной соли. В рацион рекомендуется включать продукты, богатые калием, к которым относятся огурцы, помидоры, свекла, капуста, перец, арбузы, бананы, дыня, сухофрукты, орехи. Полезны продукты, содержащие магний (творог, сметана, пшено, гречка, фасоль, соя, абрикосы, клубника, малина). Кроме того, рекомендуется употреблять в пищу говядину, крольчатину, свиную печень, яблоки, морковь, груши, черешню, абрикосы и другие продукты, богатые витаминами группы В. Показано дробное питание (не менее пяти приемов пищи в день небольшими порциями, желательно в одно и то же время).
Важно наладить ночной сон – пациентам с высоким диастолическим давлением следует спать не менее 8 часов в день. На начальной стадии артериальной гипертензии при помощи изменения образа жизни, лечебной физкультуры и диеты можно нормализовать кровяное давление даже без приема лекарственных средств.
Общие сведения о верхнем и нижнем давлении
Артериальное давление (АД) – это показатель, который отражает уровень давления, которое кровь оказывает на стенки сосудов во время движения по ним. Нормальным считается кровяное давление 120 на 80 мм рт. ст.
АД состоит из двух показателей – верхнего (систолического) и нижнего (диастолического). Разность между верхним и нижним давлением называется пульсовым давлением и должна составлять примерно 40 мм рт. ст. с допустимым отклонением на 10 мм рт. ст. в большую или меньшую сторону. Кровяное давление относится к наиболее важным показателям состояния здоровья человека, может краткосрочно изменяться при ряде физиологических процессов, а также указывать на ряд заболеваний при стойком отклонении от нормы.
В дополнение к основному лечению при повышенном диастолическом давлении могут применяться народные средства на основе валерианы, пустырника, пиона, мяты перечной, мелиссы, боярышника, кедровых шишек.
По взаимосвязи с систолическим давлением выделяют изолированное повышение только диастолического давления (диастолическая гипертензия), сочетанное повышение систолического и диастолического давления (систоло-диастолическая гипертензия). Изолированное повышение только нижнего давления встречается примерно в 10% случаев.
Артериальная гипертензия подразделяется на 3 степени (стадии):
- Легкая – диастолическое давление у пациента составляет 90-100 мм рт. ст.
- Средняя – 100-110 мм рт. ст.
- Тяжелая – 110 мм рт. ст. и выше.
При подозрении на наличие патологии следует обратиться к врачу, который разъяснит, о чем говорит повышенное нижнее давление, что это значит, почему возникает данное состояние, а также что делать в такой ситуации.
Для диагностики патологий, которые сопровождаются повышением диастолического давления, обычно необходимо проведение электрокардиографии, допплерографии кровеносных сосудов головного мозга, лабораторных и других исследований. В ряде случаев повышенное АД выявляется случайно при осуществлении планового медицинского осмотра или диагностики по другому поводу.
Если у человека стабильно повышено кровяное давление, ему необходимо регулярно его контролировать в домашних условиях при помощи тонометра.
Наиболее эффективно лечение высокого нижнего давления при впервые развившейся диастолической гипертензии у человека в возрасте до 50 лет в отсутствие в анамнезе тяжелых заболеваний. При постоянно повышенном нижнем давлении в течение 5-10 лет у людей после 50 лет в 80-82% случаев прогноз ухудшается.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Почему бывает повышенное нижнее давление
Нижнее давление называют диастолическим. Его величина является показателем состояния сердца. Отклонения от нормы свидетельствуют о нарушениях в работе органа или кровеносной системы. На сегодняшний день высокое нижнее давление является распространенной проблемой, беспокоящей людей молодого и пожилого возраста.
Это связано со многими факторами. В результате повышения АД развиваются серьезные осложнения, поэтому при первых признаках следует провести лечение.
Причины
Если нижние показатели артериального давления повысились, это говорит о том, что сердце исправно перекачивает кровь, но в кровеносной системе произошли какие-то нарушения.
При высоком диастолическом давлении могут возрастать показатели и систолического, но не всегда. Если наблюдается рост нижнего АД, то разница между показателями сокращается до 20 единиц. Обычно это происходит при серьезных патологиях.
Проблема может быть вызвана разными причинами, поэтому для постановки диагноза врачу нужно предоставить полную информацию обо всех симптомах и перенесенных болезнях.
Считается, что повышение артериального давления не является признаком начала развития патологии, а свидетельствует о быстром прогрессировании заболевания и серьезном поражении органов и тканей. Чаще всего это связано с:
- нарушениями функций надпочечников и почек;
- патологиями эндокринной системы;
- новообразованиями, врожденными или приобретенными пороками.
Частое повышение АД требует подробного обследования и квалифицированной помощи.
Кроме почечных заболеваний и гормональных сбоев, причиной отклонения от нормы может стать чрезмерное эмоциональное и физическое перенапряжение, недостаточность сна и отдыха. Это проблемы всех современных людей.
Факторами, способствующими повышению АД, являются:
- Длительные стрессы.
- Употребление стимуляторов.
- Курение и спиртные напитки.
- Чрезмерное и систематическое переедание.
- Употребление большого количества соли с продуктами питания.
- Неправильное питание с преобладанием в рационе жирной пищи, копченостей и консервов.
Скорректировав образ жизни можно предотвратить ухудшение ситуации.
К повышенному нижнему давлению приводят заболевания:
- Надпочечников и почек. Важная часть гормонов, необходимых для работы всех внутренних органов, вырабатывается надпочечниками. Если их производится больше или меньше, чем должно быть, развиваются болезни. Давление в артериях повышается, если в избыточном количестве вырабатываются минералокортикоиды, что сопровождается снижением уровня калия.
- Щитовидной железы. Нарушения функций этого органа приводят к изменениям внешности, психического здоровья и другим опасным последствиям. Если железа вырабатывает недостаточно гормонов, развивается гипотиреоз, избыток гормонов приводит к тиреотоксикозу. Повышение давления наблюдается также при эндемическом зобе, травмах щитовидки, вторичном гипотериозе. Эти нарушения часто приводят к формированию доброкачественных образований в железе или сбоям в работе гипофиза. Повышение нижнего показателя сигнализирует о начальной стадии развития этих патологий.
- Позвоночных каналов. При этом происходит их сужение, вызывающие стеноз. Болезнь бывает врожденной или развивается у людей пожилого возраста, сопровождается болями в пояснице, отдающими в ногу.
- Атеросклероз. Повышение диастолического АД на протяжении длительного времени говорит о нарушениях мышечного тонуса сосудов в результате формирования на их стенках отложений холестерина.
Если накапливается большое количество соли, то почки начинают накапливать воду, чтобы разбавить ее.
Обычно это происходит при переедании, беременности и менструации.
Жаркая погода и аллергические реакции принимают в этом процессе не меньше участия.
Как проявляется
Повышение нижнего давления сопровождается головной болью и тошнотой с приступами рвоты. Если при этом повысилось и верхнее АД, то подозревают гипертонию. Эта проблема проявляется:
- снижением работоспособности;
- утомляемостью и раздражительностью;
- тревожным состоянием;
- повышением потоотделения;
- слабостью и переутомлением;
- перепадами настроения;
- звоном в ушах;
- головокружением;
- ухудшением зрения.
Это позволит вовремя заметить гипертонический криз, при котором резко повышается давление и может произойти острое нарушение кровообращения в головном мозге.
Первая помощь
Если нижнее давление 90 и выше, то необходимо определить причину проблемы. При резком росте показателей следует вызывать скорую помощь.
До ее приезда нужно стабилизировать состояние. Для этого лечь в кровать лицом вниз и приложить к шее с двух сторон лед. Холод на шейном отделе позвоночника держать не меньше получаса, после чего помассировать охлажденный участок.
Осложнения
Повышение диастолического давления происходит, когда кровь не выполняет свои функции полноценно в связи с плохим состоянием сосудов. При этом органы быстро изнашиваются, и повышается риск развития инфаркта или инсульта.
Не менее серьезными последствиями высокого АД являются нарушения памяти и интеллекта. Патологические процессы в почках вызывают почечную недостаточность, при которой они не справляются с функцией выведения токсинов и весь организм страдает от интоксикации.
Лечение
Повышенное нижнее давление необходимо стабилизировать. Для этого используют медикаментозные и немедикаментозные методы лечения.
Обычно терапия включает применение мочегонных таблеток Диакарба, Гипотиазида, Фуросемида. Они выводят из организма избыточную жидкость, но вместе с ней и калий. Поэтому в комплексе с диуретиками больной должен принимать препараты калия вроде Аспоркама или Панангина.
Существуют также калийсберегающие диуретики, но они могут вызвать переизбыток этого элемента в организме, что не менее опасно, чем его недостаток. Поэтому терапия проводится только под контролем врача.
Для поддержания стабильных показателей давления используют ингибиторы ангиотензинпревращающего фермента, который участвует в синтезе вещества, способствующего сужению сосудов. Такими свойствами обладает Рамирил, Эналаприл и другие. Гипертоник должен принимать их на протяжении всей жизни.
Нарушение давления устраняется блокаторами рецепторов ангиотензина Принимают их раз в сутки. Эффект наблюдается после прохождения месячного курса лечения. Преимущество данного лекарства в незначительном количестве побочных реакций.
Если не соблюдать режим приема этих препаратов, то нижнее давление будет 100 и выше.
Часто повышение АД удается устранить, скорректировав образ жизни и питание. Снизить нижнее давление можно, если:
- Отказаться от табака, спиртных напитков и наркотических веществ. В результате курения в организме происходит спазм сосудов и выброс адреналина. Поэтому начинать лечение следует с отказа от вредных привычек.
- Спать достаточно. Раньше ложиться и наладить режим сна важно для улучшения ситуации с давлением. Следует спать не менее восьми часов в сутки.
- Нормализовать уровень физической активности. Занимаясь зарядкой утром и пробежкой вечером, гуляя на свежем воздухе, можно разогнать кровь и сохранить сосуды здоровыми. Нагрузки следует рассчитывать правильно. регулярные занятия помогут держать весь организм в тонусе.
- Поддерживать массу тела в норме.
- Избегать стрессов и эмоциональных перенапряжений.
- В результате курения в организме происходит спазм сосудов и выброс адреналина. Поэтому начинать лечение следует с отказа от вредных привычек.
- Нормализовать рацион. Питаться человек, у которого наблюдаются отклонения в артериальном давлении, должен нежирным мясом и рыбой, овощами и фруктами, сухофруктами, орехами и семечками, зерновым хлебом, молочными продуктами. Важно отказаться от консервов, копченостей, жирной пищи, чая и кофе.
Домашние методы лечения
Некоторые предпочитают проводить лечение травами. С помощью отваров и настоев добиваются мягкого снижения артериального давления. Но важно помнить, что это не отдельный метод, а лишь дополнение к основной терапии.
Стабилизировать показатели диастолического АД помогут:
- Пустырник. Траву заливают кипятком и полчаса настаивают. Выпивают в течение дня за несколько раз.
- Корень валерианы. Настой из них употребляют по несколько ложек в течение дня после еды.
- Корень пиона. Сырье заваривают в крутом кипятке и держат на водяной бане. Пьют трижды в день за 10 минут до приема пищи.
- Шиповник. Его плоды заливают кипятком и настаивают 10 часов. Настой разбавляют кипяченой водой перед употреблением и пьют, как чай.
Эти растения обладают массой полезных свойств, но применять их без ведома врача не рекомендуется. Только он может подобрать оптимальный метод понижения нижнего давления.
Почему повышается нижнее давление и как это лечить
Современный ритм жизни, особенно в развитых странах, оказывает негативное воздействие на многие органы, но особенно сильно страдает сердечно-сосудистая система. Наиболее характерной её патологией является гипертония, которую уже называют болезнью века.
При этом большинство людей рассматривает в качестве основного ориентира верхнее (систолическое) давление, указывающее на то, с какой интенсивностью работает сердце, под каким давлением выбрасывается кровь в момент сокращения сердечной мышцы. Нижнее АД указывает на наличие/отсутствие проблем с кровеносной системой.
Высокое нижнее давление обычно провоцирует увеличение и верхнего, однако далеко не всегда. И если диастолическое давление повышается намного больше систолического, а разница между ними уменьшается до 20 и менее единиц, это однозначно свидетельствует о серьёзной патологии ССС – изолированной нижней гипертонии.
Причины повышения нижнего давления, чем оно опасно и как его лечить
Для многих может показаться странным тот факт, что на неполадки с нижним артериальным давлением могут оказывать негативное влияние совсем другие органы:
- функциональные сбои в работе почек или надпочечников;
- патологии эндокринной системы;
- гормональные дисфункции;
- пороки сердца.
Чаще всего причиной высокого диастолического давления являются гормональные сбои и проблемы с почками – иногда нижнюю гипертонию даже называют почечной. При этом симптоматика обеих патологий может быть слабо выраженной. Соответственно, и изолированная гипертония может развиваться постепенно, ничем себя не выявляя.
Непродолжительные скачки нижнего АД (которые часто сопровождаются повышением систолического давления) могут быть спровоцированы самыми разными причинами, в том числе психоэмоционального характера:
- стрессами;
- злоупотреблением алкоголем;
- частым употреблением стимуляторов, повышающих АД (как медикаментозными, так и некоторыми продуктами питания).
Нарушение водно-солевого баланса – ещё одна причина нижней гипертензии. Такая задержка жидкости может возникнуть из-за переедания, нерегулярного питания, частого курения, злоупотребления жареными, жирными и острыми продуктами. Эти факторы провоцируют повышенную нагрузку на почки, которые перестают справляться с выводом излишней жидкости, приводя к повышению тонуса кровеносных сосудов. Как снизить высокое нижнее давление, во многом зависит именно от причин возникновения заболевания.
Симптомы изолированной нижней гипертонии
Диагноз «гипертония» в большинстве случаев устанавливается случайным образом, например – во время прохождения какого-либо обследования, не связанного с жалобами пациента на проблемы с ССС.
Не является исключением и изолированная нижняя гипертония, поскольку её наиболее характерными признаками являются головная боль, а также тошнота с позывами к рвоте. Эти симптомы настолько общие, что немногие связывают подобные состояния с высоким АД. Между тем повышенное нижнее давление – явление опасное, поскольку заставляет сердце работать с повышенной нагрузкой, что для клеток миокарда не проходит бесследно.
Из-за нарушения кровоснабжения сердечной мышцы кровеносные сосуды становятся менее эластичными, теряют способность расширяться до прежних величин, становясь причиной возникновения сердечной недостаточности.
На что обращать внимание при высоком нижнем АД
Если верхнее АД – это показатель работы сердца в момент его сокращения, то нижнее указывает на уровень давления в сосудах в момент расслабления миокарда. Другими словами, по этому показателю судят о тонусе кровеносных сосудов. Хотя многие судят о наличии гипертонии по повышенному верхнему давлению, согласно классификации ВОЗ за основу берется именно нижнее нормальное АД.
Градация нижней гипертензии следующая:
- I степень – 90 – 100 мм. рт. ст.;
- II степень – 100 – 110 мм. рт. ст.;
- III степень – более 110 мм. рт. ст.
Если нижнее давление фиксируется на уровне 100 единиц и выше, это значит, что болезнь перешла в стадию, которая требует обязательной терапии. Но снижение артериального давления до номинальных показателей должно обязательно происходить под контролем лечащего врача. Самостоятельный приём понижающих АД медпрепаратов не менее опасен, чем собственно изолированная гипертензия.
Чем угрожает здоровью высокое нижнее давление
Увеличение систолического давления свидетельствует о том, что сердце работает с повышенной нагрузкой, что может являться следствием тяжёлой физической работы или эмоционального стресса.
Рост только диастолического давления говорит о том, что сердце работает в нормальном режиме, а сосудистая система не в состоянии обеспечить доставку венозной крови к сердцу. А поскольку она вынуждена работать в более интенсивном режиме, состояние сосудов ухудшается, они постепенно теряют эластичность. Это приводит к усилению атеросклеротических явлений, а в конечном итоге – к инсультам и инфарктам.
Именно поэтому о наличии системных патологий ССС судят именно по повышенному нижнему давлению, а при диагностировании изолированной нижней гипертонии чаще всего выявляются и другие органические поражения сосудов, включая их стенозирование.
Маленькая разница между верхним и нижним давлением (менее 20 мм. рт. ст.) как раз и свидетельствует о том, что сосуды для обеспечения доставки крови по венам обратно к сердцу вынуждены длительное время находиться в более высоком тонусе, что неизбежно приводит к их ускоренному износу.
Медикаментозная терапия
Основная схема лечения нижней гипертонии – назначение диуретиков («Диакарба», «Гидрохлортиазида», «Фуросемида»). Но принимать такие препараты нужно только по назначению врача, поскольку они вымывают из организма калий, являющийся сердечным «витамином». Обычно их пьют вместе с калийсодержащими препаратами – «Панангином», «Паматоном», «Аспаркамом».
Существуют диуретики, относящиеся к калийсберегающим препаратам («Триамтерен») – их можно назначать в качестве монотерапии. В любом случае как дефицит, так и переизбыток калия опасны для организма, поэтому применять диуретики следует с большой осторожностью.
При нижней гипертензии I степени, к тому же не носящей постоянного характера, для терапии патологии можно использовать гипотензивные медпрепараты общего действия:
- «Альбарел»;
- «Допегит»;
- «Моксонидин».
Это лекарственные средства, действие которых связано с изменением параметров деятельности симпатической НС, направленной на снижение количества сигналов, заставляющих сосуды суживаться (спазмировать). При этом происходит снижение как диастолического, так и систолического АД. В частности, нижнее давление падает с 120 – 125 мм. рт. ст. до 90 и менее.
Второй группой лекарств общего действия считаются ингибиторы АПФ. Эти препараты подавляют синтез фермента, который специализируется на выработке ангиотензина II – вещества, используемого организмом в качестве сосудосуживающего средства.
Наиболее популярные ингибиторы ангиотензинпревращающего фермента – «Эналаприл», «Рамазид», «Периндоприл». Эти лекарственные средства обладают минимумом побочных эффектов, не вызывают привыкания и поэтому используются для пожизненной терапии гипертонии.
При наличии нижней гипертонии часто назначают специфические антагонисты ангиотензина II:
- «Лозартан»;
- «Лористу»;
- «Валсартан»;
- «Гипосарт».
Как снизить нижнее давление при НГ II – III степени, решает только лечащий врач, который выбирает эффективную схему лечения, руководствуясь жалобами больного и анализом его анамнеза. Самостоятельное лечение гипотензивными препаратами недопустимо!
Терапия высокого диастолического АД в домашних условиях
Добиться снижения нижнего АД можно и без использования медикаментозного лечения – достаточно проанализировать факторы риска и предпринять меры по их исключению.
Чтобы знать и понимать, как сбить нижнее давление народными средствами, старайтесь придерживаться следующих рекомендаций:
- Режим питания должен быть максимально сбалансированным. Это означает, что необходимо ограничить себя в употреблении жирной, солёной, копчёной пищи, исключить из меню любую консервацию, крепкий чай и кофе, не питаться продуктами быстрого приготовления. В вашем рационе должны преобладать фрукты, овощи, нежирное мясо, очень полезны сухофрукты, молочные продукты, морская рыба. Способ приготовления также играет важную роль: старайтесь готовить побольше блюд на пару, допустимо тушение без использования масла, а также запекание в мультиварке.
- Полноценный отдых предполагает крепкий сон на протяжении 8 – 9 часов, ложиться спать желательно в одно и то же время (оптимальные сроки – с 21 до 24 часов). Перед сном позаботьтесь о проветривании спальной комнаты. Время досуга также должно быть занято активными делами – прогулкой, чтением, решением головоломок.
- Физическая активность – ещё один рецепт крепкого здоровья. Утренняя зарядка, перерывы в работе с разминкой для спины и глаз, пешие прогулки – это тот минимум, который позволит держать в тонусе состояние всего организма, включая кровеносные сосуды.
- Избавиться от вредных привычек – задача сложная, но выполнимая. Особенно вредным для сосудов является злоупотребление пивом, которое вместе с солёными закусками способствует задержке жидкости.
Помните, уменьшить диастолическое давление, не понижая верхнего – задача вполне выполнимая даже в домашних условиях, но такое лечение должно сопровождаться регулярным посещением специалиста.
Лечение диастолической гипертонии с помощью настоек из трав – метод, к которому прибегают при наличии противопоказаний к использованию лекарственных препаратов. Эти народные средства обладают мягким действием и имеют минимальное число противопоказаний. В частности, хороший эффект демонстрируют следующие настойки:
- пустырника – принимается по столовой ложке дважды в сутки, после обеда и перед сном;
- корней валерианы – это средство принимается после каждого приёма пищи по 1 – 2 ст. ложки;
- корней пиона (схема лечения – за 7 – 10 минут до еды по 1 – 2 ст. ложки;
- высушенных ягод шиповника – пьют вместо чая, один – два раза в сутки;
- плодов боярышника – по 1 стакану трижды в сутки.
Полезными при повышенном нижнем АД будут и травы, имеющие мочегонный эффект (корень обыкновенной солодки, высушенная толокнянка, молодые берёзовые почки). Все отвары из этих трав пьются перед едой.
Профилактика нижней гипертонии
Идеальных людей не существует, в особенности – если речь идёт об образе жизни. Между тем диастолическая гипертензия как раз и провоцируется такими погрешностями – будь то нерациональное питание, гиподинамия или вредные привычки. Поэтому, если вы не хотите, чтобы качество вашей жизни неуклонно снижалось из-за ухудшения состояния сердечно-сосудистой системы, вам придётся подкорректировать свое поведение. Нормализация артериального давления предполагает:
- исключение зависимостей (курение, частое употребление алкоголя);
- слежение за индексом массы тела;
- упорядочение сна (при необходимости – с использованием соответствующих препаратов);
- соблюдение режима физической активности;
- исключение нервных нагрузок и отрицательных эмоций.
Любой из перечисленных факторов повышает риск развития гипертонии, а их комбинация только усиливает негативное воздействие на состояние кровеносных сосудов.
Список основных заболеваний крови с указанием симптомов
Заболевания крови поражают клеточные элементы крови, такие как тромбоциты, эритроциты и лейкоциты, или жидкую часть, т.е. плазму.
Давайте посмотрим, что это за болезни и проанализируем разнообразные симптомы, которыми каждая из них проявляется.
Особенности заболеваний крови
Когда мы говорим о заболеваниях крови , то имеем в виду определенные нарушения, которые поражают один или несколько элементов крови.
Заболевания крови могут затронуть клеточные элементы, то есть эритроциты, тромбоциты и другие клетки крови, так и её плазму.
Некоторые заболевания крови имеют генетическое происхождение, другие относятся к числу онкологических заболеваний, третьи связаны с дефицитом определенных веществ. В любом случае, они могут каснуться людей любой категории и возраста, от маленьких детей до пожилых людей.
Классификация гематологических заболеваний
Патологии крови могут классифицироваться в зависимости от сроков развития, от прогноза для жизни больного, от типа патологии и индивидуальной реакции на терапию, от типа пострадавших элементов крови.
В последнем случае заболевания крови могут влиять на:
- Красные кровяные клетки , т.е. все заболевания, которые приводят к уменьшению в производстве или увеличение разрушения этих клеток. В некоторых случаях заболевания приводят к чрезмерному увеличению объемов производства эритроцитов или связаны с наличием паразитов.
- Белые клетки крови , т.е. все заболевания, которые определяют изменения в производстве и числе клеток иммунитета.
- Тромбоциты , т.е. те патологии, которые определяют изменение формы и числа тромбоцитов и которые, соответственно, вызывают дефекты в процессе свертывания крови.
- Плазма , т.е. патологии жидкой части крови.
В дополнение к этому, заболевания крови разделяют в зависимости от причин:
- Генетические , т.е. возникающие из-за мутации одного или нескольких генов, что происходит спорадически или в силу наследственных причин.
- Наследственные , то есть связанные с генетической мутацией, которая передаётся от родителей к детям.
- Проблемы питания , т.е. вызванные дефицитом определенных веществ, которые должны поступать вместе питанием.
- Аутоиммунные , т.е. вызванные нарушениями в работе иммунной системы, которая атакует клетки крови.
- Инфекционные , т.е. связанные с передачей вируса или паразитов, например, через укусы насекомых.
- От терапии или патологии , т.е. последствие терапии на уровне костного мозга или других заболеваний, которые мешают нормальному процессу производства клеток крови.
Симптомы: как проявляются патологии крови
Симптоматология заболеваний крови отличается в зависимости от пострадавшего компонента крови.
В случае заболевания красных клеток крови, симптомы часто связаны с дефицитом кислорода и гемоглобина:
В случае болезни белых клеток крови среди симптомов отмечаются:
Патологии тромбоцитов могут проявляться:
- появлением пятен на коже, похожих на синяки, или беспричинным кровотечение, когда число тромбоцитов становится слишком низким
- образованием тромбов и сгустков, когда количество тромбоцитов чрезмерно
При наличии патологий плазмы могут проявляться:
- трудности свертывания крови
- кровотечения
Наиболее частые патологии крови
Попробуем теперь перечислить наиболее распространенные заболевания крови. Для удобства, разделив заболевания в зависимости от типа пострадавшей фракции крови.
Заболевания красных клеток крови (эритроцитов)
«Главное» заболевания красных клеток крови называется анемией и характеризуются уменьшением числа циркулирующих эритроцитов из-за сокращения производства или ускорения разрушения.
Среди анемий наиболее известны:
- Серповидно-клеточная анемия : это генетически-наследственная патология и характеризуется изменением физической формы красных кровяных клеток, которые приобретают серповидную форму и которые легко ломаются.
- Железодефицитная анемия : это тип анемии, вызванный дефицитом железа из-за проблем питания или врожденных причин. Железо не правильно усваивается или поступает в недостаточном количестве, поэтому эритроциты и гемоглобин не формируются должным образом.
- Пернициозная анемия : обусловлена дефицитом витамина В12 из-за плохого питания или дефицита внутреннего фактора, необходимого для усвоения этого витамина. Из-за недостатка витамина В12 эритроциты не созревают должным образом.
- Аутоиммунные гемолитические анемии : объединяет несколько аутоиммунных заболеваний, при которых иммунная система атакует и уничтожает красные кровяные клетки. Причина часто неизвестна, но может быть следствием другого заболевания, такого как лимфома, или спровоцировано лекарствами.
- Апластическая анемия : заболевание характеризуется неспособностью костного мозга правильно производить красные кровяные клетки и другие клетки крови. Точная причина патологии неизвестна, но предполагают, что это связано с взаимодействием генетических факторов и факторов окружающей среды.
- Вторичная анемия хронических заболеваний : этот тип анемии появляется у пациентов, страдающих от хронических заболеваний, таких как почечная недостаточность. Так как в этом случае не производится фактор, необходимый для правильного синтеза и созревания эритроцитов.
- Талассемия : это наследственное заболевание, связанное с мутацией гена, что определяет развитие хронической анемии и что является потенциально смертельным для пациента.
- Наследственный А сфероцитоз : это генетически-наследственное заболевание, при котором нарушается образование протеинов мембраны эритроцитов. Это означает, что эритроциты могут быть легко разрушены и, как следствие, развивается анемия и увеличивается селезёнка.
- Дефицит G6DP : также известный как фавизм, это наследственное заболевание генетической природы, при котором не синтезируется фермент глюкозо-6-фосфат дегидрогеназы. Это определяет возникновение гемолитических кризисов (т.е. внезапное разрушение красных кровяных клеток), как ответ на разные причины, например, после приема некоторых продуктов питания, в том числе бобовых.
Среди других заболеваний крови, не классифицируемых как анемия, но которые влияют на красные клетки крови, мы имеем:
- Истинная полицитемия : противоположность анемии, при которой костный мозг производит слишком много красных кровяных клеток. Это редкое заболевание, протекает бессимптомно на ранних стадиях, но с течением времени может привести к летальному исходу из-за инсульта.
- Малярия : это паразитарное заболевание, вызываемое простейшими Plasmodium falciparum, которые проникают через укус комара Anopheles, питаются эритроцитами, вызывая их преждевременный распад.
Заболевания белых кровяных клеток
Заболевания белых кровяных клеток имеют, в основном, опухолевую патологию, что определяет изменения в числе клеток иммунной системы (в основном лейкоцитоз, т.е. увеличение количества белых клеток в крови).
В числе таких заболеваний крови мы имеем:
- Миелома : опухоль, характерная для пожилых людей и которая поражает клетки иммунной системы. Существуют различные виды миеломы, но, в большинстве случаев, она проявляется распространенными болями в костях и наличием анемии.
- Лейкемия : это онкологическая патология, которая приводит к гиперпроизводству клеток крови, в частности, клеток иммунной системы. Существуют различные типы (миелоидная, острая, хроническая, лимфоидная) и поражает преимущественно молодых лиц и детей, хотя он может проявляться и у взрослых. В некоторых случаях имеет генетическое происхождение, но не является наследственной, в других случаях может быть определена воздействием факторов окружающей среды.
- Лимфома : рак, который влияет на клеточные линии B и T иммунной системы. Бывает двух основных типов, неходжкинская лимфома (самая распространенная форма) и лимфома Ходжкина, её развитие связано с влиянием инфекционных заболеваний и аутоиммунных заболеваний.
Среди других неонкологических патологий, которые поражают белые клетки крови, мы можем упомянуть:
- СПИД : то есть синдром приобретенного иммунодефицита, это патология инфекционного вирусного происхождения (вирус ВИЧ), которая передается через кровь или половые отношения. Вирус ВИЧ-инфекции паразитирует на уровне лимфоцитов CD4+, уничтожает их и вызывает резкое ослабление иммунитета. Организм становится очень уязвимым к инфекциям.
- Детский агранулоцитоз : наследственное заболевание, которое приводит к нейтропении (уменьшение уровня нейтрофилов), что обусловлено мутациями генов, которые кодируют белок под названием эластин. Следствием является повышенная восприимчивость организма к инфекциям. Будучи врожденной патологией, симптомы могут появляться с самого рождения.
- Синдром Хедиака-Хигаши : это редкое наследственное заболевание, связанное с альбинизмом, которая влияет на производство естественных клеток-киллеров иммунной системы. Это вызвано мутацией генов и часто приводит к смерти субъекта из-за рецидивирующих инфекций дыхательных путей.
Патологии тромбоцитов
Патологии, которые влияют на тромбоциты и приводят к появлению дефектов свертывания крови, так как эти клетки участвуют в процессах свертывания крови.
В числе таких заболеваний мы имеем:
- Тромбоцитопеническая пурпура : это болезнь, при которой наблюдается снижение количества тромбоцитов в результате аутоиммунных процессов, разрушающих тромбоциты в крови. Отмечается увеличение времени свертывания крови и образования тромбов. Причину до сих пор четко не определена, но отмечают влияние временных состояний, таких как беременность, и генетических факторов.
- Базовая тромбоцитемия : в этом случае костный мозг производит чрезмерное количество тромбоцитов. Причина также не полностью ясна, так как патология является очень редкой. Приводит к чрезмерному образованию сгустков, что может привести к обструкции артерий и вен, вызвать инсульт или инфаркт.
- Идиопатическая тромбоцитопеническая пурпура : это аутоиммунная патология, при которой мы наблюдаем снижение числа тромбоцитов (тромбоцитопения). Причины на сегодняшний день неизвестны, а патология проявляется тяжелым кровотечением.
- Тромбоастения Глазмана : это патология, при которой тромбоциты теряют способность к агрегации между собой и взаимодействия с фибриногеном, чтобы сформировать сгусток крови. Это редкое заболевание, вызванное отсутствием или дефицитом специального белка на поверхности тромбоцитов. Вызывает частые кровотечения.
Заболевания плазмы крови
Патологии плазмы включают все те заболевания, которые вызваны системным состоянием или недостатком веществ, присутствующих в крови, например:
- Гемофилия : генетическая наследственная патология, связанная с Х-хромосомой, что вызывает частые кровотечения из-за отсутствия одного из факторов свертывания крови, обычно присутствующих в плазме крови: фактор 8 (при гемофилии типа A) или фактор 9 (при гемофилии типа B). Следствием этого является неспособность крови свертываться должным образом, поэтому даже маленькая поверхностная рана может привести к фатальному кровотечению.
- Болезнь Виллебранда : это патология, связанная с дефицитом фактора Виллебранда, что проявляется кровотечениями и неспособностью крови правильно свернуться. Существует в трёх различных формах. Это генетическое заболевание, вызванное изменением на уровне хромосомы 12.
- Распространенная внутрисосудистая коагуляция : это очень опасное заболевание и часто смертельное, так как вызывает образование тромбов в различных сосудах, приводящих к ишемическому повреждению органов и тканей. Развивается из-за массовой активации факторов свертывания крови в силу различных причин, таких как отравления, опухоли и инфекции.
- Аутоиммунные заболевания : такие как ревматоидный артрит и красная волчанка, что обусловлено наличием в плазме крови антител против клеток суставов, в первом случае, или против различных органов и тканей, и во втором случае.
- Заражение крови : поражает преимущественно пожилых людей и людей с ослабленным иммунитетом. Это состояние, характеризующееся инфекционном процессом в крови, который затем распространяется на все органы и ткани. Бактерии в этом случае локализуются на уровне плазмы крови, в результате заражение приобретает системный характер.
Регулярные медицинские осмотры очень важны для раннего выявления заболеваний крови и победы даже над самыми агрессивными!
Почему повышается нижнее давление и как это лечить
Современный ритм жизни, особенно в развитых странах, оказывает негативное воздействие на многие органы, но особенно сильно страдает сердечно-сосудистая система. Наиболее характерной её патологией является гипертония, которую уже называют болезнью века.
При этом большинство людей рассматривает в качестве основного ориентира верхнее (систолическое) давление, указывающее на то, с какой интенсивностью работает сердце, под каким давлением выбрасывается кровь в момент сокращения сердечной мышцы. Нижнее АД указывает на наличие/отсутствие проблем с кровеносной системой.
Высокое нижнее давление обычно провоцирует увеличение и верхнего, однако далеко не всегда. И если диастолическое давление повышается намного больше систолического, а разница между ними уменьшается до 20 и менее единиц, это однозначно свидетельствует о серьёзной патологии ССС – изолированной нижней гипертонии.
Причины повышения нижнего давления, чем оно опасно и как его лечить
Для многих может показаться странным тот факт, что на неполадки с нижним артериальным давлением могут оказывать негативное влияние совсем другие органы:
- функциональные сбои в работе почек или надпочечников;
- патологии эндокринной системы;
- гормональные дисфункции;
- пороки сердца.
Чаще всего причиной высокого диастолического давления являются гормональные сбои и проблемы с почками – иногда нижнюю гипертонию даже называют почечной. При этом симптоматика обеих патологий может быть слабо выраженной. Соответственно, и изолированная гипертония может развиваться постепенно, ничем себя не выявляя.
Непродолжительные скачки нижнего АД (которые часто сопровождаются повышением систолического давления) могут быть спровоцированы самыми разными причинами, в том числе психоэмоционального характера:
- стрессами;
- злоупотреблением алкоголем;
- частым употреблением стимуляторов, повышающих АД (как медикаментозными, так и некоторыми продуктами питания).
Нарушение водно-солевого баланса – ещё одна причина нижней гипертензии. Такая задержка жидкости может возникнуть из-за переедания, нерегулярного питания, частого курения, злоупотребления жареными, жирными и острыми продуктами. Эти факторы провоцируют повышенную нагрузку на почки, которые перестают справляться с выводом излишней жидкости, приводя к повышению тонуса кровеносных сосудов. Как снизить высокое нижнее давление, во многом зависит именно от причин возникновения заболевания.
Симптомы изолированной нижней гипертонии
Диагноз «гипертония» в большинстве случаев устанавливается случайным образом, например – во время прохождения какого-либо обследования, не связанного с жалобами пациента на проблемы с ССС.
Не является исключением и изолированная нижняя гипертония, поскольку её наиболее характерными признаками являются головная боль, а также тошнота с позывами к рвоте. Эти симптомы настолько общие, что немногие связывают подобные состояния с высоким АД. Между тем повышенное нижнее давление – явление опасное, поскольку заставляет сердце работать с повышенной нагрузкой, что для клеток миокарда не проходит бесследно.
Из-за нарушения кровоснабжения сердечной мышцы кровеносные сосуды становятся менее эластичными, теряют способность расширяться до прежних величин, становясь причиной возникновения сердечной недостаточности.
На что обращать внимание при высоком нижнем АД
Если верхнее АД – это показатель работы сердца в момент его сокращения, то нижнее указывает на уровень давления в сосудах в момент расслабления миокарда. Другими словами, по этому показателю судят о тонусе кровеносных сосудов. Хотя многие судят о наличии гипертонии по повышенному верхнему давлению, согласно классификации ВОЗ за основу берется именно нижнее нормальное АД.
Градация нижней гипертензии следующая:
- I степень – 90 – 100 мм. рт. ст.;
- II степень – 100 – 110 мм. рт. ст.;
- III степень – более 110 мм. рт. ст.
Если нижнее давление фиксируется на уровне 100 единиц и выше, это значит, что болезнь перешла в стадию, которая требует обязательной терапии. Но снижение артериального давления до номинальных показателей должно обязательно происходить под контролем лечащего врача. Самостоятельный приём понижающих АД медпрепаратов не менее опасен, чем собственно изолированная гипертензия.
Чем угрожает здоровью высокое нижнее давление
Увеличение систолического давления свидетельствует о том, что сердце работает с повышенной нагрузкой, что может являться следствием тяжёлой физической работы или эмоционального стресса.
Рост только диастолического давления говорит о том, что сердце работает в нормальном режиме, а сосудистая система не в состоянии обеспечить доставку венозной крови к сердцу. А поскольку она вынуждена работать в более интенсивном режиме, состояние сосудов ухудшается, они постепенно теряют эластичность. Это приводит к усилению атеросклеротических явлений, а в конечном итоге – к инсультам и инфарктам.
Именно поэтому о наличии системных патологий ССС судят именно по повышенному нижнему давлению, а при диагностировании изолированной нижней гипертонии чаще всего выявляются и другие органические поражения сосудов, включая их стенозирование.
Маленькая разница между верхним и нижним давлением (менее 20 мм. рт. ст.) как раз и свидетельствует о том, что сосуды для обеспечения доставки крови по венам обратно к сердцу вынуждены длительное время находиться в более высоком тонусе, что неизбежно приводит к их ускоренному износу.
Медикаментозная терапия
Основная схема лечения нижней гипертонии – назначение диуретиков («Диакарба», «Гидрохлортиазида», «Фуросемида»). Но принимать такие препараты нужно только по назначению врача, поскольку они вымывают из организма калий, являющийся сердечным «витамином». Обычно их пьют вместе с калийсодержащими препаратами – «Панангином», «Паматоном», «Аспаркамом».
Существуют диуретики, относящиеся к калийсберегающим препаратам («Триамтерен») – их можно назначать в качестве монотерапии. В любом случае как дефицит, так и переизбыток калия опасны для организма, поэтому применять диуретики следует с большой осторожностью.
При нижней гипертензии I степени, к тому же не носящей постоянного характера, для терапии патологии можно использовать гипотензивные медпрепараты общего действия:
- «Альбарел»;
- «Допегит»;
- «Моксонидин».
Это лекарственные средства, действие которых связано с изменением параметров деятельности симпатической НС, направленной на снижение количества сигналов, заставляющих сосуды суживаться (спазмировать). При этом происходит снижение как диастолического, так и систолического АД. В частности, нижнее давление падает с 120 – 125 мм. рт. ст. до 90 и менее.
Второй группой лекарств общего действия считаются ингибиторы АПФ. Эти препараты подавляют синтез фермента, который специализируется на выработке ангиотензина II – вещества, используемого организмом в качестве сосудосуживающего средства.
Наиболее популярные ингибиторы ангиотензинпревращающего фермента – «Эналаприл», «Рамазид», «Периндоприл». Эти лекарственные средства обладают минимумом побочных эффектов, не вызывают привыкания и поэтому используются для пожизненной терапии гипертонии.
При наличии нижней гипертонии часто назначают специфические антагонисты ангиотензина II:
- «Лозартан»;
- «Лористу»;
- «Валсартан»;
- «Гипосарт».
Как снизить нижнее давление при НГ II – III степени, решает только лечащий врач, который выбирает эффективную схему лечения, руководствуясь жалобами больного и анализом его анамнеза. Самостоятельное лечение гипотензивными препаратами недопустимо!
Терапия высокого диастолического АД в домашних условиях
Добиться снижения нижнего АД можно и без использования медикаментозного лечения – достаточно проанализировать факторы риска и предпринять меры по их исключению.
Чтобы знать и понимать, как сбить нижнее давление народными средствами, старайтесь придерживаться следующих рекомендаций:
- Режим питания должен быть максимально сбалансированным. Это означает, что необходимо ограничить себя в употреблении жирной, солёной, копчёной пищи, исключить из меню любую консервацию, крепкий чай и кофе, не питаться продуктами быстрого приготовления. В вашем рационе должны преобладать фрукты, овощи, нежирное мясо, очень полезны сухофрукты, молочные продукты, морская рыба. Способ приготовления также играет важную роль: старайтесь готовить побольше блюд на пару, допустимо тушение без использования масла, а также запекание в мультиварке.
- Полноценный отдых предполагает крепкий сон на протяжении 8 – 9 часов, ложиться спать желательно в одно и то же время (оптимальные сроки – с 21 до 24 часов). Перед сном позаботьтесь о проветривании спальной комнаты. Время досуга также должно быть занято активными делами – прогулкой, чтением, решением головоломок.
- Физическая активность – ещё один рецепт крепкого здоровья. Утренняя зарядка, перерывы в работе с разминкой для спины и глаз, пешие прогулки – это тот минимум, который позволит держать в тонусе состояние всего организма, включая кровеносные сосуды.
- Избавиться от вредных привычек – задача сложная, но выполнимая. Особенно вредным для сосудов является злоупотребление пивом, которое вместе с солёными закусками способствует задержке жидкости.
Помните, уменьшить диастолическое давление, не понижая верхнего – задача вполне выполнимая даже в домашних условиях, но такое лечение должно сопровождаться регулярным посещением специалиста.
Лечение диастолической гипертонии с помощью настоек из трав – метод, к которому прибегают при наличии противопоказаний к использованию лекарственных препаратов. Эти народные средства обладают мягким действием и имеют минимальное число противопоказаний. В частности, хороший эффект демонстрируют следующие настойки:
- пустырника – принимается по столовой ложке дважды в сутки, после обеда и перед сном;
- корней валерианы – это средство принимается после каждого приёма пищи по 1 – 2 ст. ложки;
- корней пиона (схема лечения – за 7 – 10 минут до еды по 1 – 2 ст. ложки;
- высушенных ягод шиповника – пьют вместо чая, один – два раза в сутки;
- плодов боярышника – по 1 стакану трижды в сутки.
Полезными при повышенном нижнем АД будут и травы, имеющие мочегонный эффект (корень обыкновенной солодки, высушенная толокнянка, молодые берёзовые почки). Все отвары из этих трав пьются перед едой.
Профилактика нижней гипертонии
Идеальных людей не существует, в особенности – если речь идёт об образе жизни. Между тем диастолическая гипертензия как раз и провоцируется такими погрешностями – будь то нерациональное питание, гиподинамия или вредные привычки. Поэтому, если вы не хотите, чтобы качество вашей жизни неуклонно снижалось из-за ухудшения состояния сердечно-сосудистой системы, вам придётся подкорректировать свое поведение. Нормализация артериального давления предполагает:
- исключение зависимостей (курение, частое употребление алкоголя);
- слежение за индексом массы тела;
- упорядочение сна (при необходимости – с использованием соответствующих препаратов);
- соблюдение режима физической активности;
- исключение нервных нагрузок и отрицательных эмоций.
Любой из перечисленных факторов повышает риск развития гипертонии, а их комбинация только усиливает негативное воздействие на состояние кровеносных сосудов.