Постнекротическая киста поджелудочной железы
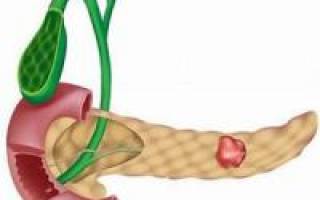
Киста поджелудочной железы
Киста – это доброкачественное образование, полость, ограниченная стенками и заполненная жидкостью. Образоваться она может в любом органе, нарушая его функции. В последнее время все чаще встречаются такие образования на поджелудочной железе, особенно среди населения старше 40 лет.
Связано это с частым развитием панкреатита из-за неправильного питания или вредных привычек. В зависимости от размера, локализации и причины формирования киста может не проявляться никакими симптомами или же сильно нарушать функции поджелудочной железы. При этом лечение патологии возможно только хирургическое.
Общая характеристика
Киста поджелудочной железы – это довольно частое осложнение панкреатита. Образуются такие полости при повреждении тканей органа, нарушения кровообращения и оттока панкреатического сока. В результате таких процессов на месте отмерших клеток формируется капсула, ограниченная стенками из клеток соединительной ткани. Чаще всего она заполнена панкреатическим соком, но содержимым ее может стать гной, кровь или воспалительный экссудат. Процесс ее образования может быть длительным – от 6 до 12 месяцев.
Киста на поджелудочной железе во многих случаях образуется на месте погибших клеток паренхимы. При воспалении или скоплении панкреатического сока ткани повреждаются в каком-то одном месте. Причем эта область чаще всего ограничена. В ней происходит разрастание соединительной ткани. Постепенно иммунные клетки разрушают воспалительный очаг, но полость может остаться. Такая постнекротическая киста заполняется отмершими клетками, воспалительным экссудатом, кровью, но чаще всего – панкреатическим соком.
Разновидностью подобной патологии, при которой образуется множество полостей в области протоков железы, является муковисцидоз или кистозный фиброз. Это врожденная генетическая патология, которая характеризуется сгущением панкреатического сока и закупоркой протоков железы. Но кисты при этом образуются не только в этом органе, но также в легких или кишечнике.
Разновидности
Чаще всего все подобные образования в поджелудочной железе разделяют на две группы. К истинным кистам относят полости, выстланные изнутри эпителиальными клетками. Они могут образовываться при патологиях протоков железы или же из-за аномалий внутриутробного развития. Псевдокиста – это образование, возникшее на месте воспалительного очага. Хотя такая патология более распространена, чем истинные кисты, многие ученые не выделяют их в отдельную группу.
Кроме того, классифицируют кисты, образованные при панкреатите. Выделяют острые образования, которые часто не имеют собственных стенок. В их роли могут выступать стенки протоков, самой железы или даже других органов. Встречается также такая патология, как кистофиброз, при котором образуются хорошо сформировавшиеся полости, обычно круглой формы. Стенки их образованы из фиброзной ткани. Самый сложный случай, когда возникает абсцесс, заполненный гноем. Такое состояние тоже относят к кистам, так как он образуется на месте загноившейся кисты или отмерших тканей при некрозе.
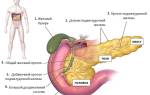
Классифицируют такие образования также по месту локализации. Чаще всего образуется киста головки поджелудочной железы, так как здесь больше всего протоков, проходит желчный проток, имеется сообщение с двенадцатиперстной кишкой. Может также появиться киста тела или хвоста поджелудочной железы.
Кроме того, иногда кисты классифицируют по типу ткани и причине появления:
- травматические появляются в результате ранения или тупой травмы живота;
- паразитарные являются реакцией на заражение паразитами, например, эхинококками;
- врожденные появляются во время внутриутробного развития;
- ретенционные возникают в результате закупорки протоков;
- псевдокисты образуются на месте гибели клеток.
Причины
В последнее время эта патология встречается все чаще. Причем, причиной ее во многих случаях становится панкреатит. Острая форма заболевания, приводящая к гибели клеток паренхимы, примерно в 15-20 % случаев приводит к образованию подобной полости. Случается такое через 3-4 недели после начала воспаления, когда в ткани железы появляется участок некроза. Но в большинстве случаев подобные полости образуются при хроническом панкреатите. Более половины больных, особенно те, которые не соблюдают рекомендации врача, сталкиваются с таким диагнозом.
Вызвать образование постнекротической кисты может нарушение оттока панкреатического сока, сужение сфинктера Одди, желчнокаменная болезнь. Все эти патологии приводят к гибели клеток поджелудочной железы, и во многих случаях на их месте образуется полость. Но вызвать развитие такого процесса могут и другие причины:
- травмы брюшной полости;
- нарушение кровоснабжения железы из-за закупорки сосудов тромбом;
- расслоение артерии;
- нарушения во внутриутробном развитии протоковой системы железы;
- паразитарные инфекции.
Симптомы
Не всегда образование кисты причиняет больному дискомфорт. Небольшие образования, которые не сдавливают протоки железы или другие органы, могут длительное время оставаться незамеченными. Тем более что во многих случаях ее образование происходит на фоне воспалительных процессов, поэтому болевые ощущения списывают на панкреатит. Боль при кисте может быть несильной, проявляющейся как небольшой дискомфорт. Или же она возникает приступообразно. Сильные боли появляются при сдавливании кистой протоков, нервных волокон, других органов.
Кроме того, могут наблюдаться такие симптомы кисты поджелудочной железы, которые напоминают обострение заболеваний ЖКТ:
- тошнота, иногда – рвота;
- отрыжка, метеоризм, изжога;
- нарушение работы кишечника;
- отсутствие аппетита;
- из-за ухудшения всасывания питательных веществ может уменьшиться вес;
- снижение работоспособности.
Если киста вырастает больше 5 см, она обязательно проявится более серьезными нарушениями. Признаки такого состояния будут зависеть от места локализации образования. Киста, расположенная на головке железы, часто сдавливает желчные протоки. Это проявляется в виде механической желтухи, сильного кожного зуда. Сдавливание кровеносных сосудов может вызвать нарушение кровоснабжения органов брюшной полости и даже отеки нижних конечностей. Крупные кисты хвоста поджелудочной железы иногда нарушают отток мочи и приводят к задержке мочеиспускания, а также могут сдавить кишечник или селезенку. Результатом этого становится кишечная непроходимость и другие патологии.
Диагностика
Не все представляют себе, чем опасна киста в поджелудочной железе. Но хотя это доброкачественное образование, последствия отсутствия лечения могут быть серьезными. Прежде всего, киста может расти, что будет приводить к сдавливанию тканей самой железы или других органов. Кроме того, она может загноиться, осложниться перфорацией стенок или кровотечением. Поэтому при подозрении на такую патологию обязательно нужно пройти обследование.
При осмотре врач может сразу заподозрить наличие кисты поджелудочной железы по характерным симптомам, а при большом размере образования по выпячиванию живота с одной стороны. Но все равно назначается инструментальное обследование. Самым распространенным методом является УЗИ. Такое исследование позволяет подтвердить наличие кисты, оценить ее размеры, заподозрить развитие осложнений. При необходимости назначается МРТ, которая может точно определить размеры образования, связь с протоками, повреждение тканей.
Иногда еще назначают КТ или сцинтиграфию, чтобы уточнить диагноз и детализировать сведения о патологии. А на этапе подготовки к операции обязательно проводится ЭРХПГ – эндоскопическая ретроградная холангиопанкреатография. Она нужна для получения детальной информации о типе кисты, ее связях с протоками, сосудами и другими тканями.
Лечение
Лечение кисты поджелудочной железы возможно только хирургическим путем. Но не всегда возникает необходимость в операции. Ведь если киста небольшого размера, не растет и не сдавливает ткани, она не причиняет никакого дискомфорта. При этом пациенту необходимо только соблюдать диету и регулярно проходить обследование у врача, чтобы не пропустить возможные осложнения.
Экстренная медицинская помощь требуется, когда больной испытывает сильные боли в животе, теряет сознание, у него наблюдается неукротимая рвота с кровью, нарушение сердцебиения. Необходимо доставить его в медицинское учреждение, лучше всего – в отделение хирургии, так как скорее всего ему потребуется операция. Ведь такие симптомы появляются при разрыве кисты, закупорке протоков или кровотечении.
При выборе метода оперативного лечения врач всегда ориентируется на индивидуальные особенности. Крупные кисты, особенно, если они увеличиваются или угрожают сдавливанием протоков, подлежат удалению. Чаще всего это делается вместе с частью самой железы. Объем удаляемых тканей зависит не только от размеров кисты, но и от состояния паренхимы. Для предупреждения рецидива может быть удалена поврежденная часть железы. Но такие радикальные операции делаются редко, так как после этого возможны серьезные осложнения.
Если же полость кисты небольшая, и она не осложнена другими патологиями, может быть рекомендовано дренирование. Проводится прокалывание стенки образования и отсасывается его содержимое. Существует несколько разновидностей дренирования. Если киста не затрагивает панкреатические протоки, прокалывание производится через кожу. Устанавливается дренаж, через который содержимое кисты вытекает наружу. Иногда также проводится лапараскопическое вмешательство или чрезжелудочное дренирование.
Среди консервативных методов лечения кисты используется симптоматическая терапия. Обычно функция поджелудочной железы при этой патологии снижена, поэтому рекомендуется постоянно принимать ферментные препараты. Это может быть Панкреатин, Панзинорм, Креон, Фестал. Больные, которые придерживаются определенных ограничений в питании и принимают назначенные врачом ферментные препараты, чувствуют себя хорошо и могут избежать осложнения патологии.
Но иногда требуется также прием других лекарств. Это могут быть спазмолитики или анальгетики при сильных болях, ветрогонные препараты при метеоризме, противорвотные. При паразитарной кисте обязательно применяется курс антигельминтных препаратов. Иногда снимать симптомы допустимо народными средствами. Чаще всего рекомендуются травяные чаи на основе отвара календулы. Полезно добавлять в них чистотел, тысячелистник, цикорий, листья смородины и брусники.
Питание
Независимо от выбранного метода лечения больному, которому поставили такой диагноз, необходим переход на диетический рацион питания. Пища должна приниматься небольшими порциями, довольно часто – до 6-7 раз в день. Это снимет нагрузку с поджелудочной железы. Обязательно исключаются продукты, стимулирующие выработку панкреатического сока. В основном это крепкие бульоны, специи, жирная пища, маринады и соления. Но не рекомендуется также употреблять продукты, обладающие ярко выраженным вкусом.
К запрещенной пище относятся алкогольные напитки, кофе, газировка, сладости, копчености и соления. Нежелательно употреблять бобовые, капусту, редьку, редис, чеснок, грибы, так как эти продукты вызывают повышенное газообразование. Для снижения нагрузки на железу пищу нужно принимать в протертом виде. Запрещается ее жарить, лучше готовить на пару, варить или тушить.
Диета при кисте поджелудочной железы предполагает употребление таких продуктов:
- нежирное мясо и рыба;
- обезжиренное молоко, кефир, ряженка, натуральный йогурт;
- рис, гречка, овсяные хлопья;
- вареные яйца;
- подсушенный белый хлеб, сухарики, галетное печенье;
- отварные или запечные овощи;
- свежая зелень;
- фрукты в небольших количествах, но некислые;
- компот из сухофруктов, отвар шиповника, некрепкий зеленый чай.
Осложнения
Прогноз при кисте поджелудочной железы зависит от причины патологии, места локализации полости и своевременности лечения. Почти половина случаев заболевания сопровождается осложнениями. Появляются свищи, может возникнуть перфорация, кровотечение или нагноение. При этом возможно заражение брюшной полости – перитонит. Иногда это доброкачественное образование может перерасти в злокачественную опухоль.
Даже при своевременном лечении патология все равно может грозить серьезными последствиями. Если не устранены ее причины, киста может образоваться снова. Поэтому очень важно принимать меры для профилактики такого состояния. Для того необходимо правильно питаться, отказаться от алкоголя и курения, а при появлении каких-либо признаков нарушения работы ЖКТ вовремя проводить лечение.
Отзывы
Киста на поджелудочной – это довольно распространенное явление. Но не все больные знают о своем диагнозе, так как небольшие по размеру образования не доставляют никакого дискомфорта. Многие интересуются, можно ли обойтись без операции. Это все зависит от индивидуальных особенностей. Но можно изучить отзывы пациентов о разных методах лечения.
Постнекротическая киста поджелудочной железы
1,2 Щеголев А.А., 2 Вербовский А.Н., 1,2 Матушкова О.С., 2 Балалыкин А.С.
1 ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России
2 ГБУЗ «ГКБ им. Ф.И. Иноземцева ДЗМ»
Москва
Актуальность. Неуклонный рост заболеваемости деструктивными формами острого панкреатита и травматические повреждения поджелудочной железы сопровождается образованием постнекровтических кист в 50% и 15-30% случаев соответственно. Одним из осложнений течения хронического панкреатита, с локализацией постнекротических кист в головке поджелудочной железы является развитие механической желтухи. Хирургическое лечение постнекротических кист поджелудочной железы является методом выбора. В последние годы малоинвазивные эндоскопических вмешательства становятся альтернативой традиционной хирургии.
Введение. Около 70% псевдокист поджелудочной железы возникают как следствие течения хронического панкреатита алкогольного генеза, перенесенных травмы поджелудочной железы, острого панкреатита и хирургических вмешательств (Ammann RW и соавт., 1984; Cannon JW и соавт., 2009). Небольших размеров постнекротические кисты поджелудочной железы трудно дифференцировать с кистозными опухолями. Клиника и осложнения зависят от размеров и локализации кист, но наиболее частым проявлением является болевой синдром. Классифицируются (Banks PA и соавт., 2012) следующие жидкостные скопления:
- Жидкостное скопление, сопутствующее интерстициальному панкреатиту: острое перипанкреатическое скопление жидкости в первые 4 недели болезни (неинкапсулированное скопление жидкости) и псевдокиста, формирующаяся через 4 недели (инкапсулированное перипанкреатическое или отдаленное скопление жидкости).
- Жидкостное скопление, сопутствующее некротическому панкреатиту: острое некротическое скопление в первые 4 недели (некапсулированное гетерогенное неликвифицированное, разжиженное содержимое) и отграниченный некроз, формирующийся через 4 недели (инкапсулированное гетерогенное неликвифицированое содержимое).
Псевдокисты поджелудочной железы осложняются в 41% случаев (Bradley EL и соавт ., 1979). Частоту развития осложнений в процентном соотношении представил Гришин И.Н. и соавт. на основании лечения 282 пациентов: нагноение кист-15.6%, перфорация в брюшную полость-6.7%, кровотечение-11.3%, ложные аневризмы-3.1%, цистоплевральные свищи-1.4%, механическая желтуха-3.5%, портальная гипертензия-0.7%, малигнизация-5.6%, острая кишечная непроходимость-0.4%, дуоденальный стеноз-1.6% ( Гришин И.Н. и соавт., 2009).
В 1761 году Morgagni были предприняты первые попытки лечения постнекротических кист поджелудочной железы. Несмотря на довольно длительную историю, лечебная тактика и в настоящее время остается открытым вопросом для большинства клиник. Острые жидкостные скопления обычно не требуют дренирования и лечатся консервативными методами, в отличие от отграниченного некроза и псевдокист, где существует необходимость создания дренажа. Эндоскопические и эндосонографические техники дренирования в настоящее время позволяют избегать традиционных хирургических вмешательств, что отражается на качестве жизни пациентов. Примером эндоскопической диагностики и лечения ложной кисты головки поджелудочной железы, явившейся причиной механической желтухи и показанием к эндоскопическому исследованию.
Клиническое наблюдение. Больной И. 60 лет 19.01.2018 г. поступил в ГБУЗ ГКБ им. Ф.И. Иноземцева ДЗМ с клинической картиной механической желтухи. Из анамнеза: три дня назад отметил пожелтение кожи, появилась тошнота, рвота, боль в животе. Биохимический анализ крови: Билирубин общий – 440 мкмоль/л, прямой – 341 мкмоль/л, амилаза – 121 Ед/л. УЗИ органов брюшной полости от 19.01.2018 г.: общий желчный проток расширен до 14.5 мм, просвет однородный. В проекции головки поджелудочной железы определяется жидкостное образование 105х106 мм. КТ органов брюшной полости от 19.01.2018 г.: в области головки поджелудочной железы определяется крупная киста округлой формы размером 101.7 х 92.7 мм с утолщенными стенками, умеренно накапливающими контрастное вещество (рис.1). Холедох расширен до 18 мм. Вирсунгов проток расширен до 4 мм. Парапанкреатическое пространство не уплотнено. 21.01.2018 г. -видеодуоденоскопия. При эндоскопии в пищеводе и желудке без грубых органических изменений. В постбульбарном отделе желчь. Выше БДС, на границе нисходящей ветви и верхней горизонтальной ветви определяется дефект слизистой оболочки, неправильной формы, покрытый грязно-серым налетом (рис. 2). При канюляции инструмент проваливается в дефект и при введении контраста обнаруживается полость (рис.3) до 10 см в диаметре, неправильной формы, контрастирование негомогенное (взвесь). Обнаруженное образование диагностировано, как киста головки поджелудочной железы со свищем в дуоденум. Папилла плоской формы, располагается на 5 часах у.ц по краю дивертикула, устье округлое. Канюляция, контрастировано желчное дерево: холедох диаметром до 15 мм, в дистальном отделе не контрастируется на протяжении 4 см, внутрипеченочные протоки не расширены (рис.4). План действий: решено произвести стентирование желчных протоков, а затем дренировать кисту. Выполнена эндоскопическая папиллотомия на проводнике. В просвет холедоха установлен пластиковый стент, по которому отмечено активное поступление мутной желчи (рис.5). Выполнена баллонная дилятация устья фистулы, баллоном диаметром 12 мм (рис.6). При ревизии полости кисты корзиной Дормиа и санации раствором NaCl 0.9% – 150.0 получено большое количество мутной жидкости с фрагментами секвестров (рис.7). В полость кисты установлен цистоназальный дренаж. Контрольная рентгеноскопия: стояние цистоназального дренажа хорошее. Фистулография от 24.01.2018 г.: контраст заполнил полость диаметром 3 см с четкими неровными контурами, контрастирования неоднородное, затеков за пределы не выявлено. Пассаж окрашенного контраста в двенадцатиперстную кишку хороший (рис.8)
На протяжении 6 дней полость кисты промывалась антисептиками через цистоназальный дренаж. На 7-е сутки пациент самостоятельно извлек дренаж. КТ органов брюшной полости от 29.01.2018 г.: холедох расширен до 9 мм, стентирован. Головка поджелудочной железы увеличена до 54 мм, неоднородная за счёт кисты до 35х43мм, содержащей воздух (рис.9). По требованию больного выписан из стационара 30.01.2018 г. При выписке состояние больного удовлетворительное, отмечается положительная динамика на фоне проведенного лечения, клинически и лабораторно желтухи нет.
Резюме. 1. По личному опыту, включающему 338 ЭРПХГ в 2015-201 8 гг. вскрытие нагноившейся псевдокисты головки поджелудочной железы в двенадцатиперстную кишку – редкое явление: одно наблюдение ( 0.3 %). 2. Эндоскопическое цистоназальное дренирование – эффективный метод лечения.
Современные подходы к лечению кисты поджелудочной железы
Киста поджелудочной железы – полость, которая окружена капсулой и заполнена жидкостью. Самой распространённой морфологической формой кистозных поражений поджелудочной железы являются постнекротические кисты. В Юсуповской больнице врачи выявляют кисты в поджелудочной железе благодаря применению современных инструментальных методов диагностики: ультразвукового исследования (УЗИ), ретроградной холангиопанкреатографии, магнитно-резонансной томографии (МРТ), компьютерной томографии (КТ). Обследование пациентов проводят с помощью новейшей диагностической аппаратуры ведущих мировых производителей.
Увеличению количества пациентов с кистозными поражениями поджелудочной железы способствует неукротимый рост заболеваемости острым и хроническим панкреатитом, возрастание числа деструктивных и осложнённых форм заболеваний. Частота постнекротических кист поджелудочной железы увеличивается благодаря внедрению эффективных методик консервативной терапии острого и хронического панкреатита.
На фоне проведения интенсивной терапии терапевтам Юсуповской больницы всё чаще удаётся остановить процесс деструкции, снизить частоту гнойно-септических осложнений. Хирурги применяют инновационные методики лечения кист поджелудочной железы. Тяжёлые случаи заболевания обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Ведущие хирурги коллегиально принимают решение о тактике ведения пациентов.
Врождённые (дизонтогенетические) кисты поджелудочной железы образуются в результате пороков развития ткани органа и его протоковой системы. Приобретенные кисты поджелудочной железы бывают следующими:
Ретенционными – развиваются в результате сужения выводных протоков железы, стойкой закупорки их просвета новообразованиями, камнями;
Дегенерационными – образуются вследствие повреждения ткани железы при панкреонекрозе, опухолевом процессе, кровоизлияниях;
Пролиферационными – полостные новообразования, к которым относятся цистаденомы и цистаденокарциномы;
Паразитарными – эхинококковыми, цистицеркозными.
В зависимости от причины заболевания выделяют кисты поджелудочной железы алкогольной природы и развивающиеся вследствие желчекаменной болезни. С увеличением количества участившихся террористических актов, дорожно-транспортных происшествий, природных и техногенных катастроф значение приобретает образование ложных кист поджелудочной железы при тяжёлых абдоминальных травмах. В зависимости от локализации кистозного образования различают кисту головки, тела или хвоста поджелудочной железы.
Истинные кисты составляют 20% кистозных образований поджелудочной железы. К истинным кистам относят:
Врождённые дизонтогенетические кисты железы;
Приобретенные ретенционные кисты;
Цистаденомы и цистаденокарциномы.
Отличительная особенность истинной кисты – наличие эпителиальной выстилки на внутренней её поверхности. Истинные кисты в отличие от ложных образований обычно не достигают больших размеров и нередко являются случайными находками во время операции.
Ложная киста наблюдается в 80% всех кист поджелудочной железы. Она образуется после травмы поджелудочной железы или острого деструктивного панкреатита, которые сопровождались очаговым некрозом ткани, разрушением стенок протоков, кровоизлияниями и выходом панкреатического сока за пределы железы. Стенки ложной кисты представляют собой уплотнённую брюшину и фиброзную ткань, изнутри не имеют эпителиальной выстилки, а представлены грануляционной тканью. Полость ложной кисты обычно заполнена некротическими тканями и жидкостью. Её содержимое – серозный или гнойный экссудат, который содержит большую примесь сгустков изменённой крови и излившегося панкреатического сока. Ложная киста может располагаться в головке, теле и хвосте поджелудочной железы и достигать больших размеров. В ней выявляют 1-2 литра содержимого.
Среди кистозных образований поджелудочной железы хирурги выделяют следующие основные разновидности, которые отличаются механизмами и причинами образования, особенностями клинической картины и морфологии, необходимой в применении хирургической тактикой:
Экстрапанкреатические ложные кисты возникают на почве панкреонекроза или травмы поджелудочной железы. Они могут занимать всю сальниковую сумку, левое и правое подреберья, иногда располагаются в других отделах грудной и брюшной полостей, забрюшинном пространстве;
Интрапанкреатические ложные кисты обычно являются осложнением рецидивирующего очагового панкреонекроза. Они имеют меньшие размеры, чаще располагаются в головке поджелудочной железы и нередко сообщаются с её протоковой системой;
Кистозное расширение панкреатических протоков по типу их водянки наиболее часто встречается при алкогольном калькулёзном панкреатите;
Ретенционные кисты чаще исходят из дистальных отделов поджелудочной железы, имеют тонкие стенки и не сращены с окружающими тканями;
Множественные тонкостенные кисты неизмененной в остальных отделах поджелудочной железы.
Стадии
Процесс формирования постекротической кисты поджелудочной железы проходит 4 стадии. На первой стадии возникновения кисты в сальниковой сумке образуется полость, заполненная экссудатом вследствие перенесенного острого панкреатита. Эта стадия продолжается 1,5-2 месяца. Вторая стадия – начало формирования капсулы. В окружности несформировавшейся псевдокисты появляется рыхлая капсула. На внутренней поверхности сохраняются некротические ткани с полинуклеарной инфильтрацией. Продолжительность второй стадии 2-3 месяца с момента возникновения.
На третьей стадии завершается формирование фиброзной капсулы псевдокисты, прочно сращенной с окружающими тканями. Интенсивно протекает воспалительный процесс. Он носит продуктивный характер. За счёт фагоцитоза завершается освобождение кисты от некротических тканей и продуктов распада. Продолжительность этой стадии варьируется от 6 до 12 месяцев.
Четвёртая стадия – обособление кисты. Только спустя год начинаются процессы разрушения сращений между стенкой псевдокисты и окружающими тканями. Этому способствует постоянное перистальтическое движение органов, которые сращены с неподвижной кистой, и длительное воздействие протеолитических ферментов на рубцовые сращения. Киста становится подвижной, легко выделяется из окружающей ткани.
Симптомы и диагностика
Клинические признаки кисты поджелудочной железы обусловлены основным заболеванием, на фоне которого она возникла, наличием самой кисты и возникшими осложнениями. Киста небольших размеров может протекать бессимптомно. При остром и хроническом панкреатите во время очередного рецидива болезни врачи Юсуповской больницы определяют в зоне проекции поджелудочной железы малоболезненное округлое образование, которое может навести на мысль о кисте железы. Наиболее часто бессимптомно протекают кисты врожденного характера, ретенционные кисты и цистаденомы небольших размеров.
Боли в зависимости от величины кисты и степени давления ее на соседние органы и нервные образования, на солнечное сплетение и нервные узлы по ходу крупных сосудов могут быть следующего характера:
Приступообразными, в виде колики;
При выраженном болевом синдроме пациент иногда принимает вынужденное коленно-локтевое положение, ложится на правый или левый бок, стоит, наклонившись вперёд. Боли, вызываемые кистой, часто оцениваются больными как чувство тяжести или давления в подложечной области, которые усиливаются после еды.
Более резкие боли сопровождают острую форму кисты в начальной фазе её формирования. Они – следствие панкреатита травматического или воспалительного происхождения и прогрессирующего протеолитического распада тканей железы. Опухолевидное образование, которое прощупывается в подложечной области, является наиболее достоверным признаком кисты поджелудочной железы. Иногда оно возникает и вновь исчезает. Это связано с периодическим опорожнением полости кисты в панкреатический проток.
К более редким признакам кисты поджелудочной железы относятся следующие симптомы:
Киста поджелудочной железы
Киста поджелудочной железы – ограниченное стенками образование в паренхиме органа, заполненное жидкостным содержимым, которое развивается вследствие травматического или воспалительного повреждения поджелудочной железы. Симптомы зависят от размеров, локализации и причины формирования кисты и варьируют от ощущения дискомфорта до выраженного болевого синдрома, сдавления соседних органов. Для оценки размеров, расположения кисты, ее связи с протоковым аппаратом и выбора тактики лечения проводится УЗИ, КТ, МРТ поджелудочной железы, ЭРХПГ. Лечение хирургическое: внутреннее или наружное дренирование, реже – резекция части железы с кистой.
МКБ-10
Общие сведения
Киста поджелудочной железы – патология, распространенность которой в последние годы увеличилась в несколько раз, причем страдают преимущественно лица молодого возраста. Гастроэнтерологи причину этого видят в росте заболеваемости острыми и хроническими панкреатитами различной этиологии (алкогольной, билиарной, травматической). Киста поджелудочной железы является наиболее распространенным осложнением хронического панкреатита (до 80% случаев). Сложность данной патологии заключается в отсутствии единого представления о том, какие именно образования следует относить к панкреатическим кистам, общей классификации, отражающей этиологию и патогенез, а также стандартов оказания медицинской помощи.
Некоторые авторы к кистам поджелудочной железы относят образования, имеющие ограниченные стенки и заполненные панкреатическим соком, другие специалисты считают, что содержимым кисты может быть также некротизированная паренхима органа, кровь, воспалительный экссудат или гной. В любом случае, мнения сходятся в том, что для формирования кисты поджелудочной железы непременно должны быть следующие условия: повреждение паренхимы органа, затруднение оттока панкреатического секрета, а также локальное нарушение микроциркуляции.
Причины кисты поджелудочной железы
Наиболее частая причина развития кист поджелудочной железы – панкреатиты. Острое воспаление поджелудочной железы осложняется развитием кист в 5-20% случаев, при этом полость обычно формируется на третьей – четвертой неделе заболевания. При хроническом панкреатите постнекротические кисты поджелудочной железы образуются в 40-75% случаев. Чаще всего основным этиологическим фактором является алкогольная болезнь. Реже кисты образуются после травм поджелудочной железы, а также вследствие желчнокаменной болезни с нарушением оттока панкреатического сока, обструктивного хронического панкреатита с нарушением оттока по вирсунгову протоку, опухолей большого дуоденального соска, рубцового стеноза сфинктера Одди.
Формирование кисты поджелудочной железы при панкреатите происходит следующим образом. Повреждение ткани органа сопровождается локальным скоплением нейтрофилов и лимфоцитов, деструктивными процессами и воспалением. При этом область повреждения отграничена от окружающей паренхимы. В ней происходит разрастание соединительной ткани, формируются грануляции; тканевые элементы внутри очага постепенно разрушаются иммунными клетками, и на этом месте остается полость. Если киста поджелудочной железы сообщается с протоковой системой органа, в ней накапливается панкреатический сок, также возможно скопление тканевых некротических элементов, воспалительного экссудата, а при повреждении сосудов – крови.
При нарушении пассажа по общему панкреатическому протоку формируются кисты поджелудочной железы, имеющие эпителиальную выстилку, внутри которых накапливается панкреатический сок. Ключевым патогенетическим механизмом их образования является внутрипротоковая гипертензия. Доказано, что внутри полости кисты давление может в три раза превышать нормальные показатели внутри протоков.
Классификация кист поджелудочной железы
Условно все кисты поджелудочной железы по морфологическим признакам подразделяют на два типа: сформированные вследствие воспалительного процесса и не имеющие эпителиальной выстилки (некоторые авторы называют такие образования псевдокистами, другие не выделяют в отдельную группу) и образованные при обструкции протоков и имеющие эпителий (ретенционные).
Для характеристики кист поджелудочной железы, образовавшихся как осложнение острого панкреатита, наиболее часто используется Атлантская классификация, согласно которой выделяют острые, подострые жидкостные образования и абсцесс поджелудочной железы. Остро развившиеся образования не имеют окончательно сформированных собственных стенок, в их роли могут выступать как паренхима железы, так и протоки, парапанкреатическая клетчатка, даже стенки соседних органов. Хронические кисты поджелудочной железы характеризуются уже сформировавшимися из фиброзной и грануляционной ткани стенками. Абсцесс – это заполненная гноем полость, образовавшаяся при панкреонекрозе или нагноении кисты.
В зависимости от локализации различают кисты головки, тела и хвоста поджелудочной железы. Выделяют также неосложненные и осложненные (перфорацией, нагноением, свищами, кровотечением, перитонитом, малигнизацией) панкреатические кисты.
Симптомы кисты поджелудочной железы
Клиническая картина при наличии кисты поджелудочной железы может существенно отличаться в зависимости от размера, расположения образования, причины его формирования. Довольно часто панкреатические кисты не вызывают симптоматики: полости диаметром до 5 сантиметров не сдавливают соседние органы, нервные сплетения, поэтому пациенты не испытывают дискомфорта. При крупных кистах основным признаком является болевой синдром. Характерный симптом – «светлый промежуток» (временное улучшение клинической картины после острого панкреатита или травмы).
Наиболее интенсивная боль наблюдается в период формирования псевдокисты при остром панкреатите или обострении хронического, поскольку имеют место выраженные деструктивные явления. Со временем интенсивность болевого синдрома снижается, боль становится тупой, может остаться только ощущение дискомфорта, которое в сочетании с анамнестическими данными (перенесенная травма или панкреатит) позволяет заподозрить заболевание. Иногда на фоне такой скудной симптоматики развиваются болевые приступы, причиной которых является внутрипротоковая гипертензия. Резкая выраженная боль может свидетельствовать также о разрыве кисты, постепенное усиление боли на фоне повышения температуры тела и явлений интоксикации – о ее нагноении.
Существенно отличаются симптомы кисты поджелудочной железы, если она сдавливает солнечное сплетение. При этом пациенты испытывают постоянную выраженную жгучую боль, иррадиирующую в спину, которая может усиливаться даже от сдавления одеждой. Состояние облегчается в коленно-локтевом положении, боль купируется только наркотическими анальгетиками.
Симптомами кисты поджелудочной железы могут быть и диспепсические явления: тошнота, иногда – рвота (ею может заканчиваться приступ боли), неустойчивость стула. В результате снижения экзокринной функции органа нарушается всасывание в кишечнике питательных веществ, снижается вес.
Для данной патологии характерен синдром сдавления соседних органов: если киста находится в области головки железы – возможна механическая желтуха (иктеричность кожи и склер, кожный зуд); при сдавлении воротной вены развиваются отеки на нижних конечностях; если образование нарушает отток мочи по мочеточникам, характерна задержка мочеиспускания. Редко крупные панкреатические кисты сдавливают просвет кишечника, в таких случаях может развиться неполная кишечная непроходимость.
Диагностика кисты поджелудочной железы
Консультация гастроэнтеролога при подозрении на панкреатическую кисту позволяет выявить характерные жалобы пациента, анамнестические данные. При осмотре живота возможна его асимметрия – выпячивание в области расположения образования. При проведении лабораторных анализов обычно специфических изменений нет, возможен незначительный лейкоцитоз, увеличение СОЭ, в некоторых случаях – повышение уровня билирубина и активности щелочной фосфатазы. Концентрация ферментов поджелудочной железы зависит не столько от наличия кисты, сколько от стадии панкреатита и степени повреждения железы. Примерно в 5% случаев нарушается эндокринная функция панкреас и развивается вторичный сахарный диабет.
Высокоинформативны инструментальные методы визуализации кисты. УЗИ поджелудочной железы позволяет оценить размеры образования, а также косвенные признаки осложнений: в случае нагноения определяется неравномерность эхосигнала на фоне полости, при малигнизации – неоднородность контуров. Компьютерная томография и магнитно-резонансная томография (МРТ поджелудочной железы) дают более детальную информацию о размерах, расположении кисты, наличии ее связи с протоками. В качестве вспомогательного метода может применяться сцинтиграфия, при которой киста определяется как «холодная зона» на фоне общей паренхимы органа.
Особое место в диагностике кисты поджелудочной железы отводится эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). Данная методика дает детальную информацию о связи кисты с протоками железы, что определяет тактику лечения, однако при проведении обследования существует высокий риск инфицирования. Поэтому в настоящее время ЭРХПГ проводится исключительно при решенном вопросе о хирургическом лечении с целью выбора способа операции.
Лечение кисты поджелудочной железы
Лечение кисты поджелудочной железы хирургическое. Не существует единой тактики ведения пациентов с этим заболеванием, и выбор операции зависит от причин формировании кисты, ее размеров, морфофункциональных изменений ткани органа, а также состояния протоковой системы.
Специалисты в области хирургической гастроэнтерологии выделяют три основных направления тактики при кисте поджелудочной железы: ее удаление, внутреннее и наружное дренирование. Удаление образования производится путем резекции части поджелудочной железы вместе с кистой, при этом объем определяется размерами кисты и состоянием паренхимы органа (может быть выполнена резекция головки железы, дистальная, панкреатодуоденальная резекция).
Внутренние дренирующие вмешательства могут проводиться путем наложения анастомоза между кистой и желудком (цистогастростомия), двенадцатиперстной (цистодуоденостомия) или тонкой кишкой (цистоэнтеростомия). Данные методы считаются наиболее физиологичными: они обеспечивают пассаж панкреатического секрета, устраняют болевой синдром, редко приводят к рецидивам.
Наружное дренирование кисты применяется реже. Такое вмешательство показано при нагноении полости, несформировавшихся кистах, обильной васкуляризации образования, а также тяжелом общем состоянии пациента. Подобные операции являются паллиативными, поскольку существует риск нагноения и рецидивирования кисты, формирования панкреатических свищей, которые очень плохо поддаются консервативному лечению и иногда требуют проведения технически намного более сложных вмешательств. Любой вид дренирующих операций проводится только после подтверждения неопухолевой этиологии образования.
В последнее время все большую распространенность приобретают малоинвазивные дренирующие оперативные вмешательства, которые используются как альтернативное лечение. Однако, несмотря на малую инвазивность и теоретическую перспективность таких методов лечения, очень часто развиваются осложнения в виде формирования наружных панкреатических свищей, сепсиса.
Консервативная терапия при кисте поджелудочной железы определяется основным заболеванием. В случае панкреатита обязательно назначается диета, направленная на максимальное снижение панкреатической секреции. Применяются замещающие препараты, анальгетики, проводится контроль уровня гликемии, при необходимости – ее коррекция.
Прогноз и профилактика кисты поджелудочной железы
Прогноз при кисте поджелудочной железы зависит от причины заболевания, своевременности диагностики и хирургического лечения. Данная патология характеризуется высокой частотой осложнений – от 10 до 52% всех случаев сопровождаются нагноением, перфорацией, образованием свищей, озлокачествлением или внутрибрюшным кровотечением. Даже после хирургического лечения существует риск рецидивирования. Профилактика кист поджелудочной железы заключается в отказе от алкоголя, своевременном адекватном лечении заболеваний желудочно-кишечного тракта (ЖКБ, панкреатитов), рациональном питании.
Постнекротическая киста поджелудочной железы
1,2 Щеголев А.А., 2 Вербовский А.Н., 1,2 Матушкова О.С., 2 Балалыкин А.С.
1 ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России
2 ГБУЗ «ГКБ им. Ф.И. Иноземцева ДЗМ»
Москва
Актуальность. Неуклонный рост заболеваемости деструктивными формами острого панкреатита и травматические повреждения поджелудочной железы сопровождается образованием постнекровтических кист в 50% и 15-30% случаев соответственно. Одним из осложнений течения хронического панкреатита, с локализацией постнекротических кист в головке поджелудочной железы является развитие механической желтухи. Хирургическое лечение постнекротических кист поджелудочной железы является методом выбора. В последние годы малоинвазивные эндоскопических вмешательства становятся альтернативой традиционной хирургии.
Введение. Около 70% псевдокист поджелудочной железы возникают как следствие течения хронического панкреатита алкогольного генеза, перенесенных травмы поджелудочной железы, острого панкреатита и хирургических вмешательств (Ammann RW и соавт., 1984; Cannon JW и соавт., 2009). Небольших размеров постнекротические кисты поджелудочной железы трудно дифференцировать с кистозными опухолями. Клиника и осложнения зависят от размеров и локализации кист, но наиболее частым проявлением является болевой синдром. Классифицируются (Banks PA и соавт., 2012) следующие жидкостные скопления:
- Жидкостное скопление, сопутствующее интерстициальному панкреатиту: острое перипанкреатическое скопление жидкости в первые 4 недели болезни (неинкапсулированное скопление жидкости) и псевдокиста, формирующаяся через 4 недели (инкапсулированное перипанкреатическое или отдаленное скопление жидкости).
- Жидкостное скопление, сопутствующее некротическому панкреатиту: острое некротическое скопление в первые 4 недели (некапсулированное гетерогенное неликвифицированное, разжиженное содержимое) и отграниченный некроз, формирующийся через 4 недели (инкапсулированное гетерогенное неликвифицированое содержимое).
Псевдокисты поджелудочной железы осложняются в 41% случаев (Bradley EL и соавт ., 1979). Частоту развития осложнений в процентном соотношении представил Гришин И.Н. и соавт. на основании лечения 282 пациентов: нагноение кист-15.6%, перфорация в брюшную полость-6.7%, кровотечение-11.3%, ложные аневризмы-3.1%, цистоплевральные свищи-1.4%, механическая желтуха-3.5%, портальная гипертензия-0.7%, малигнизация-5.6%, острая кишечная непроходимость-0.4%, дуоденальный стеноз-1.6% ( Гришин И.Н. и соавт., 2009).
В 1761 году Morgagni были предприняты первые попытки лечения постнекротических кист поджелудочной железы. Несмотря на довольно длительную историю, лечебная тактика и в настоящее время остается открытым вопросом для большинства клиник. Острые жидкостные скопления обычно не требуют дренирования и лечатся консервативными методами, в отличие от отграниченного некроза и псевдокист, где существует необходимость создания дренажа. Эндоскопические и эндосонографические техники дренирования в настоящее время позволяют избегать традиционных хирургических вмешательств, что отражается на качестве жизни пациентов. Примером эндоскопической диагностики и лечения ложной кисты головки поджелудочной железы, явившейся причиной механической желтухи и показанием к эндоскопическому исследованию.
Клиническое наблюдение. Больной И. 60 лет 19.01.2018 г. поступил в ГБУЗ ГКБ им. Ф.И. Иноземцева ДЗМ с клинической картиной механической желтухи. Из анамнеза: три дня назад отметил пожелтение кожи, появилась тошнота, рвота, боль в животе. Биохимический анализ крови: Билирубин общий – 440 мкмоль/л, прямой – 341 мкмоль/л, амилаза – 121 Ед/л. УЗИ органов брюшной полости от 19.01.2018 г.: общий желчный проток расширен до 14.5 мм, просвет однородный. В проекции головки поджелудочной железы определяется жидкостное образование 105х106 мм. КТ органов брюшной полости от 19.01.2018 г.: в области головки поджелудочной железы определяется крупная киста округлой формы размером 101.7 х 92.7 мм с утолщенными стенками, умеренно накапливающими контрастное вещество (рис.1). Холедох расширен до 18 мм. Вирсунгов проток расширен до 4 мм. Парапанкреатическое пространство не уплотнено. 21.01.2018 г. -видеодуоденоскопия. При эндоскопии в пищеводе и желудке без грубых органических изменений. В постбульбарном отделе желчь. Выше БДС, на границе нисходящей ветви и верхней горизонтальной ветви определяется дефект слизистой оболочки, неправильной формы, покрытый грязно-серым налетом (рис. 2). При канюляции инструмент проваливается в дефект и при введении контраста обнаруживается полость (рис.3) до 10 см в диаметре, неправильной формы, контрастирование негомогенное (взвесь). Обнаруженное образование диагностировано, как киста головки поджелудочной железы со свищем в дуоденум. Папилла плоской формы, располагается на 5 часах у.ц по краю дивертикула, устье округлое. Канюляция, контрастировано желчное дерево: холедох диаметром до 15 мм, в дистальном отделе не контрастируется на протяжении 4 см, внутрипеченочные протоки не расширены (рис.4). План действий: решено произвести стентирование желчных протоков, а затем дренировать кисту. Выполнена эндоскопическая папиллотомия на проводнике. В просвет холедоха установлен пластиковый стент, по которому отмечено активное поступление мутной желчи (рис.5). Выполнена баллонная дилятация устья фистулы, баллоном диаметром 12 мм (рис.6). При ревизии полости кисты корзиной Дормиа и санации раствором NaCl 0.9% – 150.0 получено большое количество мутной жидкости с фрагментами секвестров (рис.7). В полость кисты установлен цистоназальный дренаж. Контрольная рентгеноскопия: стояние цистоназального дренажа хорошее. Фистулография от 24.01.2018 г.: контраст заполнил полость диаметром 3 см с четкими неровными контурами, контрастирования неоднородное, затеков за пределы не выявлено. Пассаж окрашенного контраста в двенадцатиперстную кишку хороший (рис.8)
На протяжении 6 дней полость кисты промывалась антисептиками через цистоназальный дренаж. На 7-е сутки пациент самостоятельно извлек дренаж. КТ органов брюшной полости от 29.01.2018 г.: холедох расширен до 9 мм, стентирован. Головка поджелудочной железы увеличена до 54 мм, неоднородная за счёт кисты до 35х43мм, содержащей воздух (рис.9). По требованию больного выписан из стационара 30.01.2018 г. При выписке состояние больного удовлетворительное, отмечается положительная динамика на фоне проведенного лечения, клинически и лабораторно желтухи нет.
Резюме. 1. По личному опыту, включающему 338 ЭРПХГ в 2015-201 8 гг. вскрытие нагноившейся псевдокисты головки поджелудочной железы в двенадцатиперстную кишку – редкое явление: одно наблюдение ( 0.3 %). 2. Эндоскопическое цистоназальное дренирование – эффективный метод лечения.