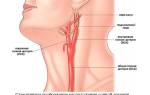
Симптомы панкреонекроза поджелудочной железы
Панкреонекроз
Панкреонекроз – деструктивное заболевание поджелудочной железы, являющееся осложнением острого панкреатита и приводящее к развитию полиорганной недостаточности. К проявлениям панкреонекроза относят острую опоясывающую боль в животе, упорную рвоту, тахикардию и энцефалопатию. Лабораторная диагностика предполагает определение уровня альфа-амилазы; инструментальная – проведение обзорной рентгенографии брюшной полости, УЗИ, КТ и МРТ поджелудочной железы, РХПГ, диагностической лапароскопии. Лечение включает в себя консервативные мероприятия (угнетение протеолитических ферментов, восстановление оттока соков поджелудочной железы, дезинтоксикацию и обезболивание) и оперативное вмешательство.
МКБ-10
Общие сведения
Панкреонекроз является наиболее тяжелым осложнением панкреатита, поражает в основном молодых трудоспособных людей, составляет 1% всех случаев острого живота. В основе патогенеза панкреонекроза лежит сбой механизмов внутренней защиты поджелудочной железы от разрушающего действия панкреатических ферментов.
В последнее время в России увеличивается количество острых панкреатитов – данная патология выходит на второе место после острого аппендицита в хирургических стационарах. Также растет и число деструктивных форм панкреатита, в частности панкреонекроза – до 20-25%. В разных клиниках летальность при деструкции поджелудочной железы достигает 30-80%. Ведущий способ снижения летальности при некрозе поджелудочной железы – своевременная диагностика, госпитализация и раннее начало патогенетического лечения.
Причины панкреонекроза
Причинами развития, как панкреатита, так и панкреонекроза, обычно являются нарушения диеты и эпизодический прием алкоголя. Исследования в области гастроэнтерологии показали, что панкреонекрозами обычно страдают люди, не склонные к постоянному употреблению алкоголя. Тем не менее, в подавляющем большинстве случаев началу панкреонекроза предшествует эпизод употребления спиртного в больших количествах. У пациентов, страдающих хроническим алкоголизмом, практически всегда развивается хронический панкреатит, редко осложняющийся панкреонекрозом. Первые признаки заболевания могут появиться спустя часы или сутки после действия провоцирующих факторов.
Патогенез
В основе патогенеза панкреонекроза лежит нарушение местных защитных механизмов поджелудочной железы. Обильный прием пищи и алкоголя приводит к значительному усилению внешней секреции, перерастяжению протоков поджелудочной железы, нарушению оттока панкреатических соков. Повышение внутрипротокового давления провоцирует отек паренхимы, разрушение ацинусов поджелудочной железы, преждевременную активацию протеолитических ферментов, которые и приводят к массивному некрозу ткани железы (самоперевариванию).
Активация липазы вызывает некроз жировых клеток, эластазы – разрушение сосудистой стенки. Активированные ферменты и продукты распада тканей, благодаря воздействию эластазы, попадают в кровоток, оказывая токсическое действие на все органы и ткани. В первую очередь страдают печень, почки, сердце, головной мозг.
Классификация
В зависимости от того, какие повреждающие механизмы лидируют в патогенезе, выделяют жировую, геморрагическую и смешанную формы панкреонекроза.
- Жировая форма. Если преобладает повышение активности липазы, происходит разрушение жировой ткани поджелудочной железы. Липаза попадает за пределы панкреатической капсулы, вызывая появление очагов некроза в большом и малом сальнике, листках брюшины, брыжейке, внутренних органах. Жировая форма панкреонекроза обычно оканчивается развитием тяжелейшего химического асептического перитонита, полиорганной недостаточности.
- Геморрагическая форма. В случае же преобладания микроциркуляторных нарушений развивается спазм сосудов поджелудочной железы, приводящий к быстрому нарастанию отека паренхимы. В течение нескольких часов или дней токсемия постепенно приводит к парезу сосудистой стенки, расширению сосудов и замедлению кровотока в тканях железы. Все это способствует повышенному тромбообразованию, а в дальнейшем – развитию ишемического некроза. Активация эластазы вызывает разрушение сосудистой стенки сначала в толще поджелудочной железы, затем и в других органах. В конечном итоге это ведет к геморрагическому пропитыванию панкреас, кровоизлияниям во внутренние органы и забрюшинную клетчатку. Признаком геморрагического панкреонекроза является выпот в брюшную полость с примесью крови.
- Смешанная форма. Если активность эластазы и липазы находятся примерно на одном уровне, развивается смешанная форма панкреонекроза. В этом случае явления жирового некроза и геморрагической имбибиции выражены одинаковы. При панкреонекрозе также значительно повышается уровень альфа-амилазы, однако в патогенезе этот факт не играет никакой роли. Измерение уровня амилазы имеет только клиническое значение.
Симптомы панкреонекроза
Развитие клиники панкреонекроза происходит в три этапа. Этому состоянию может предшествовать гнойный панкреатит, острый алкогольный панкреатит, билиарный панкреатит, геморрагический панкреатит. На первом этапе активное размножение бактерий в поджелудочной железе вызывает выраженную токсинемию и усиление панкреатической ферментативной активности. Пациента беспокоят лихорадка, рвота, неустойчивость стула. На втором этапе заболевания происходит гнойное и ферментативное расплавление тканей железы с формированием одной или нескольких каверн. На последней стадии воспалительный процесс распространяется на окружающие ткани, приводя к полиорганной недостаточности и смерти больного.
Заболевание имеет острое начало, обычно пациенты четко связывают появление первых симптомов с погрешностями в диете и приемом алкоголя. Около 70% больных поступают в стационар в состоянии сильного алкогольного опьянения, что говорит об очень быстром развитии патологических изменений в поджелудочной железе.
Первым симптомом обычно выступает острая опоясывающая боль, иррадиирующая в левую половину живота и поясницы, левое плечо. Безболевых форм панкреонекроза не бывает. Между выраженностью болевого синдрома и тяжестью некроза поджелудочной железы существует прямая зависимость. Распространение деструктивных изменений на нервные окончания приводит к постепенному уменьшению болевого синдрома, в сочетании с сохраняющейся интоксикацией это является плохим прогностическим признаком.
Через некоторое время после появления боли развивается неукротимая рвота, не связанная с приемом пищи и не приносящая облегчения. В рвотных массах содержится желчь, сгустки крови. Из-за рвоты развивается дегидратация, проявляющаяся сухостью кожи и слизистых, язык обложен, постепенно снижается темп диуреза. Развивается метеоризм кишечника, перистальтика ослаблена, отмечается задержка газов и стула. Интоксикация и дегидратация сопровождаются лихорадкой.
Токсемия, колебания уровня глюкозы в крови, гиперферментемия приводят к поражению головного мозга и развитию энцефалопатии, которая выражается спутанностью сознания, возбуждением, дезориентацией, вплоть до развития комы (примерно у трети пациентов).
Прогрессирование воспалительного процесса приводит к значительному увеличению поджелудочной железы в размерах, формированию инфильтрата в брюшной полости. Уже к пятым суткам от начала заболевания инфильтрат можно не только пропальпировать, но и увидеть невооруженным глазом. В проекции поджелудочной железы появляется гиперестезия кожи.
Осложнения
Указанные патологические сдвиги в организме приводят к формированию полиорганной недостаточности на фоне тяжелого токсического гепатита, нефрита, кардита, дыхательных нарушений. Панкреонекроз может осложняться шоком, перитонитом, абсцессом брюшной полости, желудочно-кишечными кровотечениями.
Из местных осложнений часто встречаются абсцесс, киста или ложная киста поджелудочной железы, ферментная недостаточность, фиброз поджелудочной железы, флегмона забрюшинной клетчатки, язвы ЖКТ, тромбоз воротной и мезентериальных вен.
Диагностика
Осмотр пациента должен осуществляться совместно гастроэнтерологом, хирургом, реаниматологом. Наличие панкреонекроза предполагает крайнюю тяжесть состояния пациента, поэтому во всех случаях рекомендуется госпитализация в отделение интенсивной терапии. В отделении производится постоянное определение ферментов поджелудочной железы в крови и моче. Плохим прогностическим признаком является прогрессирующий рост уровня амилазы либо резкий скачок данного показателя.
При физикальном осмотре отмечается вздутие живота, на боковых поверхностях передней брюшной стенки и пояснице появляются синюшные пятна (проявление внутренних гематом, кровоизлияний в мягкие ткани). Кожные покровы землисто-бледные или желтушные, мраморные, холодные. Тахикардия, артериальная гипотония, учащенное поверхностное дыхание являются признаком тяжелой интоксикации. Диагноз подтверждается с помощью:
- Рентгенодиагностики. Обзорная рентгенография органов брюшной полости позволяет выявить косвенные признаки воспалительного процесса. Введение контрастного вещества может дать возможность визуализировать фистулы поджелудочной железы. Исследовать состояние выводящих протоков поджелудочной железы, выявить причину застоя панкреатического сока позволяет ретроградная холангиопанкреатография.
- УЗИ-диагностики.Ультрасонография поджелудочной железы и желчных путей указывает на наличие камней в желчевыводящих протоках, увеличение и изменение структуры железы, анэхогенные очаги некроза в полости живота.
- Томографической диагностики. Более детально визуализировать патологические изменения можно с помощью МРТ поджелудочной железы, МРПХГ, компьютерной томографии.
- Диагностической операции. В сложных случаях проводится диагностическая лапароскопия – наиболее точный способ визуализации и постановки диагноза, оценки состояния поджелудочной железы и окружающих тканей и органов.
Дифференциальный диагноз проводят с кишечной непроходимостью, острыми воспалительными заболеваниями аппендикса, желчного пузыря, желчной коликой, перфорацией полого органа, тромбозом мезентериальных сосудов, инфарктом миокарда, разрывом аневризмы брюшной аорты.
Лечение панкреонекроза
Консервативная терапия
Лечение панкреонекроза начинают с обеспечения полного покоя воспаленной поджелудочной железе. Исключаются физические нагрузки, энтеральное питание, может назначаться промывание желудка прохладными растворами. Основными направлениями лечения являются обезболивание, обезвреживание протеолитических ферментов, дезинтоксикационная терапия.
- Аналгезия. Адекватное обезболивание включает в себя введение анальгетиков (при необходимости – наркотических), спазмолитиков, рассечение капсулы поджелудочной железы, новокаиновые блокады. Уменьшение отека железы под влиянием диуретиков приводит к угасанию болевого синдрома (так как ведет к ослаблению натяжения панкреатической капсулы).
- Инфузионная терапия. Дезинтоксикация проводится большим количеством инфузионных растворов под контролем диуреза. В инфузионный раствор добавляют апротинин. Обязательно назначаются антигистаминные препараты.
- Антибиотикотерапия. С целью профилактики гнойных осложнений проводится антибактериальная терапия антибиотиками широкого спектра действия. Симптоматическое лечение включает в себя противошоковые мероприятия, восстановление функции других органов и систем.
Хирургическое лечение
Практически во всех случаях развития панкреонекроза требуется проведение хирургического лечения для восстановления оттока панкреатических соков, удаления некротических масс (некрэктомия поджелудочной железы). В первые пять суток от начала патологического процесса проводить оперативное вмешательство не рекомендуется, так как в эти сроки еще невозможно оценить уровень некроза, зато повышается риск вторичного инфицирования и послеоперационных осложнений.
На этапе гнойного воспаления в брюшной полости могут использоваться разнообразные методики (пункционные, лапароскопические, лапаротомные) восстановления оттока из протоков поджелудочной железы; устранения некротических масс, воспалительного и геморрагического экссудата; остановки внутрибрюшного кровотечения. Для улучшения состояния внутренних органов может потребоваться дренирование брюшной полости.
Прогноз и профилактика
Составление прогноза для пациентов с панкреонекрозом является очень сложной задачей, так как зависит от многих обстоятельств. Значительно ухудшается прогноз при наличии одного или нескольких из следующих факторов: возраст более пятидесяти пяти лет, лейкоцитоз более 16х10 9 /л, гипергликемия, гипокальциемия, метаболический ацидоз, артериальная гипотензия, повышение уровня мочевины, ЛДГ и АСТ, значительные потери жидкости из кровеносного русла в ткани. Наличие семи из указанных критериев обеспечивает 100% летальность пациента. Профилактика панкреонекроза заключается в своевременном обращении за медицинской помощью, раннем начале лечения, в том числе и хирургического.
Симптомы панкреонекроза поджелудочной железы и методы его лечения
Панкреонекроз поджелудочной железы — это крайне опасное деструктивное заболевание, которое в большинстве случаев развивается на фоне приступа острого панкреатита. Данное патологическое состояние является крайне опасным, так как даже при своевременном комплексном лечении велик риск летального исхода.
Наиболее часто некрозом поджелудочной железы страдают молодые люди от 20 до 35 лет. Это патологическое состояние даже при благоприятном исходе течения острого периода в дальнейшем снижает продолжительность и качество жизни больного. Патология в равной степени поражает и мужчин, и женщин.
Классификация
Существует несколько классификаций заболевания. В зависимости от распространенности процесса панкреонекроз может быть:
Кроме того, патология подразделяется на виды в зависимости от наличия инфекционного агента. Согласно этому параметру, панкреонекроз может быть:
Стерильный вариант заболевания подразделяется на 3 клинико-анатомические формы, в т. ч.:
В зависимости от особенностей течения это нарушение может быть прогрессирующим и абортивным.
Причины
Несмотря на то что панкреонекроз поджелудочной может при некоторых обстоятельствах возникнуть у любого человека, чаще им страдают некоторые категории людей. К предрасполагающим факторам относятся:
- хронический алкоголизм;
- патологии поджелудочной железы и печени;
- желчнокаменная болезнь;
- неправильное питание;
- хронические заболевания органов ЖКТ;
- длительный прием инъекционных наркотиков;
- врожденные пороки развития.
В большинстве случаев некроз поджелудочной железы возникает в результате употребления большой дозы алкоголя или жирной пищи. Повышает риск развития патологического состояния одновременное влияние двух этих факторов во время обильных застолий. Это алиментарный механизм развития болезни.
Несколько реже панкреонекроз поджелудочной появляется в результате обструкции желчных путей. В этом случае продвижение конкрементов приводит к закупорке протоков, что повышает давление внутри органа и проницаемость стенок сосудов. Происходит ранняя активизация ферментов, вырабатывающихся поджелудочной железой, что приводит к перевариванию этого органа.
Встречается и рефлюксный вариант развития панкреонероза. В этом случае происходит заброс желчи в поджелудочную железу из 12-перстной кишки, вследствие чего запускается тяжелая ферментопатическая реакция.
Нередко патологический процесс возникает после эндоскопических операций, проведенных на органах брюшной полости, после тупых травм живота и при тромбофлебитах и васкулитах сосудов поджелудочной железы.
Симптомы панкреонекроза поджелудочной железы
Клиническую картину развития панкреонекроза поджелудочной железы тяжело спутать с другими заболеваниями. Это патологическое состояние протекает в острой форме. Пациенты жалуются на интенсивную боль в области правого подреберья, отдающую в плечо, лопатку, паховую область или грудную клетку. Человек не может точно определить локализацию неприятных ощущений. Степень выраженности болевого синдрома напрямую зависит от распространенности поражения поджелудочной железы.
В большинстве случаев чем дальше продвинулся патологический процесс, тем менее выраженным становится болевой синдром, что является результатом отмирания нервных волокон, располагающихся в тканях органа. Если пациент ложится на правый бок и поджимает ноги к животу, неприятные ощущения могут становиться менее выраженными.
Панкреонекроз поджелудочной нередко сопровождается следующими признаками патологического процесса:
- тошнота;
- рвота;
- сухость кожных и слизистых покровов;
- вздутие живота;
- повышенное газообразование;
- покраснение или бледность кожи;
- желудочно-кишечные кровотечения.
Примерно через 5-9 дней после начала нарушения наблюдается появление постнекротических и гнойных осложнений. Поджелудочная железа из-за сохраняющихся воспалительных и некротических процессов сильно увеличивается в размере.
Первая помощь
При появлении симптомов патологического состояния необходимо вызвать врачей скорой помощи, т. к. терапия панкреонекроза должна проводиться в условиях стационара. До приезда врачей необходимо померить больному температуру и артериальное давление. К области правого подреберья следует приложить грелку с холодной водой. Человеку необходимо обеспечить полный покой, т. к. резкие движения могут ухудшить состояние. Нужно открыть окна, чтобы обеспечить приток воздуха.
Дышать пациенту следует поверхностно без резких вдохов. Это позволит снизить интенсивность болевых ощущений. Желательно провести промывание желудка и клизму для освобождения прямой кишки от каловых масс. От еды больному нужно отказаться полностью. Воду можно употреблять небольшими порциями, не превышающими 50 мл. Для снижения интенсивности болевого синдрома можно использовать Но-шпу, Папаверин и Дротаверин. Другие лекарственные средства лучше не использовать до приезда врачей.
Диагностика
При появлении характерной клинической картины этого патологического состояния пациенту требуется срочная консультация у гастроэнтеролога. Для постановки диагноза врач проводит внешний осмотр, сбор анамнеза и назначает следующие исследования:
- общий и биохимический анализы крови;
- определение уровня печеночных ферментов;
- УЗИ поджелудочной железы;
- КТ;
- МРТ;
- ангиографию сосудов;
- ретроградную холангиопанкреатографию.
Может быть показано проведение диагностической лапароскопии для определения характера повреждения железы в хвосте, теле или головке.
Лечение панкреонекроза
В большинстве случаев терапия проводится консервативными методами. Больному требуется госпитализация и соблюдение щадящего режима питания на протяжении всего периода острого течения патологии. Для купирования проявления панкреонекроза назначается медикаментозная терапия. В случаях когда консервативная терапия не позволяет добиться выраженного улучшения, врачи могут назначить оперативное вмешательство для устранения очага некротического поражения тканей и санации абсцессов.
Диета
На протяжении первых 3-10 дней после начала острого приступа панкреонекроза больному показано лечебное голодание. После этого пациенту необходимо соблюдать диету №5б по Певзнеру. К разрешенным продуктам и блюдам относятся:
- отварные макароны;
- слизистые каши на воде;
- нежирный кефир, простокваша и творог;
- протертые овощные супы;
- нежирные сорта рыбы и мяса;
- сливочное масло в ограниченных количествах;
- галетное печенье;
- подсушенный хлеб.
Из рациона необходимо полностью исключить свежий хлеб и сдобу, консервы, колбасы и полуфабрикаты. Кроме того, нельзя употреблять крепкие мясные и грибные бульоны, блюда с высоким содержанием пряностей, фастфуд, соленья, маринады и сладости.
Медикаментозное
Для устранения воспалительного процесса и симптоматических проявлений назначаются препараты, относящиеся к следующим группам:
Требуется направленное детоксикационное лечение. С этой целью назначается инфузионная терапия. Кроме того, нередко для стабилизации состояния используется перитонеальный диализ.
Реабилитация
Если пациент выживает после острого приступа панкреонекроза поджелудочной железы, он становится временно нетрудоспособным на протяжении не менее 3-4 месяцев. Выписка из стационара проводится через 1,5-2 месяца после приступа. В первый месяц больному требуется дозировать активность и избегать физической перегрузки.
Нужно соблюдать предписанную врачом диету и принимать препараты, необходимые для нормальной работы органов ЖКТ. После стабилизации состояния больному назначают физиопроцедуры и лечебную гимнастику. В большинстве случаев пациентам на протяжении всей последующей жизни требуется поддерживающая медикаментозная терапия и соблюдение специальной диеты.
Питание
Блюда для больных, переживших острый панкреонекроз поджелудочного органа, готовятся на пару или отвариваются. Порции должны быть небольшими. Продукты в рацион больного вводятся постепенно. Пищу нужно употреблять 6 раз в сутки в одно и то же время. Блюда должны подаваться пациенту в измельченном виде. Горячее и холодное следует исключить. Температура блюд должна быть комнатной. Алкоголь необходимо исключить полностью.
Последствия
Прогрессирующее некротическое разложение поджелудочной железы приводит к полному нарушению ее функции. У многих пациентов, перенесших это патологическое состояние, развивается хронический панкреатит, который не поддается полному излечиванию. В местах локализации гнойных абсцессов могут формироваться ложные кисты.
Кроме того, из-за нарушения выработки необходимых ферментов у больных наблюдаются различные дисфункции пищеварения. Нередко после завершения острого периода течения панкреонекроза органа выявляется стойкое нарушение липидного состава крови. К тяжелым последствиям некроза тканей поджелудочной железы относится сахарный диабет.
Осложнения
В большинстве случаев развития панкреонекроза у пациентов наблюдается появление тяжелых осложнений.
В процессе поражения некротическим процессом поджелудочной железы часто затрагиваются и другие жизненно важные органы и системы.
Органные
На фоне острого течения панкреонекроза воспалительный процесс нередко перекидывается на ткани печени, что ведет к развитию гепатита. К частым органным осложнениям, наблюдающимся при дисфункции поджелудочной железы, относятся:
- кардит;
- нефрит;
- энцефалопатии;
- дыхательные нарушения.
Это нередко становится причиной развития полиорганной недостаточности. При наличии подобных осложнений летальный исход наступает почти в 100% случаев.
Гнойные
Даже при благоприятном течении некротический процесс в поджелудочной железе становится причиной появления таких гнойных осложнений, как:
- перитонит;
- флегмоны забрюшинной клетчатки;
- абсцесс органов брюшной полости;
- свищи;
- язвы.
При проникновении гнойного содержимого из поджелудочной железы в кровоток может развиться септический шок. Возникновение этих осложнений требует немедленного хирургического вмешательства.
Сколько живут после панкреонекроза поджелудочной железы
У молодых людей шансы на выживание при остром течении патологии составляют не более 50%. Среди пациентов старше 45 лет смертность достигает 70%. У пожилых людей вероятность восстановления составляет не более 4-12%. Примерно у 25% пациентов, переживших острый приступ панкреонекроза поджелудочного органа, в дальнейшем развивается сахарный диабет, формируются псевдокисты и наблюдается хронический панкреатит. Полное восстановление при комплексном лечении отмечается не более чем у 5% больных.
Что является причиной и симптомами панкреонекроза поджелудочной железы?
Панкреонекроз поджелудочной железы — осложнение острого панкреатита, при котором быстро развивается омертвение клеток органа. Появление некроза бывает в пределах небольшой части железы, но часто наблюдается тотальное поражение тканей. Присоединение инфекции утяжеляет болезнь. Справиться с таким прогрессирующим патологическим процессом удается не всегда. В худшем случае развивается тяжелое последствие — летальный исход. Часто диагноз выставляется посмертно.
Панкреонекроз – что это за болезнь?
Панкреонекроз — патология, чаще поражающая молодых людей. Это деструктивное заболевание, в 1% случаев развивается острый живот. Бывает отдельной нозологической единицей, чаще – осложнением острого процесса в тканях поджелудочной железы.
Рецидив болезни протекает гораздо стремительнее — скорость гибели клеток выше, происходит дальнейшее разрушение тканей. Иногда на фоне полного благополучия от первых признаков до смертельного исхода проходит несколько часов.
Виды панкреонекроза
Существует клинико–морфологическая классификация, в которой учитывается одновременно несколько параметров.
Некротический участок может быть разных размеров. Различают панкреонекроз:
- очаговый (разрушению подверглись незначительная площадь ткани, а большая часть органа сохранилась);
- субтотальный (поражены 60–70% тканей);
- тотальный (весь орган разрушен).
По типу процесса:
- острый отечный панкреатит или абортивный панкреонекроз – жировой — длительностью 4–5 дней;
- геморрагический — быстропрогрессирующий, может закончиться кровотечением;
- смешанный.
По длительности течения:
От локализации и вида процесса, степени поражения тканей, длительности негативных изменений в органе зависит тактика лечения: выбирается оперативный или консервативный метод.
Самый опасный — тотальный панкреонекроз: практически всегда заканчивается смертью. Отечный имеет благоприятный прогноз, лечится консервативно.
Причины возникновения патологии
Существует 3 основных фактора развития панкреонекроза:
Главные и самые распространенные причины, возникающие под воздействием этих факторов и вызывающие панкреонекроз:
- Алиментарный фактор — связан со злоупотреблением алкоголя (некротические изменения железы развиваются в 70%) и жирной пищи, которую нельзя есть в больших количествах (даже разовое переедание может вызвать гибель тканей органа). Алкоголь повреждает клетки железы и опосредованно стимулирует секреторную функцию.
- Обтурационный — результат развития желчнокаменной болезни (в 30% случаев вызывает панкреонекроз). Обтурация протока повышает давление в нем и увеличивает проницаемость сосудов. Ферменты становятся активными в самой железе, начинается процесс самопереваривания.
- Рефлюксный фактор — заброс желчи из ДПК в поджелудочную железу вызывает повышенную активность энзимов в самой железе, развивается воспаление и некроз тканей.
Существует много причин, под воздействием которых развивается панкреонекроз с рефлюксом. К ним относятся:
- болезни органов пищеварительного тракта;
- травмы живота;
- хирургические вмешательства (оперативное лечение рядом расположенных органов);
- некоторые медикаменты (метронидазол, салицилаты, тетрациклин);
- стрессовые ситуации с постоянными эмоциональными нагрузками.
Болезни, приводящие к панреонекрозу:
- язва желудка – головка и тело железы непосредственно прилегают к задней стенке желудка, поэтому любые осложнения язвенной болезни (пенетрация, перфорация) могут вызвать гибель поджелудочной железы;
- дискинезия желчевыводящих путей, хронический холецистит;
- тяжелые инфекции (вирусные и бактериальные).
Механизм развития заболевания
Если алкоголик перееданием провоцирует усиление внешнесекреторной функции железы, происходит:
- повышение давления внутри панкреатического протока;
- нарушение оттока желчи;
- перерастяжение желчных протоков;
- стимулирование синтеза энзимов.
В результате этих взаимосвязанных процессов нарушается энзимный отток из железы — начинается самопереваривание ее тканей собственными ферментами (трипсин, химотрипсин, липаза, эластаза). Они активируются не в луковице двенадцатиперстной кишки, как это должно происходить в норме, а в самой поджелудочной железе, нарушают стенки сосудов, попадают в кровь. Происходит первоначальный сосудистый спазм, который сменяется резким расширением их просвета и замедлением кровотока. Форменные элементы крови, жидкость, а также биологически активные вещества (серотонин) выходят в ткани, вызывая выраженный отек поджелудочной железы. Это патогенез острого панкреатита.
Из-за микроскопических разрывов сосудистых оболочек происходит кровоизлияние в ткани железы и жировую клетчатку — появляются участки геморрагического некроза.
В связи с нарушением микроциркуляции, происходит повышенное тромбообразование, гибель клеток на этих участках, выход из них внутриклеточной липазы, которая разрушает жировую ткань. Образуются очаги жирового некроза.
Этапы развития панкреонекроза
Первые 4–7 суток болезнь протекает как асептический некроз. Эта фаза проходит без участия патогенных микроорганизмов.
Если присоединяется патологическая микрофлора, процесс выходит за пределы поджелудочной железы: вовлекается сальник, клетчатка, близлежащие органы и структуры. Возникают различные осложнения (абсцесс).
По мере распространения инфекции по всему организму из-за большого количества продуктов распада происходит:
- системное воспаление;
- нарушение или прекращение функционирования органов и систем.
Развивается шок (септический или панкреатогенный ферментативный) и летальный исход.
Летальность при стерильном панкреонекрозе – 10% от всех случаев болезни, при инфицировании участков некроза – повышается до 30% и более.
Симптомы панкреонекроза и клиническая картина
Деструктивный процесс в железе проявляется характерными симптомами:
К основным симптомам проявления некроза данной железы относится опоясывающая боль в левом подреберье, не имеющая четкой локализации. Чем больше распространен некрозный процесс, тем слабее боль. Это объясняется гибелью нервных окончаний. Прекращение боли при продолжающейся интоксикации — неблагоприятный прогностический признак.
Пациент находится в вынужденной позе: на боку с подогнутыми к груди коленями. Это уменьшает интенсивность болевого симптома за счет уменьшения растяжения капсулы отечного органа.
Рвота
Неукротимая рвота, не приносящая облегчения – второй по значимости симптом панкреонекроза, сопровождающий болезнь с первых минут. Рвотные массы состоят из желчи и примеси крови из-за разрушенных эластазой сосудов.
Обезвоживание
Постоянная рвота вызывает обезвоживание: кожа становится серой, при взятии в складку не расправляется, язык сухой, с густым налетом. Пациент жалуется на сухость во рту и постоянное чувство жажды. В дальнейшем развивается анурия: моча не выделяется.
Метеоризм
Из-за прекращения поступления ферментов в тонкий кишечник начинаются процессы гниения и брожения. Происходит:
- повышенное газообразование (метеоризм);
- ослабление перистальтики, приводящее к еще большей задержке газов и появлению запоров.
Интоксикация
Продолжительность стадии токсемии: 7–9 дней. Клинические проявления нарастают постепенно.
В результате замедления пищеварительных процессов и выведения каловых масс из-за гипотонии или атонии толстой кишки выделяется большое количество токсинов, которые накапливаются в кишечнике и всасываются в кровь. Если участвует инфекция, интоксикация значительно усиливается:
- фебрилитет (38 градусов и выше);
- тахикардия;
- одышка;
- гипотония — падение артериального давления до критических цифр.
Токсины воздействуют на клетки головного мозга – появляются признаки энцефалопатии:
- спутанное сознание;
- возбуждение или резкая заторможенность;
- дезориентация;
- кома.
Кровоизлияния
Эластаза разрушает стенки мелких сосудов, появляются кровоизлияния, геморрагический выпот во всех полостях:
Стадия токсемии сменяется гнойными и постнекротическими осложнениями:
- увеличение размеров поджелудочной железы;
- формирование гнойника в полости живота.
Появляется гиперпарестезия — повышенная чувствительность кожи в проекции поджелудочной железы.
Заканчивается процесс развитием полиорганной недостаточности. Возникают:
- токсический гепатит;
- гломерулонефрит;
- миокардит;
- тяжелая дыхательная недостаточность.
Диагностические мероприятия для определения заболевания
При установлении диагноза панкреонекроза изучают:
- жалобы;
- анамнез (подробно выясняется история болезни);
- объективный статус больного (осмотр пациента);
- лабораторные данные;
- функциональные исследования.
Лабораторная диагностика включает общеклинические и биохимические анализы крови и мочи.
Общий анализ крови:
- лейкоцитоз;
- повышенная СОЭ;
- нейтрофильная зернистость;
- высокий гематокрит при обезвоживании.
- амилаза, трипсин, эластаза (определяются и в моче);
- трансаминазы (АЛТ, АСТ);
- глюкоза крови;
- С–реактивный белок;
- кальцитонин крови.
К методам функциональным обследования относятся:
- УЗИ – ультразвуковое исследование;
- КТ — компьютерная томография;
- МРТ — магнитно-резонансная томография;
- пункция образований при их наличии;
- ангиография панкреатических сосудов;
- лапароскопия с целью диагностики.
Скриннинговым методом является УЗИ — ультразвуковой метод исследования органов брюшной полости и забрюшинного пространства. Косвенные признаки патологии, которые можно видеть на УЗИ, могут проявляться:
- нечеткостью контуров;
- увеличением размеров (чаще подвержены патологическому процессу головка и хвост железы);
- высокой эхогенностью;
- неоднородностью тканей;
- наличием кист, конкрементов, абсцессов в тканях поджелудочной железы;
- конкрементами в желчевыводящих путях или желчном пузыре;
- жидкостью в брюшной полости.
Если диагноз после УЗИ неясен, необходимо проходить дополнительно компьютерную томографию. Она обладает высокой чувствительностью, дает возможность увидеть отличие, указывающее на рак. При обследовании видна разница между состоянием, когда человек страдает панкреонекрозом, или у него имеется онкология.
МРТ может показать:
- размеры органа и панкреатического протока;
- патологические образования;
- выход жидкости в полость живота;
- воспаление, выраженное в жировой клетчатке вокруг железы.
Остальные методы используются реже, в тяжелых сомнительных случаях.
Осложнения, которые вызывает некроз поджелудочной
При некрозе этой железы не существует зависимости от возраста или пола: ему подвержен и ребенок, и взрослый. Женщина чаще болеет желчнокаменной болезнью, мужчина на первом месте имеет другой фактор риска — алкоголь.
Осложнения при панкреонекрозе:
- шок (болевой, инфекционно-токсический);
- перитонит;
- кровотечение;
- печеночно-почечная недостаточность;
- свищ, киста, абсцесс брюшной полости или жировой клетчатки забрюшинного пространства;
- язва луковицы ДПК или желудка;
- сахарный диабет;
- летальный исход.
Статистический анализ показывает, что смертность от панкреонекроза и его осложнений составляет 40-85%.
Что делать, чтобы не допустить развития панкреонекроза и избежать тяжелых последствий, объяснит врач при профилактическом осмотре. Для профилактики осложнений нельзя применять самолечение. Консультация у специалиста – важное условие сохранения здоровья.
В реабилитационном периоде рекомендуется продолжительное время придерживаться специально разработанной в 30-е годы прошлого века диеты, автор которой — известный российский гастроэнтеролог и основоположник диетологии М.И. Певзнер. Это система лечебного питания, которая актуальна и широко применяется в настоящее время.
Панкреонекроз: по каким причинам развивается, классификация недуга
Панкреонекроз (код по МКБ — к.86.8.1) — патология, при которой наблюдается полная и безвозвратная потеря клеток поджелудочной железы.
Заболевание является самым тяжелым осложнением острого панкреатита, встречается нечасто, но протекает тяжело и способно закончиться летальным исходом.
Смертность при панкреонекрозе достигает от 30% до 80%, в зависимости от объема и адекватности оказанной помощи, возраста пациента, степени запущенности процесса и других фактов.
Классификация и причины
Чтобы яснее представлять себе общие сведения о данном недуге, кратко разберемся в классификации.
Итак, заболевание разграничивают:
- по величине области поражения страдающего органа: мелкоочаговый, среднеочаговый, крупноочаговый, субтотальный, тотальный.
- По присутствию/отсутствию патогенной (болезнетворной) микрофлоры: стерильный и инфицированный. Стерильный панкреонекроз дополнительно подразделяется на геморрагический, жировой, смешанный.
- По видам: ограниченный и распространенный. К первому виду относят мелко-, средне-, крупноочаговый панкреонекроз, а к распространенному — субтотальное и тотальное поражение.
- По стадиям: шок с полиогранной недостаточностью, некроз паренхимы с присоединением инфекционных агентов, инфицированием, образование абсцессов, забрюшинных флегмон.
Заболевание развивается как осложнение острого панкреатита, который чаще всего появляется в результате злоупотребления спиртосодержащими напитками и/или длительного систематического нарушения режима питания. Для поджелудочной железы особенно опасны жирные и жареные блюда, тяжелая пища, употребление фаст-фуда. Панкреатит, а затем уже панкреонекроз, может спровоцировать самолечение некоторыми видами медикаментов, преднамеренное или намеренное употребление ядов, травмы живота, обширные полостные операции, профвредности.
Механизм развития
Основа патогенеза болезни — нарушение местных защитных механизмов железистой ткани пострадавшего органа. Остро протекающий панкреатит приводит к повышенной секреции пищеварительных ферментов, спазму сфинктера Одди и повышенному давлению в желчных протоках и протоках поджелудочной железы. В норме ферменты, проходя через сфинктер Одди, попадают в просвет кишечника и лишь там активируют свою деятельность, приступая к главной своей функции — расщеплению пищевого комка.
Но спазмированный сфинктер Одди перестает пропускать ферменты, они быстро накапливаются в железистой ткани поджелудочной железы. Так как желчь не эвакуируется, она начинает проникать в протоки железы, вызывая преждевременную активацию панкреатических ферментов, и начинается деструктивный процесс. Сначала «просыпаются» соединения, переваривающие жиры, потому в первую очередь распадаются клеточные мембраны, делая клетку беззащитной. Несколько позже наступает очередь ферментов, расцепляющих белки. Таким образом погибает вся клетка, происходит ее самопереваривание, и наступает панкреонекроз.
Диагностика
При подозрении на деструкцию поджелудочной железы проводят совместный осмотр пациента. Для принятия коллегиального решения приглашают гастроэнтеролога, реаниматолога, хирурга. Пациента госпитализируют в реанимационный стационар, где регулярно контролируют панкреатические ферменты в моче и крови. Лечащего врача должно насторожить резкое увеличение количества амилазы, что существенно ухудшает прогноз для пациента.
Если брать во внимание лишь жалобы пациента, то панкреонекроз достаточно сложно отличить от острого панкреатита. Но деструктивные изменения хорошо визуализирует УЗИ-исследование. Это одна из самых информативных и доступных диагностических процедур. При необходимости ее заменяют МРТ поджелудочной железы, компьютерной томографией, ретроградной холангиопанкреатографией. Если клинический случай особенно тяжелый, то показана диагностическая лапароскопия — малотравматичная операция при помощи оптической техники, позволяющая визуализировать не только пораженный орган, но и окружающие его ткани.
Панкреонекроз: симптомы и лечение в зависимости от стадии болезни
Симптомы четко соответствуют трем этапам течения болезни. Первый этап начинается остро. Как правило, ему предшествует гнойный, острый алкогольный, билиарный или геморрагический панкреатит. Активное размножение патогенной флоры приводит к общей интоксикации организма и усиленной секреции панкреатических ферментов.
Второй этап течения недуга начинается с момента расплавления тканей страдающего органа. Железистые клетки разрушают и гнойные бактерии, и пищеварительные ферменты. Дополнительно образуются каверны, их количество часто варьируется. На третьем этапе воспалительный процесс захватывает близлежащие органы и ткани, на фоне токсинемии развивается полиорганная недостаточность и пациент погибает.
Симптомы
При развитии панкреонекроза первые симптомы появляются практически сразу после действия провоцирующего фактора. Как правило, пациент поступает в хирургический стационар в алкогольном опьянении, что подтверждает острое начало болезни.
Панкреонекроз симптомы имеет резковыраженные. Чем острее боль, тем активнее протекает деструкция железы, что ухудшает прогноз выживаемости пациента. К сожалению, но этот недуг не имеет безболевой формы, а острый болевой синдром иногда настолько выражен, что не купируется даже наркотическими анальгетиками.
Боль отдает в левую часть брюшной полости и в подлопаточную область, реже — в поясницу и низ живота. Чаще всего беспокоят опоясывающие интенсивные боли. Но болевой синдром может начать стихать. Это говорит о том, что нервные пути подвергаются деструкции, они погибают, что только подтверждает гибель поджелудочной железы.
За считанные минуты или часы к интенсивным болям присоединяется неукротимая рвота. Она быстро обезвоживает больного, но не приносит никакого облегчения.
На фоне растущей интоксикация и дегидратации в симптоматической картине появляется:
- лихорадка;
- метеоризм;
- ослабление кишечной перистальтики;
- сокращение диуреза;
- отсутствие стула.
При внимательном физикальном осмотре можно рассмотреть внутренние гематомы, которые просматриваются в виде синюшных пятен в околопупочной, поясничной области. Кожный покров приобретает землистый оттенок, покрыт холодным липким потом, черты лица заостряются. Может появиться сильная желтушность склер, ладоней или всей кожи. При прослушивании сердечной деятельности отмечают тахикардию на фоне стойкого падения артериального давления.
Глюкоза крови неустойчива, ее показатели колеблются в значительных пределах. Избыток пищеварительных ферментов нарушаю работу головного мозга, что проявляется снижением умственной активности, спутанностью сознания, двигательной возбудимостью. Примерно 30% пациентов, на фоне полной дезориентации в пространстве, впадают в кому.
Активное размножение болезнетворных бактерий приводит к формированию гнойных полостей, которые всего за несколько суток видны на месте поджелудочной железы. Абсцессы могут открываться в брюшную полость, вызывать профузные внутренние кровотечения. На фоне растущей полиорганной недостаточности наступает смерть.
Если больной выживает, то панкреонекроз осложняется формированием кист или ложных кист, недостаточностью секреции пищеварительных ферментов, фиброзным перерождением тканей поджелудочной железы, язвами по всему ходу пищеварительного тракта.
Общие методы и медикаменты
Перед началом медикаментозной терапии больному обеспечивают полное отсутствие физических нагрузок и постельный режим. Категорически запрещают прием пищи, но питье должно присутствовать в полном объеме. По поводу постановки пузыря на область проекции поджелудочной железы ведутся споры, потому доктор выбирает тактику по своему усмотрению.
Медикаментозную терапию нацеливают на 3 направления: качественное обезболивание, обезвреживание и подавление секреции протеолитических ферментов, борьбу с интоксикацией. Для купирования болевого синдрома применяют наркотические и ненаркотические препараты. Хороший эффект дают спазмолитические и комбинированные средства. Уменьшить отек позволят диуретики, такие как Фуросемид, Лазикс. Обезболивание проводят для недопущения развития болевого шока.
Дезинтоксикационная терапия заключена во введении:
- физиологического раствора с Апротинином, глюкозы с инсулином, раствора Рингера;
- коллоидов: Альбумина, Реополиглюкина;
- диуретиков для проведения форсированного диуреза.
В качестве проведения детоксикации показано применение перитонеального диализа, плазмафереза, гемофильтрации, гемосорбции. Для подавления размножения патогенной флоры и недопущения развития сепсиса, как можно быстрее назначают антибактериальную терапию. К препаратам выбора относят Цефепим, Левофлоксацин, Гатифлоксацин, а к препаратам резерва — Имипенем, Меропенем.
Наряду с назначением антибиотиков, для профилактики развития дисбактериоза кишечника, назначают пробиотики и пребиотики, употребление с пищей живых кишечных бактерий. Показаны антигистаминные препараты, противошоковая терапия, симптоматическое лечение хронических соматических заболеваний, внутримышечное введение Церукала для подавления упорной изматывающей рвоты.
Операции
Основная цель любого оперативного вмешательства при панкреонекрозе — восстановление оттока панкреатического сока и удаление омертвевшей железистой ткани (секвестрэктомия). Наладить отток позволят не только пункционные, но и лапаратомные, лапараскопические методики. Операция показана по истечению 5 суток после начала развития болезни и оказания помощи посредством введения лекарств. На этапе гнойного расплавления железы могут понадобиться вмешательства для ревизии участков некроза, остановки внутреннего кровотечения, постановки дренажей.
Операцию не откладывают, если развился субтотальный или тотальный некроз железистой ткани страдающего органа, гнойный перитонит (воспаление брюшины), панкреатогенный абсцесс. Часто хирургические вмешательства проводят повторно, а в самых тяжелых случаях поджелудочную железу удаляют частями или полностью.
Уход и реабилитационный период
Послеоперационный период должен проходить в условиях хирургического стационара, а первые несколько суток — в реанимационном отделении. Больному обеспечивают постельный режим, регулярные перевязки, уход за дренажами.
К реабилитационным мероприятиям относят:
- соблюдение диетических рекомендаций;
- заместительную инсулинотерапию;
- прием ферментных препаратов;
- ЛФК;
- лечебную физкультуру;
- физиотерапию.
Рецидив болезни может спровоцировать чрезмерная физическая активность и нервное перенапряжение, потому в реабилитационный период больного всячески ограждают от стрессовых ситуаций и обеспечивают условия для покоя и своевременного отдыха. Выполнение нетяжелых домашних обязанностей должно прекращаться при первых ощущениях усталости. Больничный лист выписывают на 3 — 4 месяца.
Панкреонекроз поджелудочной железы: меры профилактики и прогноз
Главная диетическая рекомендация при панкреонекрозе воспаленной поджелудочной железы — полный голод. Запрещена любая еда, если не удается победить недуг, назначают внутривенное питание. Это единственный способ снять нагрузку с поджелудочной железы и избежать истощения пациента. В ранний период реабилитации, когда появилась надежда на сохранение функций страдающего органа, разрешают употребление 1 — 2 сухарика в сутки.
По мере выздоровления больного, рацион расширяют, назначая стол № 5. Из питания убирают алкоголь, жирную, грубую пищу, состоящую из большого количества ингредиентов. Рекомендуют в меню включать мелкоизмельченные полужидкие блюда с нормальным тепловым режимом, дробно, 5 — 6 раз в сутки.
Прогноз и профилактика
Летальный исход при геморрагическом панкреонекрозе чаще всего наступает в течение первых 1 — 2 суток, при жировом — за 4 — 5 дней, хотя, при оказании полной медпомощи, возможно сохранение жизни пациента. Прогноз резко ухудшается в случае, если пациент старше 55 лет, отмечался лейкоцитоз более 16×109/л, присутствует стойкое повышение уровня глюкозы, мочевины или кальция в крови, метаболический ацидоз, внутреннее кровотечение или не удается справиться с полиорганной недостаточностью.
Единственный способ улучшить прогноз выживаемости пациента — раннее начало массивной медикаментозной терапии, а в тяжелых случаях — проведение оперативного вмешательства. Никакие другие способы не способны привести к наступлению ремиссии.
Но диагноза «Панкреонекроз поджелудочной железы» можно не допустить, проведя своевременное и адекватное лечение острого панкреатита, строжайше соблюдать врачебные предписания и диетические рекомендации, исключив из рациона употребление спиртосодержащих напитков и вредной пищи.
Панкреонекроз – проявления и последствия заболевания
Панкреонекрозом в медицине называют острое патологическое состояние, при котором наблюдается деструкция ткани поджелудочной железы с последующим её распадом и некрозом. Это серьёзная, угрожающая жизни хирургическая патология, требующая немедленного медицинского вмешательства.
Что представляет собой панкреонекроз
Термин некроз в медицине означает отмирание (гибель) клеток с их распадом и аутолизом. Панкреонекроз – отмирание клеток поджелудочной железы вследствие острой или хронической интоксикации или воспаления органа. Гибель клеток не может происходить спонтанно или самостоятельно, для этого нужна альтерация (повреждение) клеток. Триггерными факторами служат следующие заболевания:
- Острые и хронические интоксикации из-за злоупотребления спиртными напитками, особенно суррогатами алкоголя. К этой же группе причин относится многолетнее курение, отравление медикаментозными препаратами.
- Нарушения питания: частое переедание жирной, жареной пищей.
- Желчнокаменная болезнь.
- Острый и хронический панкреатит.
- Прямые травмы и повреждения поджелудочной железы механическими факторами (редко).
- Язвенная болезнь желудка и двенадцатиперстной кишки.
- Наличие в анамнезе полостных и эндоскопических операций на брюшной полости.
Важно!
Этиология и патогенез
При воздействии одного из вышеуказанных факторов происходит повреждение целостности клетки, что приводит к моментальному нарушению её осмотического равновесия. В результате этого панкреатоциты сначала набухают (отёк), заполняются внеклеточной жидкостью, перестают функционировать и, наконец, погибают (некроз).
Панкреонекроз чаще всего наблюдается у лиц молодого и зрелого возраста, реже у пожилых людей. Это связано с особенностями строения поджелудочной железы в зависимости от возраста пациента.
Важно! Некроз поджелудочной железы – самое грозное и тяжёлое осложнение, наблюдающееся в случае невылеченного панкреатита и других хронических заболеваний пищеварительной системы. При обнаружении каких-либо патологий желудочно-кишечного тракта отнеситесь к ним со всей серьёзностью и не пускайте болезнь на самотёк. Вовремя обратитесь за медицинской помощью и соблюдайте предписанное лечение.
Классификация панкреонекроза
Единой классификации некроза поджелудочной железы не существует. Клинически панкреонекроз принято делить на 2 вида:
- Стерильный: имеет более благоприятное течение и прогноз. Возникает в результате повреждения клеток поджелудочной железы эндогенными факторами. При этом начинается некроз паренхимы органа, но без инфицирования мёртвых тканей. Это наиболее лёгкий тип течения панкреонекроза, вылечить который удаётся в большинстве случаев.
- Инфицированный: это повреждение клеток внутренними или внешними факторами с последующей их гибелью и заселением микроорганизмами. Как правило, некротизированные участки органа заселяют гноеродные палочки и бактерии, что вызывает тяжелейшую интоксикацию всего организма. Больной находится в критическом состоянии, вылечить инфицированный панкреонекроз практически не представляется возможным.
Также панкреонекроз классифицируют по распространённости. Выделяют локализованный (ограниченный, мелкоочаговый) и распространённый (диффузный, крупноочаговый) некроз поджелудочной железы.
Очаговый затрагивает не более 1 дольки железы, т.е. не выходит за пределы 1 доли.
Распространённый захватывает 2 и более доли, что ведёт к диффузному поражению органа.
По типам поражения выделяют:
- Панкреонекроз с геморрагическим пропитываем ткани.
- Жировой.
- Смешанный.
В зависимости от течения выделяют молниеносный, острый и подострый панкреонекроз. Чем быстрее и стремительнее протекает патологический процесс, тем хуже прогноз для пациента.
Симптомы и признаки заболевания
Некроз развивается постепенно и начинается с мало специфичных признаков, которые затем быстро нарастают. Больного беспокоят следующие жалобы:
- Боль высокой интенсивности, иррадиирущая в левое плечо, подмышечную область, лопатку, поясницу. Пациенты не могут найти себе покоя, занимают вынужденное положение с приведёнными с животу ногами (поза эмбриона). Если вовремя не провести обезболивание, то развивается болевой шок.
- Диспепсические расстройства в виде отсутствия стула, многократной рвоты, которая не приносит облегчения состояния. Вздутие живота, отсутствие аппетита.
- Гектическая лихорадка (до 39 С) с обильным липким и холодным потом, выраженной слабостью.
- Одышка, учащённый пульс и сердцебиение.
Если некроз затронул сосуды брюшной полости, в частности кишечника или желудка, то развивается желудочно-кишечное кровотечение.
Диагностика панкреонекроза
Выявить некроз поджелудочной железы в домашних условиях не сложно. Внимательно осмотрите пострадавшего, спросите у него о наличии хронических заболеваний, чем болел до этого. Если болит живот, то расспросите его о заболеваниях пищеварительного тракта. При выявлении вышеуказанных симптомов немедленно вызовите машину скорой помощи или врача на дом.
Важно! Не занимайтесь самолечением. При первом подозрении на панкреонекроз или любое другое тяжёлое состояние вызывайте скорую медицинскую помощь, чтобы не усугубить положение пострадавшего ещё больше.
Врачебная диагностика подразумевает осмотр, сбор анамнеза и пальпацию живота. При этом у больного выявляются следующие признаки:
- Бледные кожные покровы, покрытые липким потом, горячие на ощупь.
- Сухой язык, обложенный белым налётом.
- Тахикардия на фоне резкого снижения артериального давления (признак начинающегося шока).
- При пальпации защитное напряжение мышц передней брюшной стенки («доскообразный живот»). Болезненность в области проекции поджелудочной железы.
- Учащённое поверхностное дыхание (тахипноэ).
- Расстройства сознания: спутанность или помрачение сознания в виде ступора, сопора, делирия. Больной зачастую ведёт себя неадекватно, не контролирует своё поведение.
При опросе врач узнаёт о наличии у больного хронических заболеваний желудочно-кишечного тракта, о количество употребляемого алкоголя, о предшествующих травмах и отравлениях. Полный и достоверный сбор информации – залог быстрой и правильной постановки диагноза.
Лабораторная диагностика
Для подтверждения диагноза проводится ряд анализов, однако они лишь помогают диагностике и уточняют клиническую ситуацию. Всем больным в срочном порядке проводят общий и биохимический анализ крови и мочи.
В клиническом анализе крови обращают на себя внимание наличие воспалительных изменений (ускорение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево вплоть до юных форм, появление С-реактивного белка).
Показатели биохимического анализа крови будут изменены в той или иной степени, в зависимости от тяжести некроза. Увеличение белка и его фракций, изменение количества печёночных ферментов, пигментов (билирубина) – всё это говорит в пользу панкреонекроза.
Особое внимание обращают на уровень амилазы в крови и моче. Увеличение количества данного фермента в десятки и более раз говорит о тотальном поражении поджелудочной железы.
Больным в срочном порядке также проводят ультразвуковое обследование органов брюшной полости и рентгенологические методы (компьютерная томография и магниторезонансная томография в спиральном режиме). Последние особым образом показаны пациентам с подозрением на панкреонекроз, так как дают более точное представление о локализации, распространённости и тяжести патологического процесса. Всё это важно для решения вопроса о целесообразности оперативного вмешательства и объёма операции.
По показаниям проводят биопсию некротизированного участка под контролем УЗИ, однако делают это в крайних случаях. Связано это с тем, что врачи боятся занести в брюшную полость инфекцию, что ещё больше усугубит положение пациента.
Лечение
Консервативная терапия применяется крайне редко, так как выживаемость после такого вида лечения крайне низка. Медикаментозную терапию применяют в качестве вспомогательного метода лечения к основному – оперативному.
Для купирования болей применяются болеутоляющие средства в виде наркотических (промедол) и ненаркотических (анальгин, баралгин и др.) анальгетиков.
Для снижения секреторной активности поджелудочной железы и создания для неё «функционального покоя» показаны антисекреторные препараты.
Главный залог успешного лечения, особенно стерильного панкреонекроза, адекватная антибиотикотерапия. Антибиотики подбираются индивидуально с учётом переносимости препарата, возраста и пола больного, его веса. Предпочтение отдают антибиотикам широкого спектра действия последних поколений либо комбинации антибактериальных средств, которые перекрывают весь спектр патогенных микроорганизмов.
Хирургическое лечение. Проводится по показаниям в качестве основного метода лечения и в случае безуспешности консервативной терапии. В ходе операции хирург удаляет часть поражённого органа или весь орган целиком, в зависимости от распространённости некроза.
Важно! Операция – это крайняя мера лечения, которая проводится исключительно для спасения жизни пациента.
Прогноз и реабилитация
Прогноз для жизни, здоровья и работоспособности больного сомнительный, во многих случаях неблагоприятный. По статистике даже те пациенты, которые получают консервативное лечение, погибают в 50% случаев, а при невылеченном панкреонекрозе – в 100%. Реабилитация после операции занимает несколько месяцев и требует от больного неукоснительного соблюдения диеты и ведение правильного образа жизни.
Полезное видео: Операция на поджелудочной железе
Питание после удаления поджелудочной железы
Оперированные пациенты должны понимать, что удаление железы влечёт за собой серьёзные последствия для здоровья и пищеварения. Железа перестаёт выполнять свои функции, а значит, наблюдаются серьёзные гормональные сбои и нарушения пищеварения.
Для коррекции этого состояния пациент должен пожизненно получать экзогенный инсулин и ферментные препараты для заместительной терапии. Продумывать свой рацион питания и составлять его таким образом, чтобы в день было не меньше 5 приёмов пищи.
Всю блюда отваривают или готовят на пару. По вкусу еда должна быть нейтральной: не сладкой, не кислой, не солёной, не горячей и не холодной. Курение, спиртные напитки и раздражающая пища строго запрещены. Делайте упор на некалорийные овощные блюда, супы и каши. Уберите свежий хлеб и сдобные хлебобулочные изделия. Что касаемо мяса, то тут предпочтение на стороне нежирных сортов: кролик, курица, идейка и др.
Из напитков предпочтение отдают компотам, морсам, киселю, полезен чай и кисломолочные напитки. О свежем молоке и газировках стоит позабыть навсегда.