Сахарный Болезни диагностика и лечение
Сахарный диабет — лечение и профилактика
05.12.2016 лечение 14,553 Просмотры
Сахарный диабет — патология, при которой нарушается баланс углеводов и воды в организме. В основе заболевания — дисфункция поджелудочной железы, основная задача которой – выделение инсулина, необходимого для доставки к клеткам организма глюкозы. Глюкоза нужна для нормального функционирования клеток. Инсулин принимает участие в процессе преобразования сахара в глюкозу, которая депонируется в крови и выводится вместе с мочой. Когда происходят нарушения в работе поджелудочной железы, возникают сбои в водном обмене.
Вода перестает удерживаться тканями и выводится почками. При появлении сахарного диабета инсулин вырабатывается в недостаточных количествах, показатели сахара и глюкозы в крови повышаются, и клетки организма испытывают дефицит глюкозы.
Диабет запускает цепную реакцию нарушения всей картины обмена веществ в организме, а это значительно снижает качество жизни и оказывает влияние на трудоспособность.
Поджелудочная железа
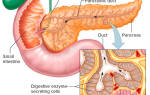
Поджелудочная железа располагается в брюшной полости за желудком на уровне 1-го – 2-го поясничных позвонков. Она имеет альвеолярно-трубчатое строение и состоит из головки (ширина от 5-ти см, толщина – 1,5-3 см), тела (ширина – 1,75-2,5 см) и хвоста (длина 3,5 см, ширина – 1,5 см). Головку охватывает 12-перстная кишка, изогнутая вокруг нее подковообразно. Между ними пролегает борозда, в ней находится воротная вена. Поджелудочная железа кровоснабжается поджелудочно-двенадцатиперстными артериями, а отток крови осуществляет воротная вена.
В поджелудочной железе есть передняя, задняя и нижняя поверхности. Задняя поверхность соседствует с брюшной аортой и позвоночником, нижняя поверхность располагается чуть ниже корня поперечной ободочной кишки, передняя – соседствует с задней стенкой желудка. Хвост, имеющий форму конуса, загнут вверх и влево и подходит к селезенке. Также железа имеет верхний, передний и нижний края.
Поджелудочная железа состоит из двух типов ткани: эндокринной и экзокринной. Основу этих тканей составляют ацинусы, которые разделены между собой соединительной тканью. У каждого ацинуса есть свой выводной проток. Они образуют общий выводной проток, проходящий вдоль всей железы, и заканчивается он в 12-перстной кишке, вливаясь в желчный проток. Между ацинусами находятся островки Лангерганса, которые выделяют инсулин и глюкагон, вырабатываемый бета-клетками. Свои выводные протоки у островков отсутствуют, но они обильно пронизаны кровеносными сосудами, поэтому свой секрет они поставляют непосредственно в кровь.
Два типа болезни
Различают два типа сахарного диабета:
Сахарный диабет 1-го типа (инсулинозависимый)
Наблюдается диабет 1 типа чаще у молодых людей в возрасте до сорока лет. Часто возникает после перенесенного вирусного заболевания или сильного стресса. Течение тяжелое, требует применения инсулина внутривенно. В организме образуются антитела, уничтожающие клетки поджелудочной железы. Полное излечение невозможно, но восстановить функционирование поджелудочной железы можно при правильном питании и создании благоприятных условий.
Сахарный диабет 2-го типа (инсулиннезависимый)
Как правило, диабет 2 типа возникает у людей тучных, старше сорока лет. Клетки организма утрачивают способность воспринимать инсулин вследствие избытка в них питательных веществ. Первый шаг — назначить диету. Инсулин назначают выборочно.
Причины возникновения сахарного диабета:
- ожирение;
- возраст;
- вирусные заболевания (краснуха, эпидгепатит, грипп, ветряная оспа);
- заболевания, вызывающие дисфункцию бета-клеток (рак поджелудочной железы, панкреатит и др.);
- нервный стресс;
- наследственность.
Выделяют т.н. группу риска. Это люди с заболеваниями, которые могут вызвать возникновение сахарного диабета.
Симптомы сахарного диабета
- неутолимая жажда;
- частые позывы к мочеиспусканию;
- слабость, сонливость;
- запах ацетона изо рта;
- усиленный аппетит на фоне резкого похудения;
- плохо заживающие раны;
- наличие грибка, фурункулов, кожный зуд.
Диагностика сахарного диабета
Для диагностики сахарного диабета применяют как лабораторные, так и инструментальные методы:
- определение наличия гликемии натощак;
- электролитная картина крови;
- общий анализ мочи с показателем уровня содержания глюкозы (глюкозурия), лейкоцитов, белка (протеинурия);
- УЗИ внутренних органов;
- тест на толерантность к сахару;
- биохимия крови;
- проба Реберга (степень поражения почек);
- ультразвуковое исследование сосудов ног (доплерография, реовазография, капилляроскопия);
- анализ мочи на ацетон (кетонурия);
- наличие гликозированного гемоглобина в крови;
- осмотр глазного дна;
- гликемический профиль (в течение суток);
- фиксация уровня инсулина эндогенной этиологии в крови;
- электрокардиограмма (картина поражения миокарда).
Для полноценной диагностики сахарного диабета пациент должен проконсультироваться у таких специалистов:
- офтальмолог;
- хирург;
- невропатолог;
- эндокринолог;
- кардиолог;
На начальных этапах диагностирования сахарного диабета, необходимо определить наличие сахара в крови. На основании этого показателя назначаются все последующие мероприятия. На сегодняшний день, после многократного пересмотра, установлены точные величины, характеризующие картину углеводного баланса в организме.
Степени сахарного диабета
Сахарный диабет имеет четыре степени тяжести. Все они характеризуются уровнем гликемии.
1-я степень сахарного диабета
Процесс компенсированный, показатель глюкозы на уровне 6-7 ммоль/л, глюкозурия не наблюдается. Протеинурия и гликозированный гемоглобин – в норме. Общее состояние удовлетворительное.
2-я степень сахарного диабета
На этом этапе процесс отчасти компенсирован, есть признаки сопутствующих осложнений. Наблюдается поражение опорно-двигательного аппарата, нервной системы, сердечно-сосудистой системы, глаз, почек. Отмечается незначительное повышение сахара в крови (7-10 ммоль/л), гликозированный гемоглобин в норме или слегка повышен. Протекает без тяжелых нарушений в работе внутренних органов.
3-я степень сахарного диабета
Болезнь неумолимо прогрессирует, медикаментозный контроль невозможен. Сахар на уровне 13-14 ммоль/л. Фиксируется устойчивая протеинурия (фиксируется белок в моче), глюкозурия (в моче отмечается присутствие глюкоза). Наблюдаются выраженные поражения внутренних органов.
Уровень гликозированного гемоглобина высокий, катастрофически снижается зрение, наблюдается существенная гипертензия. Присоединяются сильные боли в ногах на фоне снижения тактильной чувствительности.
4-я степень сахарного диабета
Развитие очень тяжелых осложнений на фоне полной декомпенсации процесса. Гликемия доходит до высоких показателей (15-25 и выше ммоль/л) и не поддается коррекции.
Тяжелая протеинурия, утрата белка. Наличие острой почечной недостаточности, появляются диабетические язвы, начинается гангрена нижних конечностей. Существует риск развития диабетической комы.
Осложнения при сахарном диабете
Диабетическая кома
- гиперосмолярная;
- кетоацидотическая;
- гипогликемическая.
Симптоматика комы проявляется и нарастает очень быстро при всех видах диабета. Наблюдается затуманивание сознания, общая заторможенность. В этом состоянии в экстренном порядке показана госпитализация.
Чаще всего встречается кетоацидотическая кома. Наблюдается сильный запах ацетона изо рта, холодный проливной пот, помрачение сознания. В крови отмечается отложение токсических продуктов обмена.
При гипогликемической коме наблюдаются холодный проливной пот и помрачение сознания. Но сахар крови – на нижней отметке (передозировка инсулина).
Остальные виды комы наблюдаются редко.
Диабетические отеки
Бывают общие и местные. Их картина зависит от тяжести поражения сердечно-сосудистой системы, возникающей при появлении сахарного диабета. Отеки – явный признак нарушения функции почек. Обширность отека прямо пропорциональна тяжести нефропатии.
Высокое (низкое) давление
Артериальная гипертензия в области плечевой артерии свидетельствует о развитии нефропатии, результатом чего является чрезмерная выработка ренина (гормона, повышающего артериальное давление). Вместе с тем, наличествует понижение артериального давления в ногах, как результат диабетической ангиопатии.
Боли в ногах
Свидетельствуют о появлении диабетической нейро-или ангиопатии. В случае ангиопатии боль возникает при любых видах нагрузки или при ходьбе. Больной делает вынужденные остановки, чтобы уменьшить их интенсивность.
При нейропатии появляются ночные боли и боли покоя. При этом снижается тактильная чувствительность, сопровождающаяся онемением. В редких случаях возникает ощущение ложного жжения.
Трофические язвы
Вслед за болями появляются трофические язвы. Они говорят о возникновении ангио-и нейропатии. Появляются язвы, как правило, на подушечках стоп и больших пальцев ног (диабетическая стопа).
При разных формах сахарного диабета характеристики раневой поверхности язв также отличаются. Также кардинально отличаются и методы, применяемые для борьбы с ними. Главная задача – сохранение конечностей, поэтому необходимо учитывать все мельчайшие симптомы.
Как правило, течение трофических язв благоприятное. Из-за сниженной чувствительности кожи (нейропатия), на фоне деформации стопы (остеоартропатия), впоследствии появляются натоптыши. Затем на их месте возникают гематомы и нагноение.
Гангрена
Гангрена возникает как следствие ангиопатии. Наблюдается поражение как мелких, так и крупных артериальных сосудов. Вначале поражается один палец стопы, затем присоединяется значительная боль и покраснение. Кожа, со временем, окрашивается в синюшный цвет, присоединяется отечность. Затем стопа становится холодной на ощупь, появляются островки некроза и волдыри.
Процесс этот необратим, поэтому показана ампутация. В некоторых случаях показана ампутация голени, так как ампутация стопы результата не дает.
Лечение сахарного диабета
Если возникает сахарный диабет 1-го типа, больному прописывают пожизненные инъекции инсулина. В последнее время, благодаря инновациям в области медицины, инсулинозависимым больным можно делать себе инъекции самостоятельно. Появились шприц-ручки и инсулиновые помпы для постоянного подкожного введения.
Если поджелудочная железа еще способна вырабатывать инсулин – назначают препараты, стимулирующие его выработку. Некоторые формы диабета 2-го типа поддаются коррекции и даже излечению благодаря диетотерапии и лечебному голоданию. Правда, риск повторного возникновения заболевания чрезвычайно высок.
Факторы риска
К заболеванию сахарным диабетом могут привести:
- малоподвижный образ жизни;
- наследственная предрасположенность;
- хронический стресс;
- избыточный вес;
- длительное применение некоторых лекарственных препаратов;
- неправильное питание, переедание.
Профилактика сахарного диабета
Главные пункты в перечне мер по предупреждению сахарного диабета – это нормализация веса, контроль калорийности принимаемой пищи и повышение двигательной активности. Эта тактика результативна не только для группы риска, но и на фоне преддиабета, когда наблюдается плохое усвоение глюкозы.
Особо важную роль в профилактике диабета играет диета. Рекомендуется исключить из рациона продукты, способствующие повышению сахара в крови. Это — белые сорта хлеба, сладости, сладкие напитки, «быстрые» каши, белый рис, пюре, жареный картофель, продукты с высоким содержанием жира.
Дозированно следует употреблять такие продукты: ржаной хлеб, зеленый горошек, свекла, изюм, абрикос, дыня, банан, картофель, киви, ананас, изделия из муки грубого помола.
Рекомендованные к употреблению продукты: отварные мясо и рыба, молочные продукты, зеленый салат, капуста, помидоры, огурцы, кабачки, натуральные соки из апельсина, вишни, груши, сливы.
Смотрите видео — как снизить уровень сахара в крови народными средствами:
Смотрите видео — сахарный диабет излечим юрий вилунас:
Сахарный диабет — причины, признаки и диагностика
Сахарный диабет
Сахарный диабет – опасная патология, которая довольно редко встречается у маленьких детей. Известно, что заболевание развивается примерно в 1 случае из 500 (если речь идет о детях младшего возраста). Заболеваемость среди подростков увеличивается в 2 раза, по сравнению с детьми младшего возраста. Патологический процесс вызван нарушением метаболизма в организме ребенка, а этому способствует нарушение выработки или усваиваемости инсулина. Патология носит эндокринный характер и имеет многочисленные специфические признаки. Заметив любое, даже самое незначительное изменение в самочувствии ребенка, необходимо как можно скорее показаться собственному врачу. В противном случае возможно развитие серьезных осложнений, которые нередко приводят к гибели маленького пациента.
Характеристика патологии
Сахарный диабет – заболевание хронической формы, сопровождающееся нарушением выработки инсулина или его плохой усваиваемостью в организме. В результате этого у пациента развивается гипергликемия (повышенное содержание сахара в крови). Сахар или его производное – глюкоза, является жизненно важным элементом для человеческого организма. Это источник энергии, питающий ткани и органы на клеточном уровне. Но, для того чтобы глюкоза проникла внутрь клетки, необходим инсулин. Когда его содержание минимально, клетки не получают достаточного количества питательных веществ, и, в результате этого не могут в полной мере выполнять собственные функции. При этом избыточное количество сахара, не проникшего через клеточную мембрану, остается в крови. Это можно определить при помощи специальных лабораторных исследований.
Выделяют 1 и 2 формы патологии. При диабете 1 типа имеет место нарушение работы поджелудочной железы, которая со временем начинает вырабатывать меньшее количество инсулина. При диабете 2 типа уровень синтеза гормона остается в норме, однако, организм не чувствителен к его действию. У детей чаще всего встречается 1 вариант развития патологии.
Сахарный диабет, причины развития
К появлению характерных признаков патологического процесса в организме приводят следующие негативные факторы:
1. Нарушение работы поджелудочной железы;
2. Отягощенная наследственность и преемственность;
3. Инфекционные заболевания (краснуха, корь, энтеровирус, ротавирусная инфекция);
4. Нарушения работы естественных защитных сил организма, когда иммунитет воспринимает клетки поджелудочной железы как инородные элементы, и начинает атаковать их, что приводит к дисфункции и разрушению органа;
5. Онкологические заболевания, поражающие гормонопродуцирующие клетки;
6. Вирусные инфекции, поражающие печень;
7. Инфекционные заболевания почек и других органов мочевыделительной системы;
8. Воспалительный процесс или травматические повреждения поджелудочной железы;
Повышают риск развития патологии следующие негативные факторы:
1. Склонность к полноте, ожирение;
2. Неправильный режим питания (переедание, ранний переход ребенка на искусственное вскармливание, частое употребление коровьего молока);
4. Бесконтрольный прием гормональных лекарственных препаратов;
5. Частые стрессы и эмоциональное переутомление;
6. Хирургические операции, перенесенные в детстве.
Сахарный диабет, клиническая картина
Первыми признаками патологии считаются:
1. Резкие изменения массы тела (снижение, либо набор веса с сохранением привычного рациона и режима питания);
2. Чувство голода и жажды, которое возникает у ребенка даже если он недавно поел;
3. Частые позывы к мочеиспусканию;
4. Нарушение режима сна, повышенная утомляемость, сонливость, слабость в дневное время;
5. Появление на коже специфических высыпаний, красных пятен, которые сильно зудят;
6. Нарушение зрения;
Клинические признаки патологии различны, в зависимости от ее разновидности.
1. Постоянная жажда, увеличение объема потребляемой жидкости;
2. Частая потребность опорожнить мочевой пузырь;
3. Сухость слизистых оболочек;
4. Хроническая усталость, физическое переутомление;
5. Незначительные изменения температуры, уровня АД;
6. Привкус металла во рту;
7. Снижение четкости зрения;
8. Частые переломы, обусловленные снижением плотности костной ткани;
9. Нарушения иммунитета, приводящие к частым инфекционным заболеваниям;
10. Нарушение процесса регенерации кожи, в результате чего даже самые незначительные повреждения заживают довольно долго;
11. Увеличение веса при снижении аппетита;
12. Зуд и появление опрелостей в паховой зоне;
13. Специфический запах изо рта.
1. Сухость кожи, изменение ее окраса (бледность, синюшность);
2. Сильная жажда и голод;
3. Повышенное потоотделение;
4. Слабость, сонливость, ухудшение общего состояния организма;
5. Резкое уменьшение массы тела при хорошем аппетите;
6. Дурной запах изо рта (чаще всего, пахнет ацетоном);
7. Частое и скудное мочеиспускание, ложные позывы;
8. Появление ряби в глазах;
9. Нарушение работы иммунной системы, частые заболевания инфекционного характера;
10. Боли в животе;
11. Приступы мигрени;
12. Кожный зуд, развитие покраснений, шелушений;
13. Нарушение режимов сна и бодрствования, неустойчивое эмоциональное состояние;
Указанные симптомы возникают у детей различного возраста, однако, наиболее опасно, когда это происходит с ребенком-грудничком. Хотя случаи заболеваний у детей этой возрастной категории крайне редки.
Диагностика сахарного диабета
Прежде чем поставить правильный диагноз, нужно тщательно осмотреть ребенка, и при возможности, опросить его на предмет возможных проблем. Определяются температурные показатели и уровень артериального давления. Важно провести лабораторные исследования, такие как анализ крови на содержание сахара, гормонов, иммунных антител.
Способы лечения сахарного диабета
К большому сожалению, полностью избавиться от патологии невозможно, современная медицина позволяет лишь снизить интенсивность симптомов. Обязательный этап – медикаментозная терапия, предполагающая использование лекарственных препаратов следующих групп:
1. Препараты инсулина в форме инъекций. Действие таких средств довольно непродолжительно, поэтому ребенку необходимо делать уколы несколько раз в день (следуя разработанной врачом схеме);
2. Средства, позволяющие снизить содержание сахара в крови;
3. Гепатопротекторы, защищающие печень от разрушительного воздействия;
4. Желчегонные препараты, способствующие нормализации работы поджелудочной железы;
5. Витаминные комплексы для укрепления детского иммунитета.
Ребенка необходимо приучить измерять показатели сахара при помощи специального аппарата – глюкометра. Делать это необходимо 3-4 раза в день натощак и затем после каждого приема пищи.
Не менее важным моментом в диагностировании заболевания является соблюдение правильного режима питания. Так, ребенок, страдающий сахарным диабетом, не должен употреблять сладости, полуфабрикаты, газированные напитки, крепкий чай, кофе, какао. Рекомендуется ограничить потребление продуктов, богатых углеводами (картофель, бананы, макаронные изделия, финики, изюм, гречневая каша, мармелад и кукуруза).
При тяжелом течении заболевания, когда консервативная терапия не дает положительного результата, ребенку назначают хирургическую операцию. В ходе нее частично или полностью удаляется поджелудочная железа, на ее место трансплантируют донорский орган. Операция является довольно сложной и может привести к серьезным осложнениям.
Сахарный диабет: классификация, причины, осложнения, диагностика, лечение
Заболевание приводит к нарушению всех видов обмена веществ, поражению сосудов, нервной системы, а также других органов и систем.
Сахарный диабет — это эндокринное заболевание, характеризующееся хроническим повышением уровня сахара в крови вследствие абсолютного или относительного дефицита инсулина — гормона поджелудочной железы. Заболевание приводит к нарушению всех видов обмена веществ, поражению сосудов, нервной системы, а также других органов и систем.
Классификация
- Инсулинзависимый диабет (сахарный диабет 1 типа) развивается в основном у детей и молодых людей;
- Инсулиннезависимый диабет (сахарный диабет 2 типа) обычно развивается у людей старше 40 лет, имеющих избыточный вес. Это наиболее распространенный тип болезни (встречается в 80-85% случаев);
- Вторичный (или симптоматический) сахарный диабет;
- Диабет беременных.
Диабет, обусловленный недостаточностью питания
При сахарном диабете 1 типа имеется абсолютный дефицит инсулина, обусловленный нарушением работы поджелудочной железы.
При сахарном диабете 2 типа отмечается относительный дефицит инсулина. Клетки поджелудочной железы при этом вырабатывают достаточно инсулина (иногда даже повышенное количество). Однако на поверхности клеток блокировано или уменьшено количество структур, которые обеспечивают его контакт с клеткой и помогают глюкозе из крови поступать внутрь клетки. Дефицит глюкозы в клетках является сигналом для еще большей выработки инсулина, но это не дает эффекта, и со временем продукция инсулина значительно снижается.
Причины
Основной причиной сахарного диабета 1 типа является аутоиммунный процесс, обусловленный сбоем иммунной системы, при котором в организме вырабатываются антитела против клеток поджелудочной железы, разрушающие их. Главным фактором, провоцирующим возникновение диабета 1 типа, является вирусная инфекция (краснуха, ветряная оспа, гепатит, эпидемический паротит (свинка) и т.д.) на фоне генетической предрасположенности к этому заболеванию.
Основных факторов, провоцирующих развитие сахарного диабета 2 типа два: ожирение и наследственная предрасположенность:
- Ожирение. При наличии ожирения I ст. риск развития сахарного диабета увеличивается в 2 раза, при II ст. — в 5 раз, при III ст. — более, чем в 10 раз. С развитием заболевания более связана абдоминальная форма ожирения — когда жир распределяется в области живота.
- Наследственная предрасположенность. При наличии сахарного диабета у родителей или ближайших родственников риск развития заболевания возрастает в 2-6 раз.
Инсулиннезависимый диабет развивается постепенно и отличается умеренной выраженностью симптомов.
Причинами так называемого вторичного диабета могут быть:
- заболевания поджелудочной железы (панкреатит, опухоль, резекция и т.д.);
- заболевания гормональной природы (синдром Иценко-Кушинга, акромегалия, диффузный токсический зоб, феохромоцитома);
- воздействие лекарств или химических веществ;
- изменение рецепторов инсулина;
- определенные генетические синдромы и т.д.
Отдельно выделяют сахарный диабет беременных и диабет, обусловленный недостаточностью питания.
Что происходит?
Какова бы ни была причина возникновения диабета, следствие одно: организм не может в полной мере использовать глюкозу (сахар), поступающую с пищей и запасать ее избыток в печени и мышцах. Неиспользованная глюкоза в избыточном количестве циркулирует в крови (частично выводится с мочой), что неблагоприятно влияет на все органы и ткани. Так как поступление глюкозы в клетки недостаточно, в качестве источника энергии начинают использоваться жиры. В результате в повышенном количестве образуются токсичные для организма и особенно для головного мозга вещества, называемые кетоновыми телами, нарушается жировой, белковый и минеральный обмен.
Симптомы сахарного диабета:
- жажда (больные могут выпивать 3-5 л и более жидкости в сутки);
- учащенное мочеиспускание (как днем, так и ночью);
- сухость во рту;
- общая и мышечная слабость;
- повышенный аппетит;
- зуд кожи (особенно в области гениталий у женщин);
- сонливость;
- повышенная утомляемость;
- плохо заживающие раны;
- резкое похудание у больных с сахарным диабетом 1 типа;
- ожирение у больных с сахарным диабетом 2 типа.
Как правило, сахарный диабет 1 типа (инсулинзависимый) развивается быстро, иногда внезапно. Инсулиннезависимый диабет развивается постепенно и отличается умеренной выраженностью симптомов.
Осложнения сахарного диабета:
- сердечно-сосудистые заболевания (атеросклероз сосудов, ишемическая болезнь сердца, инфаркт миокарда);
- атеросклероз периферических артерий, в том числе артерий нижних конечностей;
- микроангиопатия (поражение мелких сосудов) нижних конечностей;
- диабетическая ретинопатия (снижение зрения);
- нейропатия (снижение чувствительности, сухость и шелушение кожных покровов, боли и судороги в конечностях);
- нефропатия (выделение с мочой белка, нарушение функций почек);
- диабетическая стопа — заболевание стоп (язвы, гнойно-некротические процессы) на фоне поражения периферических нервов, сосудов, кожи, мягких тканей;
- различные инфекционные осложнения (частые гнойничковые поражения кожи, грибки ногтей.и т.д.);
- комы (диабетическая, гиперосмолярная, гипогликемическая).
Сахарный диабет первого типа иногда проявляется резким ухудшением состояния с выраженной слабостью, болями в животе, рвотой, запахом ацетона изо рта. Это обусловлено накоплением в крови токсичных кетоновых тел (кетоацидоз). Если быстро не устранить это состояние, больной может потерять сознание — диабетическая кома — и умереть. Коматозное состояние может также наступить при передозировке инсулина и резком снижении уровня глюкозы крови — гипогликемическая кома.
Для предупреждения развития осложнений сахарного диабета необходимо постоянное лечение и тщательный контроль уровня сахара в крови.
Диагностика и лечение
Больные сахарным диабетом обязательно должны состоять на учете у врача-эндокринолога.
Для диагностики сахарного диабета выполняют следующие исследования.
- Анализ крови на глюкозу: натощак определяют содержание глюкозы в капиллярной крови (кровь из пальца).
- Проба на толерантность к глюкозе: натощак принимают около 75 г глюкозы, растворенной в 1-1,5 стаканах воды, затем определяют концентрацию глюкозы в крови через 0.5, 2 часа.
- Анализ мочи на глюкозу и кетоновые тела: обнаружение кетоновых тел и глюкозы подтверждает диагноз диабета.
- Определение гликозилированного гемоглобина: его количество значительно повышается у больных сахарным диабетом.
- Определение инсулина и С-пептида в крови: при первом типе сахарного диабета количество инсулина и С-пептида значительно снижается, а при втором типе возможны значения в пределах нормы.
Лечение сахарного диабета включает:
- специальную диету: необходимо исключить сахар, спиртные напитки, сиропы, пирожные, печенья, сладкие фрукты. Пищу нужно принимать небольшими порциями, лучше 4-5 раз в день. Рекомендуются продукты, содержащие различные сахарозаменители (аспартам, сахарин, ксилит, сорбит, фруктоза и др.).
- ежедневное применение инсулина (инсулинотерапия) — необходимо больным сахарным диабетом первого типа и при прогрессировании диабета второго типа. Препарат выпускается в специальных шприц-ручках, с помощью которых легко делать уколы. При лечении инсулином необходимо самостоятельно контролировать уровень глюкозы в крови и моче (с помощью специальных полосок).
- применение таблеток, способствующих снижению уровня сахара в крови. Как правило, с таких препаратов начинают лечение сахарного диабета второго типа. При прогрессировании заболевания необходимо назначение инсулина.
Людям, страдающим сахарным диабетом, полезны физические упражнения. Лечебную роль оказывает и снижение веса у пациентов с ожирением.
Лечение сахарного диабета проводится пожизненно. Самоконтроль и точное выполнение рекомендаций врача позволяют избежать или значительно замедлить развитие осложнений заболевания.
«Сладкая» болезнь – причины, симптомы, профилактика сахарного диабета
Рассказываем о механизмах развития, симптомах, критериях постановки диагноза, лечении и профилактике заболевания.
В начале 20-го века человек в среднем съедал 1 кг сахара в год. В 2010 году эта цифра составила 90 кг. Однако во всем мире растет число людей, не переносящих и не усваивающих глюкозу, крайняя форма проявления этого – сахарный диабет. В 2006 году ВОЗ призвала все страны объединиться в борьбе с заболеванием. В России в 2014 году зарегистрировано более 4 млн пациентов с СД, но эндокринологи считают, что их гораздо больше, так как болезнь долго протекает в скрытой форме.
Что такое сахарный диабет
Сахарный диабет – хроническое заболевание эндокринной системы, при котором глюкоза не поступает в клетки организма. При СД наблюдается парадоксальная ситуация: в крови концентрация глюкозы высокая (в тяжелых случаях достигает 20–30 ммоль/л, при норме 6 ммоль/л), но ткани организма находятся в состоянии углеводного голода.
Причины такого нарушения обмена веществ различны. Сахарный диабет возникает при недостаточном синтезе собственного инсулина, вызванном поражением эндокринных клеток поджелудочной железы. СД развивается и при достаточной концентрации инсулина в крови, но невосприимчивости к нему клеток организма из-за нарушения работы рецепторов глюкозы и инсулина. Возможно и сочетание обоих причин.
Как усваивается глюкоза у здорового человека
Всасывание глюкозы в кровь вызывает выброс клетками поджелудочной железы инсулина. Этот гормон выполняет много функций, но основная из них – активация белков-транспортеров глюкозы на клеточной мембране, благодаря чему сахар поступает в клетки, и концентрация глюкозы в крови снижается.
Что происходит при сахарном диабете
При СД глюкоза не может пройти через клеточную мембрану, как бы ее много не было в крови. Находясь в условиях энергетического голодания клетки вынуждены использовать в качестве источника энергии продукты распада жиров и белков. Заболевание часто называют – «голод среди изобилия». В чем же причины?
- Низкая концентрация инсулина в крови, вызванная снижением его синтеза клетками поджелудочной железы – диабет I типа.
- Невосприимчивость к инсулину транспортеров глюкозы и клеточных рецепторов при нормальной или даже повышенной концентрации гормона (т.н. инсулинорезистентность) – диабет II типа.
Диабет I и II типа – чем они отличаются
| Признаки | СД I (инсулинозависимый) | CД II (инсулинонезависимый) |
| Частота встречаемости | 10–25% | 75–90% |
| Возраст больных | Дети и взрослые до 30–40 лет | Взрослые старше 30 лет |
| Пол пациентов | Преимущественно мужчины | Преимущественно женщины |
| Масса больных | Нормальная или пониженная | В большинстве случаев значительно выше нормы |
| Чувствительность к инсулину | Нормальная | Снижена |
| Начало заболевание | Острое, с быстрым нарастанием симптомов | Постепенное, характерно скрытое течение |
| Антитела к инсулину и клеткам поджелудочной железы | Есть | Нет |
| Концентрация инсулина | Всегда ниже нормы | В начальной стадии заболевания – нормальная или высокая, по мере прогрессирования болезни снижается. |
| Методы лечения | Пожизненное введение инсулина | Прием лекарственных препаратов, снижающих сахар в крови. Диетотерапия. В тяжелых случаях – введение инсулина. |
Другие виды диабета бывают?
Диабет I и II типа встречаются в популяции наиболее часто. Однако в последние десятилетие эндокринологи выделили еще несколько типов заболевания. Самые значимые из них:
- LADA (Latent Autoimmune Diabetes of Adults). Латентный аутоиммунный диабет взрослых. Часто называют диабетом 1,5 типа. Протекает под маской диабета 2 типа, что часто приводит к ошибочному диагнозу и лечению, но по механизму развития аналогичен СД I. Как правило, больные в отличие от СД II имеют нормальную массу тела. Встречается в возрасте 30–60 лет. Лечение – инъекции инсулина.
- MODY (Maturity-Onset Diabetes of the Young). Расшифровывается как диабет взрослого типа у молодых. При этой форме болезни имеется мутация в ДНК бета-клеток поджелудочной железы. Заболевание передается по наследству и манифестирует в детском возрасте. Характерно мягкое течение. Больным необходима инсулинотерапия.
Симптомы сахарного диабета, или как понять, что глюкозы в крови слишком много?
Проявления СД часто не принимают всерьез, связывая их со стрессом, усталостью, возрастом. Обязательно обратитесь к врачу, если у вас есть следующие симптомы:
- Сухость во рту, постоянная жажда, потребление воды более 3 литров в сутки.
- Обильно и частое мочеиспускание (полиурия), походы в туалет в ночное время (никтурия).
- Зуд кожи и слизистых.
- Гнойничковые поражения кожи, фурункулез.
- Повышенный аппетит.
- Беспричинное похудение.
- Слабость, сонливость.
Глюкоза – питание для мозга. Почему же плохо, если ее концентрация в крови высокая?
Любое вещество в очень высокой концентрации становится ядом. Верно это и для глюкозы. В первую очередь от гипергликемии страдают сосуды. Связываясь с белками клеточных мембран эндотелия сосудов, сахар нарушает их функцию. Следствие этого – поражение капилляров всего организма. В результате развивается:
- ретинопатия – поражение сетчатки глаз, грозящее снижением зрения и слепотой;
- нефропатия – нарушение работы капилляров почечных клубочков, приводящее к прогрессированию артериальной гипертензии и развитию почечной недостаточности;
- микроангиопатия сосудов ног – развитие хромоты, в тяжелых случаях гангрены;
- полинейропатия – поражение нервных окончаний верхних и нижних конечностей, проявляющееся нарушением чувствительности и хроническими болями.
Помимо этого, СД ухудшает течение и прогноз артериальной гипертензии и возрастного атеросклероза.
Каким образом ставится диагноз?
Если вы обнаружили у себя симптомы сахарного диабета, то вам необходимо определить уровень глюкозы натощак. Желательно сделать его в лаборатории, так как определение с помощью портативного домашнего глюкометра чревато большими погрешностями.
Анализ на сахар показал значение выше нормы или при нормальной концентрации глюкозы симптомы СД сохраняются – важно обратиться к эндокринологу и пройти полное обследование углеводного обмена. Надо будет сдать следующие анализы:
- Кровь на сахар натощак – показывает наличие гипергликемии.
- Определение толерантности к глюкозе (так называемая сахарная кривая) – оценивает ответ организма на сахарную нагрузку.
- Анализ на гликированный гемоглобин – позволяет оценить среднюю концентрацию глюкозы в крови за последние 3 месяца. Этот тест также маркер эффективности лечения диабета.
- Определение концентрации инсулина и С-пептида (предшественник инсулина) –тест необходим для определения типа диабета.
- Анализ крови на наличие специфических антител к инсулину и клеткам поджелудочной железы – подтверждение СД I типа.
Маркеры сахарного диабета:
- концентрация глюкозы в венозной крови натощак 7 ммоль/л и выше;
- через 2 часа после сахарной нагрузки 11 ммоль/л и выше;
- случайное определение 11 ммоль/л и выше;
- уровень гликированного гемоглобина 6,5% и более.
Гликемия в венозной крови натощак в диапазоне от 6,1–7 ммоль/л и уровень гликированного гемоглобина 5,7–6,1% – основание предположить наличие преддиабета. Это состояние проявляется либо повышением концентрации сахара натощак (и его нормальным содержанием после еды), либо нарушением толерантности к глюкозе – 7,8–11 ммоль/л через 2 часа после сахарной нагрузки. Преддиабет обратим, для возврата к нормальным показателям необходимо снизить массу тела и соблюдать предписанную врачом диету.
Как лечится диабет?
К сожалению, на современном этапе развития медицины диабет неизлечим. Основная цель терапии СД – добиться нормального и стабильного уровня глюкозы в крови, что предотвращает развитие осложнений.
При СД I типа поджелудочная железа не синтезирует инсулин, поэтому единственная возможность обеспечить усвоение глюкозы клетками – пожизненные инъекции гормона, который получают с помощью методов биотехнологии. Главная составляющая успешной компенсации заболевания – обучение больного регулярному самоконтролю и точному расчету необходимой дозы инсулина. Жестких ограничений в питании нет.
Сахарный диабет II типа – мультифакторная патология. Развитие болезни – результат одновременного действия различных причин. Среди них: избыточный вес, высокоуглеводное питание, малоподвижный образ жизни, наследственная предрасположенность. На генетику организма повлиять нельзя, но изменение образа жизни по силам любому человеку. Первые рекомендации врача при СД II типа:
- Снижение массы тела.
- Диета. В приоритете исключение быстрых легкоусвояемых углеводов, дающих большую нагрузку на поджелудочную железу.
- Регулярные, посильные физические нагрузки.
При недостаточной коррекции уровня глюкозы назначаются лекарственные препараты, снижающие сахар в крови.
Что делать, чтобы не заболеть?
Сахарный диабет II типа – заболевание для которого давно доказана эффективность профилактики. В чем она заключается? Все просто:
- Контроль за весом. Доказано, что уменьшение объема жировых отложений, особенно висцерального жира на талии на 5–10% – уменьшает инсулинорезистентность и уровень глюкозы в крови.
- Соблюдение диеты. Основная цель – исключить из питания легкоусвояемые углеводы, которые резко поднимая уровень сахара в крови, стимулируют продукцию инсулина. В последние годы большую популярность (подтвержденную клиническими исследованиями) набирает низкоуглеводная диета, основанная на резком уменьшении доли углеводов в рационе при увеличении содержания жиров.
- Физическая нагрузка. Помимо помощи в снижении веса, физическая нагрузка облегчает поступление глюкозы в мышцы, уменьшая тем самым ее концентрацию в крови.
Сахарный диабет неизлечим, однако правильный подбор терапии, самоконтроль и изменение образа жизни позволяет достигнуть компенсации заболевания и избежать развития осложнений. Поэтому важно не пропустить первые симптомы болезни и вовремя пройти полное обследование.
Анастасия Хомякова, врач диагностической лаборатории
Сахарный диабет: виды, симптомы и профилактика заболевания
Наша справка
Сахарный диабет – это хроническое заболевание, которое развивается вследствие абсолютной или относительной недостаточности гормона поджелудочной железы инсулина. Он необходим, чтобы доносить до клеток организма глюкозу, которая поступает в кровь из пищи и обеспечивает ткани энергией. При нехватке инсулина или нечувствительности к нему тканей организма уровень глюкозы в крови повышается – это состояние называется гипергликемия. Оно опасно практически для всех систем организма.
Важно
Существует две разновидности сахарного диабета, которые при определенной схожести имеют существенные отличия.
Сахарный диабет второго типа, как правило, развивается после 30–40 лет у людей, имеющих избыточный вес. При этом поджелудочная железа вырабатывает инсулин, но клетки организма не могут правильно на него реагировать, их чувствительность к инсулину снижена. Из-за этого глюкоза не может проникнуть в ткани и накапливается в крови.
Со временем при диабете второго типа может снижаться и продукция инсулина, так как длительно существующий высокий уровень глюкозы крови пагубно действует на клетки, которые его вырабатывают.
Проверьте себя
Существует несложный тест, позволяющий сориентироваться в том, есть ли у вас симптомы диабета. Согласие даже с одним из предложенных высказываний – повод обратиться к врачу-эндокринологу.
1. Сколько ни утоляю жажду, никак не могу напиться.
2. Из-за частых позывов к мочеиспусканию испытываю неудобства, когда приходится надолго отлучиться из дома.
3. Высохшие капли мочи оставляют на белье плотные белые пятна, напоминающие следы от крахмала.
4. Меня одолевают слабость и сонливость.
5. Отмечаю ухудшение зрения: контуры предметов расплываются, как будто смотрю сквозь туман.
6. Периодически возникает ощущение мурашек, онемение и покалывание в ладонях и подошвах.
7. Никак не могу избавиться от прыщей.
8. У меня очень сухая кожа, плохо заживают порезы и царапины.
9. Беспокоит кожный зуд, особенно в области промежности.
10. В последние месяцы сбросил (а) 3–5 кг и более, не прикладывая к этому ни малейших усилий;
11. Ем и не могу наесться, постоянно испытываю сильный голод.
Однако важно учесть, что классические признаки диабета, описанные здесь, – жажда, сухость во рту, кожный зуд, увеличение объема выделяемой мочи, похудание, нарушение зрения – проявляются не в начале заболевания, а лишь когда недостаточность инсулина принимает серьезный характер. Поэтому, по оценке специалистов, на одного выявленного больного диабетом в России приходится три-четыре человека, которые не подозревают об уже имеющейся у них болезни.
Чтобы можно было своевременно начать лечение, каждому человеку после 45 лет необходимо раз в год сдавать анализ для определения уровня глюкозы в крови натощак. Если же человек входит в группу риска, данный анализ нужно проводить чаще, а в дополнение к нему проходить еще тест с пищевой нагрузкой либо тест на толерантность к глюкозе.
Еще одним важным анализом является определение гликированного гемоглобина. Он способен показать, каким был средний уровень глюкозы в крови в последние три месяца.
Факторы риска
Привести к развитию диабета могут:
- Наследственная предрасположенность. В семье, где отец страдает диабетом 1‑го типа, вероятность развития заболевания у ребенка – 5–10%. Если таким типом диабета больна мать, риск наполовину меньше – 2–2,5%. Брат или сестра – 5%. Когда больны двое детей, опасность приобрести диабет для третьего ребенка возрастает до 10%.
Если оба родителя страдают диабетом 2‑го типа, риск развития такого же типа заболевания у их детей после 40 лет увеличивается до 65–70%. - Переедание и несбалансированное питание с обилием калорийной, рафинированной пищи.
- Избыточный вес.
- Малоподвижный образ жизни.
- Хронический стресс.
- Длительное использование некоторых лекарственных препаратов (мочегонных, гормональных, салицилатов, цитостатиков и т. д.).
Лечение
При сахарном диабете 1‑го типа важнейшей частью терапии являются инъекции инсулина, которые больной должен делать всю свою жизнь. В последние годы делать их стало удобнее благодаря появлению дозирующих шприц-ручек. Другая полезная разработка – инсулиновые помпы непрерывного подкожного введения, самые современные из которых имеют систему оповещения о слишком низком или слишком высоком уровне глюкозы в крови у больного и способны автоматически корректировать дозу инсулина.
Если недостаточность поджелудочной железы не полная, могут применяться препараты, которые стимулируют выработку в организме больного собственного инсулина.
При диабете 2‑го типа назначают лекарства, которые устраняют инсулинрезистентность – невосприимчивость организма к инсулину. Если показатель глюкозы крови превышает допустимую норму на фоне длительного лечения максимальными дозами таких препаратов, пациент должен получать заместительную терапию препаратами инсулина.
Профилактика
Чтобы избежать развития сахарного диабета 2‑го типа, важно нормализовать вес, ограничить калорийность рациона, повысить двигательную активность. Такая тактика дает хорошие результаты не только у здоровых людей, имеющих факторы риска, но и на этапе преддиабета, когда болезнь еще не наступила, но глюкоза уже плохо усваивается.
Если в это время грамотно выстроить тактику поведения, в 50–60% человек может избежать развития недуга.
«АиФ» рекомендует
Важную роль в компенсации сахарного диабета играет диета. Выбор продуктов для человека, страдающего этим заболеванием, можно сравнить с принципом светофора.
Красный свет – это продукты, которые приводят к резкому повышению уровня глюкозы в крови. К ним относятся белый хлеб, булочки, сладости, пиво, квас, кола, лимонад, сладкие соки, каши быстрого приготовления, белый рис, жареный картофель и пюре. Также в эту группу входят жирные продукты. Жир – самый калорийный компонент пищи, поэтому, злоупотребляя им, вы рискуете набрать вес. А животные жиры плохо влияют на сердце, а оно при диабете и без того под ударом.
Желтый свет – продукты, которые повышают уровень глюкозы в крови не так резко, их можно употреблять, но в разумных количествах. Это – ржаной хлеб и изделия из муки грубого помола, свекла, морковь, зеленый горошек, изюм, ананас, банан, дыня, абрикос, киви, картофель.
Одним из самых опасных состояний при сахарном диабете является гипогликемия – снижение глюкозы в крови ниже 2,8 ммоль/л. Она может возникать в том случае, если больной неточно рассчитал необходимую ему дозу препаратов, снижающих уровень глюкозы.
При первых же ее симптомах (острое чувство голода, потливость, дрожь в руках или ногах, слабость, головокружение) нужно незамедлительно принять 20–30 г чистой глюкозы или других быстроусвояемых углеводов.
Поэтому каждый диабетик, выходя из дома даже ненадолго, должен иметь при себе 3–4 кусочка сахара или маленький пакет сока.
| Препараты |
|---|
| Препараты сульфонилмочевины |
| Блокаторы ДПП‑4 |
| Другие таблетированные препараты для лечения сахарного диабета |
| Комбинированные препараты для лечения сахарного диабета |
| Витаминно-минеральные комплексы и растительные препараты, применяющиеся при сахарном диабете |
| Инсулины |
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.