Поджелудочная железа вырабатывает гормоны и ферменты
Гормоны поджелудочной железы и их функции в организме
Поджелудочная железа – важная составляющая пищеварительной системы человека. Она является главным поставщиком ферментов, без которых невозможно полноценное переваривание белков, жиров и углеводов. Но выделением панкреатического сока ее деятельность не ограничивается. Особые структуры железы – островки Лангерганса, которые выполняют эндокринную функцию, секретируя инсулин, глюкагон, соматостатин, панкреатический полипептид, гастрин и грелин. Гормоны поджелудочной железы участвуют во всех видах обмена, нарушение их выработки ведет к развитию серьезных заболеваний.
Эндокринная часть поджелудочной железы
Клетки поджелудочной железы, синтезирующие гормональноактивные вещества, называются инсулоцитами. Они расположены в железе скоплениями – островками Лангерганса. Общая масса островков составляет всего 2% от веса органа. По строению различают несколько типов инсулоцитов: альфа, бета, дельта, РР и эпсилон. Каждая разновидность клеток способна образовывать и секретировать определенный вид гормонов.
Какие гормоны вырабатывает поджелудочная железа
Перечень панкреатических гормонов обширный. Одни описаны очень подробно, а свойства других изучены еще недостаточно. К первым относится инсулин, считающийся самым изученным гормоном. К представителям биологически активных веществ, исследованных недостаточно, можно отнести панкреатический полипептид.
Инсулин
Особые клетки (бета-клетки) островков Лангерганса поджелудочной железы синтезируют гормон пептидной природы, получивший название инсулин. Спектр действия инсулина широк, но основное его назначение – понижение уровня глюкозы в плазме крови. Влияние на обмен углеводов реализуется благодаря способности инсулина:
- облегчать поступление глюкозы в клетку путем повышения проницаемости мембран;
- стимулировать усвоение глюкозы клетками;
- активировать образование в печени и мышечной ткани гликогена, являющегося основной формой хранения глюкозы;
- подавлять процесс гликогенолиза – расщепления гликогена до глюкозы;
- тормозить глюконеогенез – синтезирование глюкозы из белков и жиров.
Но не только метаболизм углеводов является сферой приложения гормона. Инсулин способен влиять на белковый и жировой обмен через:
- стимуляцию синтеза триглицеридов и жирных кислот;
- облегчение поступления глюкозы в адипоциты (жировые клетки);
- активизацию липогенеза – синтеза жиров из глюкозы;
- торможение липолиза – расщепления жиров;
- угнетение процессов распада белка;
- повышение проницаемости клеточных мембран для аминокислот;
- стимуляцию синтеза белка.
Инсулин обеспечивает ткани запасами потенциальных источников энергии. Его анаболический эффект приводит к увеличению депо белка и липидов в клетке и определяет роль в регуляции процессов роста и развития. Кроме того, инсулин влияет на водно-солевой обмен: облегчает поступление калия в печень и мышцы, способствует удержанию воды в организме.
Главным стимулом образования и секреции инсулина является рост уровня глюкозы в сыворотке крови. К увеличению синтеза инсулина также приводят гормоны:
- холецистокинин;
- глюкагон;
- глюкозозависимый инсулинотропный полипептид;
- эстрогены;
- кортикотропин.
Поражение бета-клеток ведет к нехватке или отсутствию инсулина – развивается сахарный диабет 1-го типа. Кроме генетической предрасположенности, в возникновении этой формы заболевания играют роль вирусные инфекции, стрессовые воздействия, погрешности питания. Инсулинорезистентность (невосприимчивостью тканей к гормону) лежит в основе диабета 2-го типа.
Глюкагон
Пептид, производимый альфа-клетками островков поджелудочной железы, называется глюкагоном. Его действие на человеческий организм противоположно действию инсулина и заключается в повышении уровня сахара в крови. Основная задача – поддержание стабильного уровня глюкозы в плазме между приемами пищи, выполняется за счет:
- расщепления гликогена в печени до глюкозы;
- синтеза глюкозы из белков и жиров;
- угнетения процессов окисления глюкозы;
- стимуляции расщепления жиров;
- образования кетоновых тел из жирных кислот в клетках печени.
Глюкагон повышает сократительную способность сердечной мышцы, не влияя на ее возбудимость. Результатом является рост давления, силы и частоты сердечных сокращений. В стрессовых ситуациях и при физических нагрузках глюкагон облегчает скелетным мышцам доступ к энергетическим запасам и улучшает их кровоснабжение благодаря усилению работы сердца.
Глюкагон стимулирует высвобождение инсулина. При инсулиновой недостаточности содержание глюкагона всегда повышено.
Соматостатин
Пептидный гормон соматостатин, вырабатываемый дельта-клетками островков Лангерганса, существует в виде двух биологически активных форм. Он подавляет синтез многих гормонов, нейромедиаторов и пептидов.
Гормон, пептид, фермент, синтез которого снижается
Передняя доля гипофиза
Гастрин, секретин, пепсин, холецистокинин, серотонин
Инсулин, глюкагон, вазоактивный интестинальный пептид, панкреатический полипептид, бикарбонаты
Инсулиноподобный фактор роста 1
Соматостатин, кроме того, замедляет всасывание глюкозы в кишечнике, снижает секрецию соляной кислоты, моторику желудка и секрецию желчи. Синтез соматостатина возрастает при высоких концентрациях глюкозы, аминокислот и жирных кислот в крови.
Гастрин
Гастрин – пептидный гормон, кроме поджелудочной железы вырабатывается клетками слизистой оболочки желудка. По количеству аминокислот, входящих в его состав, различают несколько форм гастрина: гастрин-14, гастрин-17, гастрин-34. Поджелудочная железа секретирует в основном последний. Гастрин участвует в желудочной фазе пищеварения и создает условия для последующей кишечной фазы посредством:
- увеличения секреции соляной кислоты;
- стимуляции выработки протеолитического фермента – пепсина;
- активизации выделения бикарбонатов и слизи внутренней оболочкой желудка;
- усиления моторики желудка и кишечника;
- стимуляции секреции кишечных, панкреатических гормонов и ферментов;
- усиления кровоснабжения и активации восстановления слизистой оболочки желудка.
Стимулируют выработку гастрина, на который влияет растяжение желудка при приеме пищи, продукты переваривания белков, алкоголь, кофе, гастрин-высвобождающий пептид, выделяемый нервными отростками в стенке желудка. Уровень гастрина растет при синдроме Золлингера – Эллисона (опухоль островкового аппарата поджелудочной железы), стрессе, приеме нестероидных противовоспалительных препаратов.
Определяют уровень гастрина при дифференциальной диагностике язвенной болезни и болезни Аддисона – Бирмера. Это заболевание еще называют пернициозной анемией. При нем нарушение кроветворения и симптомы анемии вызваны не дефицитом железа, что встречается чаще, а нехваткой витамина В12 и фолиевой кислоты.
Грелин
Грелин продуцируют эпсилон-клетки поджелудочной железы и специальные клетки слизистой оболочки желудка. Гормон вызывает чувство голода. Он взаимодействует с центрами головного мозга, стимулируя секрецию нейропептида Y, ответственного за возбуждение аппетита. Концентрация грелина перед приемом пищи растет, а после – снижается. Функции грелина разнообразны:
- стимулирует секрецию соматотропина – гормона роста;
- усиливает выделение слюны и готовит пищеварительную систему к приему пищи;
- усиливает сократимость желудка;
- регулирует секреторную активность поджелудочной железы;
- повышает уровень глюкозы, липидов и холестерола в крови;
- регулирует массу тела;
- обостряет чувствительность к пищевым запахам.
Грелин координирует энергетические потребности организма и участвует в регуляции состояния психики: депрессивные и стрессовые ситуации повышают аппетит. Кроме того, он оказывает действие на память, способность к обучению, процессы сна и бодрствования. Уровень грелина увеличивается при голодании, похудении, низкой калорийности пищи и уменьшении содержания глюкозы в крови. При ожирении, сахарном диабете 2-го типа отмечается снижение концентрации грелина.
Панкреатический полипептид
Панкреатический полипептид является продуктом синтеза РР-клеток поджелудочной железы. Его относят к регуляторам пищевого режима. Действие панкреатического полипептида на процессы пищеварения следующее:
- угнетает внешнесекреторную активность поджелудочной железы;
- сокращает выработку панкреатических ферментов;
- ослабляет перистальтику желчного пузыря;
- тормозит глюконеогенез в печени;
- усиливает пролиферацию слизистой оболочки тонкой кишки.
Секреции панкреатического полипептида способствует богатая белком пища, голодание, физические нагрузки, резкое падение уровня сахара крови. Снижают выделяемое количество полипептида соматостатин и глюкоза, введенная внутривенно.
Вывод
Нормальное функционирование организма требует слаженной работы всех эндокринных органов. Врожденные и приобретенные заболевания поджелудочной железы ведут к нарушению секреции панкреатических гормонов. Понимание их роли в системе нейрогуморальной регуляции помогает успешно решать диагностические и лечебные задачи.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Что у человека вырабатывает поджелудочная железа: ферменты и гормоны
Поджелудочную железу заслуженно называют «сердцем» пищеварительного тракта, так как именно она осуществляет расщепление пищи за счет выделения специальных ферментов. Поражение органа разнообразными заболеваниями или патологиями приводит не только к болевым ощущениям, но и к нарушению обмена веществ, гормональному сбою, проблемам пищеварения. Такие потери объясняются функциями гормонов, что вырабатывает поджелудочная железа человека.
Что вырабатывает в организме поджелудочная железа?
Небольшой орган в брюшной полости, располагающийся под желудком и примыкающий к кишечнику, выполняет целый ряд важнейших функций, без которых работа пищеварительного тракта была бы просто невозможна. Поджелудочная железа вырабатывает биологически активные ферменты, которые способствуют нормализации углеводного и жирового обмена в организме, стабилизируют гормональный фон, оптимизируют уровень эндокринной системы, выработку панкреатических секреций.
Структура поджелудочной железы включает 2 группы тканей:
Разные типы тканей отвечают за отдельные функции органа, вырабатывают принципиально отличающиеся ферменты. Одни вещества создают базу для внутрисекреторной функции, а другие для внешнесекреторной.
Важно понимать, какие гормоны выделяет поджелудочная железа, чтобы осознавать риски для здоровья при разнообразных заболеваниях органа. Так внешнесекреторная задача железы заключается в осуществлении синтеза, транспортировке ферментов и панкреатической секреции в двенадцатиперстную кишку, а потом и выводе их из организма.
Эти вещества активно участвуют в процессе переваривания пищи, расщепления ее на частицы, полезные и вредные, они способствуют нейтрализации кислотной среды в пищеварительном тракте и усвоению питательных веществ. Внешнесекреторная функция осуществляет выведение желчи из организма, отвечает за активизацию белкового, углеродного, жирового обменов и расщепление таких веществ на компоненты.
Внутрисекреторные ферменты железа продуцирует непосредственно в кровь, они отвечают за нормализацию сахара и углеводный обмен, активно синтезируют фосфолипиды и справляются с окислением жирных кислот. Дисбаланс этих веществ грозит сбоями в эндокринной системе, нестабильным гормональным фоном, что приводит к заболеваниям организма, необязательно связанными с пищеварительным процессом.
Какой именно гормон вырабатывает поджелудочная железа?
Вырабатываемые в организме гормоны и вещества четко и слаженно работают с той целью, чтобы у человека было хорошее самочувствие, адекватная реакция на происходящее, прекрасное настроение и четкое понимание картины мира. Именно щитовидная железа отвечает за продуцирование более 70% от общего числа гормональных элементов.
Гормоны, вырабатываемые поджелудочной железой, делят на 2 группы, которые остаются в организме, продуцирующих органом непосредственно в кровь, и тех, что из него выводятся.
Первая группа представлена такими ферментами:
Без достаточного содержания в организме ферментов и выведения естественных гормонов в организме начинается дисбаланс. К примеру, при панкреатите энзимы снижены, а панкреатической секреции не хватает, поэтому поджелудочная железа начинает трудиться в усиленном режиме, ее настигает воспаление и выработка гормонов останавливается. Человек сразу же ощущает сильную боль, усталость, бессилие. Вот почему нужно строго контролировать количество вырабатывающихся энзимов и ферментов. Их можно регулировать правильной диетой для поджелудочной.
Важно и достаточное, но не излишнее, появление в организме панкреатического сока и желчи. Концентрация гормонов напрямую зависит от поступающей с пищей глюкозы. Если она в избытке, то ферменты начинают активно работать над ее переработкой, их количество сокращается, потому что в поджелудочной железе не успевают вырабатываться ферменты и начинает подниматься сахар в крови. Выработка инсулина увеличивается, что сказывается на состоянии органа и самочувствии человека. Например, начинает болеть поджелудочная.
Постоянные скачки и отсутствие регуляции гормонального баланса приводит к отягчающим обстоятельствам, вплоть до комы и смерти. Нехватка инсулина сказывается на умственной и мыслительной деятельности человека, гипофиз может со временем перестать работать нормально. Это скажется на адекватности пациента, на его сознании, поэтому важно не только лечение, но и контроль или своевременная диагностика.
Нехватка выработки пептидов отражается на работе двенадцатиперстной кишки и кишечника в целом, в результате чего начинаются проблемы с проходимостью и выделительной системой организма. Появляются то запоры, то жидкий стул, организм не в состоянии контролировать сохранение полезных ферментов после переработки поступающей пищи. Они могут удаляться из организма, а вредные вещества задерживаться. Это часто можно наблюдать у пациентов, живущих без поджелудочной железы.
Бионическая поджелудочная при лечении диабета
К сожалению, иногда ряд факторов приводит к полному отмиранию клеток поджелудочной железы, либо удалению органа хирургическим путем. Но в этом случае помогает портативное наноустройство, которое в автоматическом режиме справляется с функциями железы. Это бионическая поджелудочная, которая была разработана и доведена до совершенства относительно недавно, но уже пользуется успехом и спасла не одну тысячу пациентов, дав шанс жить полноценно.
Сахарный диабет – диагноз, который ставят сейчас каждому третьему человеку на планете. Это заболевание доставляет немало хлопот, в том числе, когда пациент инсулинозависимый. При таком положении необходимо постоянно контролировать уровень сахара, выбирать необходимый объем инсулина и вводить его себе в виде инъекций. Упрощает жизнь инсулиновая помпа, но и она подразумевает постоянные измерения и замеры. Как их производить расскажет врач лечащий поджелудочную железу.
В этом плане бионическая поджелудочная железа – идеальный помощник, который за счет встроенной программы позволяет осуществлять выброс инсулина в автоматическом режиме. При этом она сама определяет по уровню глюкозы, какое количество необходимо в данный момент для поддержания хорошего самочувствия. Это позволяет носителям диабета 1 типа поддерживать нормальный уровень жизни, находиться в хорошем самочувствии и не страдать от резких перепадов сахара в крови.
Конструкция искусственной железы
Бионическая железа представляет собой сенсорный портативный аппарат, на конце которого расположена игла, она закрепляется под кожей человека. Устанавливает устройство врач, он же делает раз в неделю осмотр и профилактику, если она требуется.
Через иглу берется анализ крови и в процессор устройства поступает информация об уровне сахара в крови, это отражается на интерфейсе пользователя, который напоминает мини-смартфон. Все данные сохраняются, можно потом посмотреть историю выброса инсулина, выполненного за счет бионической поджелудочной. Это разработка группы английских ученых, которая одобрена многими врачами. Она способствует лечению при диффузной паренхиме поджелудочной железы.
Анализ крови иглой осуществляется каждые 5-7 минут, если инсулин необходим, то он поступает внутрь, если уровень глюкозы в норме, то устройство находится в режиме ожидания. Длительное использование такой нанотехнологии помогает пациенту с сахарным диабетом практически забыть о своем заболевании, но соблюдение диеты при этом чрезвычайно важно.
Многочисленные исследования и эксперименты показали, что это устройство действительно эффективно, оно помогает избежать осложнений, развивающихся в ходе болезни, облегчает жизнь диабетику. В данный момент бионическая поджелудочная стоит дорого, потому что выпускается лишь одной лабораторией. Если портативное устройство выйдет в массовое производство, то цена значительно снизится.
Трансплантация поджелудочной
Когда поджелудочная железа не справляется со своими функциями, орган поражен заболеванием и начинает разрушаться, пациенту предлагают трансплантацию, для того чтобы сохранить жизнь и нормальное состояние после реабилитации. Операция технически очень сложная, не каждый научный центр готов за неё взяться. К тому же у трансплантации широкий список противопоказаний, много рисков и последствий. Пациент на основе всех показаний и рекомендаций врача сам принимает решение о том, нужна ли ему операция.
Существует несколько способов пересадки поджелудочной железы:
- частичная;
- полная;
- панкреатодуоденальный комплекс;
- внутривенное введение искусственных клеток железы.
Диагностика органа позволяет врачам дать оценку состояния железы, и на основе анализов пациента понять, какая именно трансплантация органа будет применена. Самым частым способом является частичная трансплантация, когда пересаживают только хвост или головку поджелудочной. В зависимости от поражения тканей, от степени сохранившегося функционала, решается вопрос о хирургическом вмешательстве.
Операция проводится под общим наркозом, длиться может до 12 часов. Самым сложным является частичная пересадка тканей, а самым простым – введение внутривенно искусственных клеток поджелудочной железы. Задействованы при процессе трансплантации бригада врачей хирургов-эндокринологов и анестезиологов.
Гормоны поджелудочной железы и их функции в организме
Поджелудочная железа – важная составляющая пищеварительной системы человека. Она является главным поставщиком ферментов, без которых невозможно полноценное переваривание белков, жиров и углеводов. Но выделением панкреатического сока ее деятельность не ограничивается. Особые структуры железы – островки Лангерганса, которые выполняют эндокринную функцию, секретируя инсулин, глюкагон, соматостатин, панкреатический полипептид, гастрин и грелин. Гормоны поджелудочной железы участвуют во всех видах обмена, нарушение их выработки ведет к развитию серьезных заболеваний.
Эндокринная часть поджелудочной железы
Клетки поджелудочной железы, синтезирующие гормональноактивные вещества, называются инсулоцитами. Они расположены в железе скоплениями – островками Лангерганса. Общая масса островков составляет всего 2% от веса органа. По строению различают несколько типов инсулоцитов: альфа, бета, дельта, РР и эпсилон. Каждая разновидность клеток способна образовывать и секретировать определенный вид гормонов.
Какие гормоны вырабатывает поджелудочная железа
Перечень панкреатических гормонов обширный. Одни описаны очень подробно, а свойства других изучены еще недостаточно. К первым относится инсулин, считающийся самым изученным гормоном. К представителям биологически активных веществ, исследованных недостаточно, можно отнести панкреатический полипептид.
Инсулин
Особые клетки (бета-клетки) островков Лангерганса поджелудочной железы синтезируют гормон пептидной природы, получивший название инсулин. Спектр действия инсулина широк, но основное его назначение – понижение уровня глюкозы в плазме крови. Влияние на обмен углеводов реализуется благодаря способности инсулина:
- облегчать поступление глюкозы в клетку путем повышения проницаемости мембран;
- стимулировать усвоение глюкозы клетками;
- активировать образование в печени и мышечной ткани гликогена, являющегося основной формой хранения глюкозы;
- подавлять процесс гликогенолиза – расщепления гликогена до глюкозы;
- тормозить глюконеогенез – синтезирование глюкозы из белков и жиров.
Но не только метаболизм углеводов является сферой приложения гормона. Инсулин способен влиять на белковый и жировой обмен через:
- стимуляцию синтеза триглицеридов и жирных кислот;
- облегчение поступления глюкозы в адипоциты (жировые клетки);
- активизацию липогенеза – синтеза жиров из глюкозы;
- торможение липолиза – расщепления жиров;
- угнетение процессов распада белка;
- повышение проницаемости клеточных мембран для аминокислот;
- стимуляцию синтеза белка.
Инсулин обеспечивает ткани запасами потенциальных источников энергии. Его анаболический эффект приводит к увеличению депо белка и липидов в клетке и определяет роль в регуляции процессов роста и развития. Кроме того, инсулин влияет на водно-солевой обмен: облегчает поступление калия в печень и мышцы, способствует удержанию воды в организме.
Главным стимулом образования и секреции инсулина является рост уровня глюкозы в сыворотке крови. К увеличению синтеза инсулина также приводят гормоны:
- холецистокинин;
- глюкагон;
- глюкозозависимый инсулинотропный полипептид;
- эстрогены;
- кортикотропин.
Поражение бета-клеток ведет к нехватке или отсутствию инсулина – развивается сахарный диабет 1-го типа. Кроме генетической предрасположенности, в возникновении этой формы заболевания играют роль вирусные инфекции, стрессовые воздействия, погрешности питания. Инсулинорезистентность (невосприимчивостью тканей к гормону) лежит в основе диабета 2-го типа.
Глюкагон
Пептид, производимый альфа-клетками островков поджелудочной железы, называется глюкагоном. Его действие на человеческий организм противоположно действию инсулина и заключается в повышении уровня сахара в крови. Основная задача – поддержание стабильного уровня глюкозы в плазме между приемами пищи, выполняется за счет:
- расщепления гликогена в печени до глюкозы;
- синтеза глюкозы из белков и жиров;
- угнетения процессов окисления глюкозы;
- стимуляции расщепления жиров;
- образования кетоновых тел из жирных кислот в клетках печени.
Глюкагон повышает сократительную способность сердечной мышцы, не влияя на ее возбудимость. Результатом является рост давления, силы и частоты сердечных сокращений. В стрессовых ситуациях и при физических нагрузках глюкагон облегчает скелетным мышцам доступ к энергетическим запасам и улучшает их кровоснабжение благодаря усилению работы сердца.
Глюкагон стимулирует высвобождение инсулина. При инсулиновой недостаточности содержание глюкагона всегда повышено.
Соматостатин
Пептидный гормон соматостатин, вырабатываемый дельта-клетками островков Лангерганса, существует в виде двух биологически активных форм. Он подавляет синтез многих гормонов, нейромедиаторов и пептидов.
Гормон, пептид, фермент, синтез которого снижается
Передняя доля гипофиза
Гастрин, секретин, пепсин, холецистокинин, серотонин
Инсулин, глюкагон, вазоактивный интестинальный пептид, панкреатический полипептид, бикарбонаты
Инсулиноподобный фактор роста 1
Соматостатин, кроме того, замедляет всасывание глюкозы в кишечнике, снижает секрецию соляной кислоты, моторику желудка и секрецию желчи. Синтез соматостатина возрастает при высоких концентрациях глюкозы, аминокислот и жирных кислот в крови.
Гастрин
Гастрин – пептидный гормон, кроме поджелудочной железы вырабатывается клетками слизистой оболочки желудка. По количеству аминокислот, входящих в его состав, различают несколько форм гастрина: гастрин-14, гастрин-17, гастрин-34. Поджелудочная железа секретирует в основном последний. Гастрин участвует в желудочной фазе пищеварения и создает условия для последующей кишечной фазы посредством:
- увеличения секреции соляной кислоты;
- стимуляции выработки протеолитического фермента – пепсина;
- активизации выделения бикарбонатов и слизи внутренней оболочкой желудка;
- усиления моторики желудка и кишечника;
- стимуляции секреции кишечных, панкреатических гормонов и ферментов;
- усиления кровоснабжения и активации восстановления слизистой оболочки желудка.
Стимулируют выработку гастрина, на который влияет растяжение желудка при приеме пищи, продукты переваривания белков, алкоголь, кофе, гастрин-высвобождающий пептид, выделяемый нервными отростками в стенке желудка. Уровень гастрина растет при синдроме Золлингера – Эллисона (опухоль островкового аппарата поджелудочной железы), стрессе, приеме нестероидных противовоспалительных препаратов.
Определяют уровень гастрина при дифференциальной диагностике язвенной болезни и болезни Аддисона – Бирмера. Это заболевание еще называют пернициозной анемией. При нем нарушение кроветворения и симптомы анемии вызваны не дефицитом железа, что встречается чаще, а нехваткой витамина В12 и фолиевой кислоты.
Грелин
Грелин продуцируют эпсилон-клетки поджелудочной железы и специальные клетки слизистой оболочки желудка. Гормон вызывает чувство голода. Он взаимодействует с центрами головного мозга, стимулируя секрецию нейропептида Y, ответственного за возбуждение аппетита. Концентрация грелина перед приемом пищи растет, а после – снижается. Функции грелина разнообразны:
- стимулирует секрецию соматотропина – гормона роста;
- усиливает выделение слюны и готовит пищеварительную систему к приему пищи;
- усиливает сократимость желудка;
- регулирует секреторную активность поджелудочной железы;
- повышает уровень глюкозы, липидов и холестерола в крови;
- регулирует массу тела;
- обостряет чувствительность к пищевым запахам.
Грелин координирует энергетические потребности организма и участвует в регуляции состояния психики: депрессивные и стрессовые ситуации повышают аппетит. Кроме того, он оказывает действие на память, способность к обучению, процессы сна и бодрствования. Уровень грелина увеличивается при голодании, похудении, низкой калорийности пищи и уменьшении содержания глюкозы в крови. При ожирении, сахарном диабете 2-го типа отмечается снижение концентрации грелина.
Панкреатический полипептид
Панкреатический полипептид является продуктом синтеза РР-клеток поджелудочной железы. Его относят к регуляторам пищевого режима. Действие панкреатического полипептида на процессы пищеварения следующее:
- угнетает внешнесекреторную активность поджелудочной железы;
- сокращает выработку панкреатических ферментов;
- ослабляет перистальтику желчного пузыря;
- тормозит глюконеогенез в печени;
- усиливает пролиферацию слизистой оболочки тонкой кишки.
Секреции панкреатического полипептида способствует богатая белком пища, голодание, физические нагрузки, резкое падение уровня сахара крови. Снижают выделяемое количество полипептида соматостатин и глюкоза, введенная внутривенно.
Вывод
Нормальное функционирование организма требует слаженной работы всех эндокринных органов. Врожденные и приобретенные заболевания поджелудочной железы ведут к нарушению секреции панкреатических гормонов. Понимание их роли в системе нейрогуморальной регуляции помогает успешно решать диагностические и лечебные задачи.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Что вырабатывает поджелудочная железа и каковы ее функции?
Поджелудочная железа – это своеобразное сердце пищеварительного тракта, которое превращает поступающие в желудок продукты в вещества, понятные каждой клетке организма. Кроме этого, этот орган обвиняют в развитии сахарного диабета. Что вырабатывает поджелудочная железа? Неужели от нее действительно так много зависит в организме?
Анатомия железы
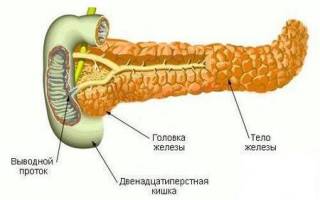
Поджелудочная железа – вторая по размеру железа в организме, находящаяся ниже и сзади желудка, на уровне первых четырех тел поясничных позвонков. Покрыта железа капсулой из соединительной ткани. Внутри она состоит из большого количества долек, разделенных соединительнотканными тяжами; последние оборачивают и разной величины выводные протоки, нервы и сосуды.
Простирается орган от селезенки слева до изгиба двенадцатиперстной кишки, состоит из трех частей: головки, тела и хвоста. Вокруг железы располагается жировая ткань, и чем масса тела человека больше, тем толще слой липоцитов вокруг.
В области хвоста, который граничит с селезенкой, начинается основной проток, собирающий панкреатический, богатый ферментами секрет от более мелких протоков. Этот проток проходит через все тело и головку, и открывается в специально выделенной структуре в 12-перстной кишке – дуоденальном сосочке. В головке имеется дополнительный проток для панкреатического сока, который может как сливаться с основным протоком, так и самостоятельно открываться в 12-перстную кишку. Все эти протоки – экзокринная часть железы. Гормоны, выделяемые поджелудочной железой, речь о которых пойдет ниже, выделяются прямо в кровь из особых, эндокринных клеток.
Масса органа в молодости составляет около 90 граммов, к старости уменьшается до 50 г, что связано с уменьшением процентного содержания железистых клеток, замещением их соединительной тканью.
Функции железы
Строение поджелудочной железы обеспечивает ей возможность выполнять две функции – внешнесекреторную и эндокринную. Это очень интересное совмещение, которое мы рассмотрим более подробно.
Экзокринная функция
Поджелудочная железа синтезирует около 2 литров в сутки особого панкреатического сока. Основная часть этого сока – ферменты, образованные в ацинусах. Это:
- лактаза;
- липаза;
- мальтаза;
- трипсин;
- химотрипсин
- некоторые другие.
Каждый из ферментов предназначен для расщепления определенной структуры. Так, липаза расщепляет жиры до жирных кислот, лактаза перерабатывает лактозу молока, а трипсин делает из белков аминокислоты. Чтобы получить более подробную информацию по этому вопросу, рекомендуем ознакомиться со статьей про ферменты поджелудочной железы.
Такой панкреатический сок выделяется в ответ на прием пищи. Пик секреторной активности железы наблюдается через 1-3 часа после приема пищи, длительность ее работы зависит от характера принятой пищи (белковая расщепляется дольше). Секреция панкреатического сока регулируется гормоноподобными веществами, вырабатываемыми в желудке – панкреозимином, гастрином и секретином.
Самые опасные ферменты, которые способны переварить свои же ткани (при остром панкреатите) – это трипсин и химотрипсин. Они выделяются в протоки в виде неактивных веществ – проферментов. Только в 12-перстной кишке, соединяясь с веществом энтерокиназой, проферменты превращаются в полноценные ферменты.
Предупреждение! Биопсия поджелудочной железы без крайней на то необходимости не производится, ввиду опасности того, что может запуститься самопереваривание тканей.
Эндокринная функция
Среди ацинусов расположены участки клеток, в которых нет выводных протоков – островки Лангерганса. Это – эндокринные железки. Основными гормонами поджелудочной железы, вырабатываемыми в островках, являются: глюкагон, инсулин и соматостатин. Каждый из них синтезируется в своем типе клеток:
- ɑ-клетки синтезируют глюкагон;
- β-клетки вырабатывают инсулин;
- в δ-клетках синтезируется соматостатин;
- PP-клетки выделяют гормоноподобное вещество – панкреатический полипептид;
- D1-клетки вырабатывают вазоинтестинальный пептид.
Также в поджелудочной синтезируются в небольших количествах гормоны тиролиберин (активизирует выработку гормонов щитовидной железы), соматолиберин (способствует синтезу гормона роста), гастрин и липокаин. Каждая эндокринная клетка устроена таким образом, чтобы выделять свои вещества непосредственно в сосуд, которые окутывают островки Лангерганса в изобилии.
Какие гормоны вырабатывает поджелудочная железа, мы выяснили. Теперь разберем функцию основных из них.
- Инсулин. Его название происходит от слова «insula», то есть «островок». Основная функция этого вещества – использование глюкозы крови для обеспечения внутриклеточной энергии. При этом содержание этого простого углевода в крови снижается.
- Глюкагон – антагонист инсулина. Он, повышаясь при снижении концентрации кровяной глюкозы ниже нормы, вызывает превращению глюкагона печени в этот простой углевод. В результате гликемия на краткий период времени (пока человек не поест) приходит к норме. Также этот гормон подавляет секрецию желудочного сока и «подстегивает» метаболизм жиров в организме.
- Соматостатин. Его функция – в угнетении синтеза остальных гормонов железы. Это его свойство используется в лечении острого воспаления железы, когда применяется синтетический аналог этого гормона.
Какие гормоны вырабатывает поджелудочная железа
Поджелудочная железа – это незаменимый орган в человеческом организме, который является ответственным за выработку гормонов, обеспечивающих нормальное протекание пищеварительных и обменных процессов. Однако он часто подвергается воздействию негативных факторов. Его работа нарушается, что приводит к различным проблемам со здоровьем. Гормоны поджелудочной железы более не вырабатываются никакими органами, поэтому когда их продуктивность снижается, человеку прописывается пожизненная заместительная терапия, которая обеспечивает поддержание различных процессов в организме, необходимых для нормальной жизнедеятельности.
Строение и функции органа
Поджелудочная железа – это самая крупная железа из всех, что имеются в человеческом организме. Она имеет вытянутую форму и располагается за желудком, тесно прилегая к двенадцатиперстной кишке и селезенки. Ее длина у взрослого человека составляет 13-20 см, а вес приблизительно равен 60-80 г.
Железа состоит из 3 основных частей – головки, тела и хвоста, на которых располагаются многочисленные островки, выделяемые определенные пищеварительные вещества и гормоны. Кроме этого, в структурных тканях этого органа также присутствуют нервные окончания и ганглии, сосуды и выводные протоки, обеспечивающие отток пищеварительных ферментов и прочих вырабатываемых поджелудочной веществ в 12-перстную кишку.
Учитывая то, что островков поджелудочной железы много и все они выполняют свои функции, этот орган подразделяют на две основные части:
Эндокринная часть
В эндокринной части находится множество островков, которые условно подразделяют на панкреатические и островки Лангерганса. Их отличие заключается не только в клеточном строении, но в морфологических, а также физико-химических свойствах. В составе островков Лангерганса находятся эндокринные клетки, которые являются ответственными за выработку определенных гормонов, без которых регуляция обменных процессов в организме становится невозможной.
И если говорить о том, какие гормоны вырабатывает поджелудочная железа, а вернее, ее островки Лангерганса, то следует выделить следующие:
При этом все эндокринные клетки поджелудочной железы имеют свои отличия и названия:
- Альфа-клетки . Они занимают практически 20% от общего числа клеток поджелудочной. Их основная функция – выработка глюкагона.
- Бета-клетки . Они составляют основную часть железы и занимают 70% от общего числа клеток этого органа. Их функция заключается в синтезе инсулина, который является ответственным за расщепление и транспортировку глюкозы в ткани организма. Однако несмотря на свою численность, бета-клетки являются самыми уязвимыми. Под влиянием негативных факторов (возраста, неправильных пищевых привычек и т.д.) их функциональность нарушается и они повреждаются, что и является основной причиной возникновения различных проблем со здоровьем.
- Дельта-клетки . Их количество очень маленькое. Занимают они всего 5-10% от общего числа клеток поджелудочной. Занимаются продуцированием соматостатина.
- РР-клетки . Занимают малую часть поджелудочной железы (около 2-5%) и способствуют синтезу панкреатического полипептида.
Экзокринная часть
Экзокринная часть поджелудочной железы состоит из выводных протоков, через которые все пищеварительные ферменты, вырабатываемые этим органом, непосредственно попадают в 12-перстную кишку. При этом количество этих протоков просто огромное. Оно составляет практически 95% от общей массы железы.
Клетки, из которых состоит экзокринная часть поджелудочной, выполняют очень важную функцию. Именно они осуществляют синтез панкреатического сока, в составе которого находятся необходимые для переваривания пищи и нормального усвоения питательных веществ ферменты.
Функции гормонов поджелудочной
В человеческом организме вырабатываются разные гормоны поджелудочной железы и их функции, естественно, сильно отличаются. Каждый гормон является особенным, и недостаток хотя бы одного из них приводит к различным расстройствам.
Инсулин
Этот гормон относится к разряду полипептидных гормонов, имеющих сложное структурное строение. Инсулин состоит из 2 цепочек, которые соединяются между собой химическими мостиками.
Данный гормон поджелудочной железы выполняет очень важные функции. Его действие направлено на нормализацию уровня сахара в крови за счет расщепления глюкозы на более легкие соединения и распределяя их по клеткам и тканях организма, таким образом насыщая их энергией, необходимой для нормального функционирования.
Более того, инсулин обеспечивает откладывание в мышцах и печени гликогена, который он также производит путем определенных реакций из глюкозы. Это вещество (гликоген) тоже является важным для человеческого организма, так как он обеспечивает насыщение его энергией в случае, если наблюдается нехватка глюкозы (например, при усиленных физических нагрузках).
Также именно благодаря инсулину, в печени не происходит откладывание гликогенолиза и гликонеогенеза, которые препятствуют нормальному функционированию этого органа. А еще инсулин оказывает влияние на процесс расщепления жира, не позволяя ему расщепляться без надобности, и препятствует образованию кетоновых тел в организме.
Глюкагон
Еще один гормон, который синтезирует поджелудочная железа. Он также относится к разряду полипептидных гормонов, но имеет всего одну цепочку аминокислот. Функциональность глюкагона противоположна функциям инсулина. То есть его действие направлено на расщепление липидов в жировых тканях и увеличение концентрации глюкозы в крови, продуктивностью которой занимаются клетки печени. Однако несмотря на это, глюкагон также не позволяет уровню глюкозы в крови подниматься выше нормы, осуществляя собственную защиту.
Но не стоит забывать о том, что поджелудочная железа продуцирует и другие гормоны, которые также принимают участие в нормализации уровня сахара в крови. И к ним относятся кортизол, адреналин и соматотропин. Однако в отличие от этих гормонов, глюкагон также обеспечивает регуляцию холестерина в крови и способствует восстановлению поврежденных клеток печени. При этом глюкагон способствует выведению из организма солей, которые имеют свойство откладываться в суставах и почках, образуя своего рода отложения, приводящие к появлению отеков.
Глюкагон, несмотря на свое противоположное действие инсулину, играет очень важную роль в организме. При его дефиците функциональность поджелудочной нарушается и риски развития в ней злокачественных опухолей возрастают в несколько раз.
Соматостатин
Этот гормон тоже является полипептидным. Его основная функция заключается в регуляции продуктивности других гормонов поджелудочной железы. Так как если не будет происходить их торможение, в организме будет наблюдаться избыток гормонов, который также негативным образом сказывается на состоянии здоровья.
Более того, соматостатин способствует замедлению выработки пищеварительных ферментов и желчи, что также является очень важным, так как если они будут синтезироваться постоянно, это приведет к возникновению серьезных патологий со стороны ЖКТ, среди которых находится панкреатит, гастрит, язвенная болезнь и т.д.
Нарушение секреции гормонов поджелудочной железы
Человеческий организм имеет сложное строение. И все процессы, которые в нем происходят, до сих пор еще не изучены до самого конца. Однако роль поджелудочной железы и ее гормонов выявлена была уже давно. Без них нормальное протекание пищеварительных и обменных процессов становится просто невозможным.
Когда же у человека наблюдается снижение выработки гормонов поджелудочной железы, у него начинают развиваться различные заболевания, которые характеризуются:
- болями в подреберье;
- нарушением стула;
- ощущением тяжести в желудке;
- повышенным газообразованием;
- ухудшением сна и повышенной нервозностью;
- тошнотой и рвотой;
- сухостью во рту и т.д.
Если же появляется хоть один симптом, указывающий на нарушенную работу поджелудочной железы, обязательно проводится:
- биохимия крови;
- общий анализ крови и мочи;
- гастроэндоскопия;
- ультразвуковое исследование органов пищеварительного тракта;
- КТ и т.д.
Если же по результатам обследования была установлена пониженная секреция гормонов поджелудочной железы, назначаются гормональные препараты, которые обеспечивают восполнение их дефицита и нормализацию пищеварительных, а также обменных процессов. Но кроме них, применяется и дополнительное лечение, действие которого направлено на устранение самой причины возникновения таких нарушений в организме. Среди них могут находиться и противовоспалительные средства, и спазмолитики, и блокаторы различных рецепторов, и т.д.
Следует понимать, что поджелудочная железа – это главный орган пищеварительной системы. Его работа сложна и уязвима, поэтому его следует беречь с самого детства, внимательно следя за своим питанием и избегая различных соблазнов в виде алкоголя или табакокурения. Ведь все это может легко вывести из рабочего строя поджелудочную, что негативным образом скажется на функциональности всего организма.