Панкреатодуоденальная резекция техника операции
Панкреатодуоденальная резекция
Показания к панкреатодуоденальной резекции: злокачественные новообразования головки поджелудочной железы и большого сосочка двенадцатиперстной кишки.
Техника панкреатодуоденальной резекции
Выделяют два основных этапа операции: 1) резекция патологически измененной части железы и близлежащих органов; 2) реконструкция пищеварительного канала, общего желчного протока и протока поджелудочной железы.
1 этап панкреатодуоденальной резекции. Для экспозиции передней поверхности поджелудочной железы желудок отводят вверх. Мобилизуют двенадцатиперстную кишку по Кохеру, рассекая брюшину сбоку от ее первой, второй и третьей частей. Мобилизацию и выделение продолжают в медиальном направлении, рассекая брюшину передней поверхности печеночно-двенадцатиперстной связки, чтобы было хорошо видно общий желчный проток и печеночную артерию. Двенадцатиперстную кишку и опухоль мобилизуют от забрюшинного пространства путем тупой диссекции позади головки поджелудочной железы, общего желчного протока и передней части кишки. Общий желчный проток выделяют тупо с помощью тупфера с медиальной стороны до латеральной. При этом в сальниковое отверстие позади протока вводят палец для создания противодавления, что облегчает его выделение.
Желудочно-двенадцатиперстную артерию пересекают между двумя зажимами и перевязывают шелковой лигатурой. Так же между зажимами пересекают и перевязывают правую желудочную артерию возле места ее отхождения от собственной печеночной артерии. Общий желчный проток отводят в сторону, оголяя воротную вену. На этом этапе определяют возможность проведения радикальной операции.
Удаляют желчный пузырь с перевязыванием пузырного протока. Супрадуоденальный отдел общего желчного протока пересекают между сосудистым зажимом сверху и раздавливающим зажимом снизу. Дистальную культю протока перевязывают шелковыми нитями. Поперечно на желудок на уровне его угла накладывают жом Пайра. Параллельно и немного дистальнее него с помощью прошивочного аппарата прошивают стенку желудка. Между жомом Пайра и аппаратом желудок пересекают с помощью электрокаутера. После этого дистальный отдел желудка и двенадцатиперстную кишку отодвигают вправо, обнажая перешеек поджелудочной железы, на уровне которого вертикально пересекают орган.
Тонкую кишку вблизи подвешивающей связки (Трейтца) пересекают между линейным прошивочным аппаратом, наложенным проксимальнее, и нераздавливающим зажимом — дистальнее. Проксимальную культю дополнительно перевязывают лентой. Проксимальный отдел брыжейки тонкой кишки пересекают между зажимом и перевязывают так, чтобы сохранить достаточное кровоснабжение кишки. Мелкие соединительные ветви верхней брыжеечной артерии и воротной вены пересекают справа от последней. Препарат удаляют и направляют на гистологическое исследование.
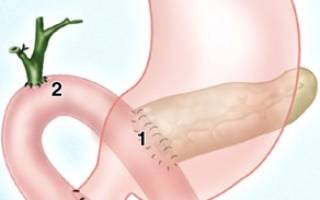
2 этап панкреатодуоденальной резекции. Дистальную культю тонкой кишки с помощью эластичного зажима проводят под верхними брыжеечными сосудами в сальниковую сумку. В проток поджелудочной железы вводят конец пластикового катетера длиной 15—20 см с боковыми отверстиями. Такая длина катетера необходима для того, чтобы панкреатический сок не попадал к месту холедохоеюноанастомоза.
Панкреатикоеюностому формируют так, чтобы укрыть концевые 2 см железы кишкой. Катетер из протока железы вводят в просвет кишки, выворачивают наружу слизистую оболочку с подслизистым слоем концевых 3 см кишки. Край среза поджелудочной железы пришивают к вывернутой слизистой оболочке кишки узловыми полигликолевыми швами, в которые захватывают слизистую оболочку, подслизистый и мышечный слои тонкой кишки. Затем кишку расправляют, укрывая ее концом поджелудочную железу. Накладывают второй ряд узловых полигликолевых швов, в которые захватывают капсулу железы и края среза кишки, сначала по задней, а затем и по передней поверхности органа.
Холедохоеюноанастомоз формируют там, где срез общего желчного протока расположен напротив кишки, обычно на расстоянии 7—10 см от места панкреатикоеюностомы.
Гастроеюностомию проводят на расстоянии 45 см от холедохоеюностомы. Анастомоз образуют на всю ширину просвета культи желудка двурядными швами. Задний ряд серозно-мышечных швов формируют в виде непрерывного шва, который накладывают после снятия жома Пайра.
Напротив просвета культи желудка выполняют энтеротомию. Накладывают непрерывный обвивной шов, который является внутренним швом задней и передней губ анастомоза. Внутренний ряд швов передней губы завершают связыванием нитей в точке, из которой его начали накладывать. Нить, которой накладывали задний серозно-мышечный ряд швов, выводят на переднюю стенку и выполняют передний ряд серозно-мышечных швов, завершая формирование гастроэнтероанастомоза.
В конце панкреатодуоденальной резекции через просвет анастомоза проводят назогастральный зонд. Петлю тонкой кишки пришивают к окну брыжейки поперечной ободочной кишки полигликолевыми швами, которые можно накладывать как с нижней, так и с верхней стороны брыжейки.
Панкреатодуоденальная резекция техника операции
Большой сальник отделен от ободочной кишки и вместе с желудком поднят вверх. Заштрихованная область должна быть резецирована. Правую желудочно-сальниковую артерию необходимо перевязывать как можно ближе к привратнику — 1. Место перевязки пилорической артерии должно находиться как можно ближе к малой кривизне желудка — 2. Желудочно-двенадцатиперстную артерию перевязывают в месте ее возникновения из печеночной артерии — 3. Эту последнюю лигатуру нужно накладывать очень осторожно, чтобы не допустить ее соскальзывания.
На рисунке изображены перевязанные правые желудочно-сальниковые, правые желудочные и желудочно-двенадцатиперстные сосуды, двенадцатиперстная кишка пересечена на расстоянии 2 см от привратника. Дистальныи сегмент двенадцатиперстной кишки захвачен зажимом Duval. На конец проксимального сегмента двенадцатиперстной кишки осторожно накладывают два наводящих шва, так чтобы не нарушить его кровоснабжения, которое необходимо сохранить для дальнейшего успешного завершения анастомоза. Кровоснабжение этого маленького сегмента двенадцатиперстной кишки зависит почти исключительно от интрамуральной циркуляции через венечную или левую желудочную и левую желудочно-сальниковую артерии. Необходимо помнить, что первые 3 см двенадцатиперстной кишки относятся к ее луковице, которая окружена брюшиной, свободна и подвижна, в то время как дистальныи, или «постбульбарныи», сегмент прикреплен париетальной брюшиной к задней стенке желудка.
Перевязывая кровеносные сосуды при панкреатодуоденальной резекции с сохранением привратника, хирург должен всегда помнить о многочисленных вариантах кровоснабжения двенадцатиперстной кишки, для того чтобы сохранить адекватное кровоснабжение ее культи и, таким образом, успешно сформировать анастомоз. На этом и четырех следующих рисунках отражены различные варианты артериального кровоснабжения верхней горизонтальной части двенадцатиперстной кишки. На данном рисунке показано кровоснабжение верхней горизонтальной части двенадцатиперстной кишки из пилорической, или правой желудочной, артерии, возникающей из общей печеночной артерии — 1, из супрадуоденальной артерии, отходящей от общей печеночной артерии — 2, и из ретродуоденальной артерии, возникающей из правой желудочно-сальниковой артерии — 3.
В данном случае кровоснабжение верхней горизонтальной части двенадцатиперстной кишки осуществляется из пилорическои, или правой желудочной, артерии, возникающей из печеночной артерии — 1, из супрадуоденальной артерии, происходящей из желудочно-двенадцатиперстной артерии — 2, и из нескольких мелких ветвей правой желудочно-сальниковой артерии — 3.
Кровоснабжение верхней горизонтальной части двенадцатиперстной кишки. Пилорическая артерия, как можно видеть на рисунке, возникает из печеночной артерии — 1, супрадуоденальная артерия происходит из желудочно-двенадцатиперстной артерии — 2, мелкие ретродуоденальные артерии из желудочно-двенадцатиперстной артерии — 3; желудочно-сальниковая — 4 и верхнезадняя поджелудочно-двенадцатиперстная артерии — 5.
В этом случае пилорическая (правая желудочная) артерия происходит из общей печеночной артерии — 1, супрадуоденальная артерия отсутствует, ее заменяют мелкие артерии, возникающие из пилорическои артерии —2; желудочно-двенадцатиперстная — 3 и правая желудочно-сальниковая —4 артерии.
Панкреатодуоденальная резекция завершена. В данном случае отток секрета поджелудочной железы восстановлен формированием поджелудочно-тощекишечного анастомоза методом инвагинации по методике, описанной для классической панкреатодуоденальной резекции. Панкреатический секрет отводится наружу с помощью силастиковой трубки. На 15-20 см дистальнее печеночно-тощекишечного анастомоза маленькая культя двенадцатиперстной кишки анастомозирована с тощей кишкой двухрядным швом. Для создания безопасного анастомоза необходимо убедиться в достаточном кровоснабжении стенки культи двенадцатиперстной кишки. Важно также избегать попадания в шов привратника, что может вызвать проблемы с опорожнением желудка в послеоперационном периоде. Игла и шовный материал должны быть тонкими, чтобы свести к минимуму послеоперационный отек. Для декомпрессии желудка удобно выполнить гастростомию, используя катетер Foley вместо зонда Levine, поскольку декомпрессия желудка может потребоваться на срок до 2 или более недель.
В данном случае проток поджелудочной железы был анастомозирован со слизистой оболочкой тощей кишки («слизистая к слизистой»), использовалась та же методика, что и при классической операции. Этот анастомоз можно выполнить только при значительно расширенном панкреатическом протоке с утолщенными стенками. Другие анастомозы похожи на анастомоз, изображенный на предыдущем рисунке.
В данном случае анастомозирование культи поджелудочнной железы выполнено путем ее имплантации в заднюю стенку желудка. Как и при классической операции, поджелудочную железу можно анастомозировать с тощей кишкой или желудком методом имплантации или наложением анастомоза между слизистой оболочкой панкреатического протока и слизистой оболочкой задней стенки желудка. Анастомозирование культи протока поджелудочной железы и стенки желудка можно выполнить однорядным швом вне желудка или двухрядным швом, накладывая один ряд швов снаружи желудка, а другой— изнутри. Выбор оптимальной техники операции зависит от обстоятельств. Если второй ряд швов накладывают внутри желудка, то его можно наложить только через разрез передней стенки желудка, поскольку при операции по Traverso-Longmire резекция желудка не выполняется.
Пересеченную поверхность поджелудочной железы подшивают к серозно-мышечному слою желудка нерассасывающимися швами. Затем в стенке желудка выполняют небольшой разрез, соответствующий диаметру панкреатического протока, который должен быть значительно расширенным, для того чтобы можно было сформировать анастомоз. Когда поджелудочная железа подшита к желудку, панкреатический проток анастомозируют со стенкой желудка узловыми нерассасывающимися швами — 1, после чего в проток железы вводят силастиковыи катетер, который фиксируют двумя нерассасывающимися швами. Затем анастомозирование протока завершают — 2. При формировании этого анастомоза необходимо пользоваться увеличительной лупой. Анастомоз завершают подшиванием поверхности культи поджелудочной железы к серозно-мышечному слою желудка с противоположной стороны — 3.
Эта методика очень похожа на описанную при классической операции. Поскольку операция по Traverso-Longmire не включает в себя резекцию желудка, для выполнения внутренней части анастомоза выполнен разрез передней стенки желудка длиной 8-10 см. 1 —Анастомоз культи поджелудочной железы с задней стенкой желудка, сформированный методом имплантации. 2 —Анастомоз панкреатического протока со стенкой желудка («слизистая к слизистой»), 3 — Завершенный анастомоз с силастиковои трубкой, выведенной наружу через переднюю стенку желудка.
Панкреатодуоденальная резекция
Панкреатодуоденальная резекция – радикальный метод лечения, подразумевающий хирургическое вмешательство, чаще при злокачественном новообразовании поджелудочной железы. При операции удаляется головка органа, часть полого расширенного отдела пищеварительного тракта, желчного пузыря и начального отдела тонкой кишки. Операция Уиппла – сложнейшая процедура, результат часто напрямую зависит от профессионализма хирурга и оснащённости клиники. Иногда операция – единственный способ если не сохранить, то продлить жизнь больного.
Показания
Несомненным показанием к резекции – рак головки пищеварительной и эндокринной железы. Онкология двенадцатиперстной кишки, опухоль желчных протоков, аденокарцинома, псевдоопухолевый панкреатит, осложнённые образования поджелудочной железы – патологии, при которых оперативное вмешательство по методу Уиппла окажется эффективным.
Лечение показано больным, чьи раковые опухоли находятся в пределах поджелудочной железы и не распространены на близлежащие органы: печень или лёгкие. Перед радикальным методом лечения врач обязан провести необходимые процедуры для выявления опухоли.
Диагностика перед операцией
Разрешение на операцию даётся по результатам тщательной диагностики. Потребуются виды исследований:
- Анализ крови на онкомаркеры;
- Рентгенография для исключения метастазов в лёгкие;
- КТ органов брюшной полости и забрюшинного пространства;
- Эндоскопическая ретроградная холангиопанкреатография;
- Эндосонография;
- Контрастное рентгенологическое исследование кровеносных сосудов.
Техника операции
Собственно механизм по фрагментальному удалению железы рекомендовал новатор в области хирургии XX столетия Аллен Олдфайзер Уиппл. Приём знаменитого учёного помогал избавиться от участков, заражённых метастазами, оставив орган, но удалялся желчный пузырь, начальный отдел тонкой кишки и часть желудка. Сегодня существуют способы, по возможности предполагающие сохранение органов либо фрагментов. Пилоросохраняющая резекция – приём операции с сохранением пилорического отдела желудка. Методики панкреатодуоденальной резекции представлены сегодня широко, насчитывают более 100 модификаций. В любой отмечают обязательные этапы операции:
- Удаление нездоровой доли железы и прилегающих органов.
- Восстановление алиментарного канала, протоков пищеварительных желёз.
Первый этап
После вскрытия поперечным разрезом на первом этапе необходимо обеспечить доступ к поджелудочной железе отводом желудка кверху. Потом проводится мобилизация двенадцатиперстной кишки по Кохеру. Происходит рассечение пристеночной брюшины по правому латеральному краю кишки и высвобождение двенадцатиперстной кишки от заднего отдела брюшной полости методом отслойки мягких тканей без применения острых инструментов (метод тупой диссекции).
Холедох выделяют при помощи зонд-тампона от серединной до литеральной стороны, вводят палец в отверстие, соединяющее сальниковую сумку с брюшинной полостью позади протока, создавая противодавление. Желудочно-двенадцатиперстной сосуд пересекается между хирургическими зажимами и перевязывается специальной нитью. Аналогичным образом пересекается и перевязывается рядом с местом её отхождения правая желудочная артерия.
Потом оголяется венозный ствол, собирающий кровь от непарных органов, отводом общего желчного протока на сторону, и устанавливается возможность проведения хирургического вмешательства в полном объёме.
Позднее происходит удаление желчного пузыря и перевязывание протока, соединяющего желчный пузырь с печёночным протоком. Отдел протока, находящийся над двенадцатиперстной кишкой, носит название – супрадуоденальный, пересекают сверху при помощи сосудистого зажима, а снизу пайра зажимом.
Дальняя культя протока перевязывается нерассасывающейся натуральной ниткой. На расширенный отдел пищеварительного тракта перпендикулярно и на уровне угловой вырезки накладывается жом. Применяя хирургический аппарат для сшивания параллельно и отдаленнее жома, прошивается стенка желудка. В промежутке между устройством для сшивания и жомом орган пересекается электрокаутером. Дальний отдел желудка и начальный отдел тонкого кишечника отодвигаются вправо, обнажается отдел между головкой и телом поджелудочной железы, и на этой точке пересекается орган.
Тонкая кишка рядом с мышцей, подвешивающей двенадцатиперстную кишку, пересекается между линейным устройством для механического соединения тканей и зажимом. Ближняя культя перевязывается. Ближайший отдел поперечной ободочной кишки пересекается между зажимом и перевязывается так, чтобы снабжение кровью органа сохранилось. Мелкие соединительные ветви брыжеечной артерии и воротной вены соединяются и пересекаются. Устройство отправляется на морфологическое изучение операционного материала.
Второй этап
Используя эластичный зажим, дальняя культя тонкой кишки проводится в щелевидное пространство в брюшной полости, расположенное сзади желудка и малого сальника под сосудами. Медицинская трубка длиной 20 см вводится в Вирсунгов проток. Потом из железы он вводится в кишечный просвет. Кишка выворачивается слизистой прослойкой наружу на 3 см, пришивается к краю обреза железы узловым полиглеколевым швом. Потом кишка расправляется, её концом укрывается поджелудочная железа, накладывается следующий ряд швов, захватывающих капсулу железы и края кишки.
Формируют холедохоеюноанастомоз в месте расположения среза общего желчного протока. Тощая кишка соединяется с отверстием в желудке на отдалении, равном 45 см от среза. Соединение происходит на все пространство культи желудка двухрядным швом.
Энтеротомия выполняется напротив культи желудка. Накладывается шов Микулича, являющийся внутренним швом соединения полых органов. Нить, участвующую в формировании обратного ряда швов, переводят на фронтальную стенку и проделывают швы спереди, таким образом, завершая восстановление сообщения между расширенным отделом пищеварительного тракта и кишечником.
Завершается резекция введением назогастрального зонда. Рассасывающимися нитями на основе полигликолевой кислоты петля тонкой кишки пришивается к окну брыжейки поперечной ободочной кишки.
Реабилитация
Послеоперационный период отличается тяжёлой реабилитацией. После хирургической операции пациента переводят в реанимацию, где человеку предстоит провести не менее недели. Первые дни нормальные показатели уровня сахара в крови пациента поддерживают капельницы. Система обеспечит организм лекарственными средствами и витаминами, необходимыми для восстановления. Позднее больного переводят в палату, где возможно постепенно вставать. И смотря по состоянию, задумываться о предстоящей выписке, если не возникнет осложнений в виде абсцесса или инфекций.
Жизнь пациента уже не станет прежней. Врач подробно расскажет о диете и допустимом образе жизни. Осложнения после операции гарантированы. Больного будут преследовать тошнота, рвота, возможен диабет и геморрой.
Часто реабилитация после панкреатодуоденальной резекции проходит мучительно. Нередко болевой синдром после вмешательства настолько сильный, что назначают приём анальгетиков.
Больной должен проходить осмотр у онколога первый год раз в три месяца. Потом плановый осмотр осуществляется каждые полгода. План последующей терапии составляется, исходя из показаний онкоосмотров.
Диета
Питание после столь сложной операции должно быть правильным. Первые пару недель диета жёсткая, с постоянным контролем калорийности продуктов питания. Вначале пища готовится исключительно на пару, потом выполняют плавный переход на отварные продукты.
Впоследствии рекомендуется исключить полностью жирные продукты, острую и кислую, жареную пищу. Соль стоит ограничить – не более 10 грамм в сутки, учитывая её содержание в полуфабрикатах. Кофе, газированные напитки запрещены.
Питаться следует дробно и часто. Несвоевременный приём пищи провоцирует выработку сока желудком, что может привести к самоперевариванию и воспалению. Употребляемая пища должна быть тёплой.
Необходимое условие – приём дополнительных ферментов, замещая недостаток.
Последствия несоблюдения диеты могут серьёзно сказаться на здоровье человека, необходимо учитывать рекомендации лечащего врача.
Осложнения
Метод существует 80 лет и усовершенствован хирургами, операция Уиппла – крайне серьёзное вмешательство, риск осложнений после проведения велик.
Частым проявлением после резекции становится острый поджелудочный панкреатит оставшейся части органа. Неприятным результатом может быть – нарушение всасывания и переваривания пищи. Рефлюкс кислоты желудочного сока, язва желудка – заболевания, развивающиеся на фоне прошедшей операции.
Неправильно заживающая железа может спровоцировать утечку сока поджелудочной, что вызывает потерю аппетита и расстройство ЖКТ.
Для части больных панкреатодуоденальная резекция – единственный шанс выжить и прожить почти полноценную жизнь. Современный, а главное, своевременный подход позволяет избранным пациентам дожить до глубокой старости.
Панкреатодуоденальная резекция
Панкреатодуоденальная резекция — единственный радикальный метод лечения рака головки поджелудочной железы, преампуляр-ной части общего жёлчного протока и большого дуоденального сосочка.
Первую операцию по поводу саркомы хвоста поджелудочной железы выполнил Тренде-ленбург (1882), а по поводу рака головки поджелудочной железы — Холстедт (1899).
Уипл, Парсонс, Миллиме в 1935 г. разработали двухмоментный способ панкреатодуоденаль-ной резекции.
• I этап — холецистогастростомия и гастро-еюностомия.
• II этап — удаление панкреатодуоденального комплекса, ушивание культи поджелудочной
железы (без формирования анастомоза протока поджелудочной железы с кишкой). Позже Купер, Орр, Хант, Кеттель разработали способ отведения панкреатического секрета в тощую кишку для сохранения экзокрин-ной функции поджелудочной железы.
Уипл в 1940 г. выполнил одномоментную панкреатодуоденальную резекцию с ушиванием хвоста поджелудочной железы наглухо, при этом холецистогастроанастомоз был заменён хол ецистоэнтероанастомозом.
Шамов все способы панкреатодуоденальной резекции разделяет на четыре варианта (рис. 12-312).
• Наложение анастомоза между жёлчным пузы-
рем и желудком, вшивание культи поджелудочной железы в тонкую кишку (рис. 12-312, а).
• Объединение способов, при которых накла
дывают анастомоз между общим жёлчным
| |
Рис. 12-312. Схема панкреатодуоденальной резекции,а-г— варианты резекции. (Из: Войлвн-ко В.Н., Мвдвлян А.И., Омвль-чвнко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
278♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ♦ Глава 12
протоком и тонкой кишкой; культю железы вшивают в тонкую кишку (рис. 12-312,б).
• Наложение холецистоеюностомии с ушиванием культи поджелудочной железы наглухо или удалением её (рис. 12-312, в).
• Наложение соустья между общим жёлчным протоком и тонкой кишкой с закрытием культи поджелудочной железы наглухо или удалением её (рис. 12-312, г).
Важным для исхода операции является рациональное расположение анастомозов между жёлчными путями, культей поджелудочной железы, желудком и кишечником. Чаще всего наиболее высоко накладывают анастомоз между жёлчными путями и кишечником, несколько ниже — анастомоз культи поджелудочной железы с кишкой и еще ниже — гастроэнтероанастомоз.
Техника.Наиболее удобным хирургическим доступом следует считать поперечный. Самый ответственный момент — ревизия органов брюшной полости. Только после неё становится ясно, будет ли операция радикальной или завершится одним из вариантов паллиативного пособия.
Для мобилизации двенадцатиперстной кишки используют метод Кохера (см. рис. 12-275):рассекают париетальную брюшину и тупо отслаивают кишку вместе с головкой поджелудочной железы от забрюшинной клетчатки и нижней полой вены. Обнажение передней поверхности головки поджелудочной железы начинают с частичного пересечения сальника и желудочно-ободочной связки, перевязывая при этом правую желудочно-сальниковую артерию. Брыжейку поперечной ободочной кишки оттягивают книзу, а желудок — кверху, рассекают париетальную брюшину и отделяют брыжеечные сосуды от головки и крючковидного отростка поджелудочной железы. Затем мобилизуют пилоричес-кую часть желудка по малой кривизне, перевязывают и пересекают правую желудочную и желудочно-дуоденальную артерии, смещая несколько книзу двенадцатиперстную кишку и головку поджелудочной железы: выделяют общий жёлчный проток и воротную вену.
На уровне привратника желудок пересекают между наложенными жомами (антральный отдел желудка удаляют для снижения кислотности и объёма секреции желудочного сока — профилактика образования язвы в тонкой кишке) и, разводя их в стороны, обнажают шейку поджелудочной железы. Пальцем, введённым по верхнему краю поджелудочной железы, тупо отделяют заднюю поверхность шейки железы от
воротной вены. Железу на уровне шейки пересекают между жомами. Во избежание повреждения воротной вены под железу следует подвести желобоватый зонд или палец. Головку железы осторожно оттягивают вправо, рассекают сращения, перевязывают и пересекают венозные сосуды, идущие от железы к воротной вене, а также нижние панкреатодуоденальные кровеносные сосуды. Крючковидный отросток выводят из-под верхних брыжеечных сосудов, пересекая его связку. После этого производят пересечение общего жёлчного протока. Если для отведения жёлчи необходимо наложить соустье между жёлчным пузырем и тонкой кишкой, то проксимальный конец общего жёлчного протока перевязывают двумя шёлковыми лигатурами и культю его тщательно перитонизируют. Для окончательной мобилизации головки поджелудочной железы пересекают восходящую часть двенадцатиперстной кишки, предварительно перевязав идущие к ней сосуды. Культю пересеченной кишки ушивают и перитонизируют.
В случае необходимости полного удаления двенадцатиперстной кишки производят пересечение начального отдела тощей кишки. После этого нижнюю часть двенадцатиперстной кишки выводят из-под верхних брыжеечных сосудов, а культю тощей кишки в последующем используют для наложения анастомозов.
Мобилизованную головку поджелудочной железы вместе с двенадцатиперстной кишкой удаляют и производят тщательный гемостаз и перитонизацию их ложа.
Проведение реконструктивного этапа обычно осуществляют по методике Чайлд (1944). Вначале накладывают панкреатоеюнальный анастомоз по типу конец в бок (рис. 12-313, 12-314)или конец в конец (второй вариант применяют реже, так как диаметр культи не всегда соответствует просвету кишки), затем — билиодигестивный анастомоз (его накладывают несколько дистальнее соустья культи поджелудочной железы; для отведения жёлчи целесообразнее производить холедохоеюносто-мию, так как в послеоперационном периоде реже возникают холангиты и сужения соустья) и заканчивают операцию восстановлением проходимости желудочно-кишечного тракта (гас-троеюноанастомоз). Предложенная последовательность снижает опасность забрасывания жёлчи и желудочного содержимого в зону пан-креатоеюноанастомоза и протоки поджелудочной железы (рис 12-315).
Операции на передней брюшной стенке и органах живота ♦ 279
| |
| |
Рис. 12-313. Панкреатодуоденальная резекция. Наложение анастомоза между культей железы и тонкой кишкой по типу конец в бок.а — подшивание кишки к задней стенке культи железы, б — подшивание задней губы разреза кишки к внутреннему краю культи железы.
| |
Рис. 12-314. Панкреатодуоденальная резекция. Наложение анастомоза между культей железы и тонкой кишкой по типу конец в бок.а — подшивание передней губы разреза кишки к наружному краю культи железы, б — ушивание перед-ми стенки анастомоза рядом узловатых серо-серозных швов.
| |
Рис. 12-315. Панкреатодуоденальная резекция в законченном виде (полусхематично).
280
Дата добавления: 2015-08-27 ; просмотров: 2246 . Нарушение авторских прав
Панкреатодуоденальная резекция
Панкреатодуоденальная резекция (ПДР, операция Уиппла) – операция, которое проводится для лечения рака поджелудочной железы. Опухоли в этом месте – редкое явление, но крайне тяжелое, и хирургическое вмешательство сегодня – единственный эффективный метод лечения. Методика применяется для удаления опухоли в головке поджелудочной железы, большом сосочке или верхней части двенадцатиперстной кишки.
Основные преимущества операции Уиппла
- удаляется вся опухоль целиком;
- восстанавливаются протоки поджелудочной железы и желчных путей;
- практически единственный эффективный метод лечения рака поджелудочной железы.
Показания
- рак и опухоли головки поджелудочной железы;
- рак и опухоли большого дуоденального сосочка;
- новообразования билиарнопанкреатической области;
- рак и опухоли 12-перстной кишки.
Противопоказания
- тяжелые общетерапевтические болезни в стадии декомпенсации;
- кахексия – раковая или другая;
- выраженное метастазирование рака.
Возможность проведения такой операции в «СМ-Клиника» определяется после полного обследования пациента и онкологического и терапевтического консилиума.
Подготовка и предоперационные исследования
Перед операцией ПДР пациент проходит расширенное предоперационное исследование. Оно включает ряд стандартных процедур:
- клинический и биохимический анализы крови;
- общий анализ мочи;
- анализы крови на ВИЧ, гепатиты В и С, сифилис;
- флюорографию;
- ЭКГ.
Кроме этого, нужно сделать:
- КТ органов брюшной и грудной полости с контрастированием;
- онкоскрининг – МРТ, КТ, кровь на онкомаркеры, УЗИ.
С результатами нужно пойти к терапевту и хирургу, посетить анестезиолога, потому что вмешательство проходит под общим наркозом.
Как проходит панкреатодуоденальная резекция?
Операция Уиппла проходит под общим наркозом и может выполняться двумя способами:
- традиционная (открытая) операция через разрез в брюшной полости;
- лапароскопическое вмешательство через небольшие проколы в животе.
Иногда перед резекцией выполняется диагностическая лапароскопия, которая позволяет визуально оценить распространение рака за пределы поджелудочной железы. Если опухоль дала метастазы, хирург может решить не продолжать операцию.
Техники проведения классической и лапароскопической панкреатодуоденэктомии практически одинаковы – в ходе операции удаляется полностью опухоль и часть поджелудочной железы, 12-перстной кишки, при необходимости – часть желудка, желчный пузырь. Между удаленными частями ЖКТ накладываются анастомозы (соединяющие их элементы), чтобы восстановить проходимость и целостность соединений желудка, 12-перстной кишки, желчных протоков и протоков поджелудочной железы.
Операция выполняется только в стационаре в условиях командной работы хирургов и онкологов. Одновременно в операционной бригаде работают 3-4 хирурга. Время выполнения операции зависит от сложности – от 3 часов.
Восстановление после панкреатодуоденэктомии
После вмешательства пациент от 3 суток проводит в отделении интенсивной терапии, а потом – от 14 суток в стационаре. Ему ставят капельницы, обеспечивают уход за дренажными трубками и швами.
В первый день после операции разрешено пить прозрачные жидкости небольшими глотками. Во второй день необходимо соблюдать нулевую лечебную диету. Начиная с третьего дня после операции можно вводить в рацион твердую пищу.
После операции рекомендована химиотерапия и облучение. Это повышает выживаемость на 10%.
Возможные осложнения
- Внутрибрюшной абсцесс, лихорадка, вздутие живота, лейкоцитоз, непроходимость.
- Свищ поджелудочной железы.
- Паралич желудка от 4 до 6 недель, появляется у 25% пациентов, потому что орган адаптируется к новым условиям функционирования.
- Диарея при употреблении жирной пищи, которая уходит после курса лечения ферментами.
- Потеря веса от 5% до 10%.
- Рецидив онкологии, метастазирование в легкие, печень и брюшину.
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку (руб.) |
|---|
| Панкреатодуоденальная резекция I кат. сложности | 320000 | от 31978 |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online – администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Сенько Владимир Владимирович
Руководитель Центра хирургии и Онкологии
Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
Богатиков Александр Александрович
Колосовский Ярослав Викторович
Петрушина Марина Борисовна
Чуприна Сусанна Владимировна
Арамян Давид Суренович
Хохлов Сергей Викторович
Ардашов Павел Сергеевич
Карапетян Завен Суренович
Шишкин Андрей Андреевич
Гриневич Владимир Станиславович
Дембовский Юрий Владимирович
Дзкуя Астанда Сократовна
Карнаухов Алексей Сергеевич
Курашова Валерия Алексеевна
Ластун Вадим Николаевич
Назарова Мария Андреевна
Петрова Виталина Васильевна
Ялда Ксения Давидовна